Диагностика верхнечелюстных синуситов одонтогенной природы является актуальной проблемой оториноларингологии, стоматологии и челюстно-лицевой хирургии, так как их возникновение является следствием заболевания и лечения зубов и челюстей [1]. В структуре синуситов, по мнению ряда исследователей, доля одонтогенных синуситов составляет от 14 до 24% [2, 3].
Распространенность различных форм кариеса среди трудоспособного населения и неудовлетворительная организация стоматологической службы делают эту проблему не только медицинской, но и экономической и социальной.
Рентгеновская компьютерная томография (РКТ) является оптимальным вариантом исследования альвеолярного отростка, полости носа, околоносовых пазух и окружающих мягких тканей при подозрении на одонтогенную природу синусита. Несмотря на высокую лучевую нагрузку, проведение РКТ позволяет одномоментно дать оценку состояния костей лицевой зоны и определить их анатомические особенности, выявить связь с «причинным» зубом, уточнить локализацию инородного включения и степень воспалительных изменений слизистой. В случаях длительного воспаления в сочетании с перепломбировкой канала оперативное удаление материала является единственным действенным методом лечения, для планирования которого необходимо знать пространственную анатомию [4]. Эти данные можно получить при проведении РКТ.
При прогрессировании синусита в зависимости от характера воспаления изменяется толщина прилежащей костной стенки: при острых гнойных процессах возникает остеопороз, при хронических рецидивирующих процессах — остеосклероз, при осложненных формах — остеомиелит и деструкция костной стенки [5].
Изменяется и ретромаксиллярная (ретроантральная) клетчатка как структура, интимно расположенная к трансформированной костной стенке. Анатомически она представлена большей частью крылонебного отростка жирового тела щеки, расположена в подвисочном пространстве и крылонебной ямке. Жировое тело, которое прилежит к верхней и нижней челюстям, служит проводником воспалительных процессов одонтогенного происхождения, первично развивающихся в челюстях [6].
Магнитно-резонансная томография (МРТ) позволяет выявить более «тонкие» изменения в мягких тканях. При подозрении на раннюю стадию грибкового синусита рекомендуется использовать МРТ как метод, наиболее чувствительный к инвазии костной стенки [7]. Но данный метод имеет ряд недостатков: «недостоверность» пространственной анатомии костных структур, трудности выявления костных стенок одонтогенных кист, пломбировочного материала, артефакты от металлических конструкций, а также высокую частоту гипердиагностики и др., которые серьезно ограничивают его применение [8].
Цели исследования — изучить варианты изменения жировой клетчатки и заднебоковой костной стенки верхнечелюстной пазухи и определить дифференциально-диагностическую ценность изменений ретромаксиллярной жировой клетчатки и задней костной стенки верхнечелюстной пазухи у больных одонтогенным гайморитом по данным РКТ и МРТ.
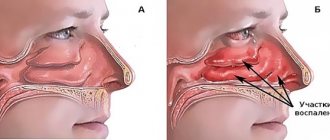
Введение
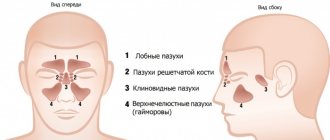
Верхнечелюстная пазуха (ВЧП) — полость пирамидальной формы в верхней челюсти, выстланная однослойным многорядным реснитчатым эпителием. Безусловно, она играет роль в улучшении носового дыхания, но, вопреки расхожему мнению, по данным H.L. Sieron et al., не участвует в движении вдыхаемого воздуха [1]. Кроме того, доказана значительная иммунная функция синуса в продукции монооксида азота (NO). Не последнюю роль она играет в защите орбиты и головного мозга в случае перелома лицевого черепа, а также в уменьшении массы черепа. Иммунная функция пазухи выполняется в случае адекватной работы мукоцилиарного транспорта. Работа реснитчатого эпителия может быть нарушена в связи с врожденными нарушениями, попаданием в полость синуса инородного предмета и дальнейшим развитием воспалительного процесса, дисфункцией естественного соустья и образованием порочного круга, наличием новообразования и т. д.
ВЧП не участвует в циркуляции вдыхаемого воздуха, поэтому появление в ее полости различных плотных включений, находящихся под слизистой оболочкой, зачастую не проявляется клиническими симптомами. Так, после проведения операции «синус-лифтинг» большинство пациентов не отмечают изменений носового дыхания, а остеомы максиллярного синуса — нередко случайная находка.
Операция «синус-лифтинг» (или аугментация альвеолярного отростка) проводится пациентам с недостаточной высотой альвеолярного отростка для установки дентальных имплантатов в области моляров и/или премоляров верхней челюсти. Операция проводится путем создания трапециевидного слизисто-надкостничного лоскута в области верхнего свода преддверия, формирования костного «окна» в области латеральной части верхней челюсти. Через «окно» выполняется отслаивание слизистой оболочки дна пазухи от кости челюсти в проекции планируемой дентальной имплантации. В полученное пространство вносится костный материал, «окно» закрывается коллагеновой мембраной, лоскут укладывается на место, рана наглухо ушивается [2]. В результате оперативного лечения создается дополнительный объем альвеолярного отростка за счет уменьшения объема ВЧП.
По данным различных авторов, отсроченные осложнения в области проведенной аугментации альвеолярного отростка в виде синуситов возникают крайне редко [3]. Воспалительные осложнения чаще относятся к ранним послеоперационным. Наиболее подвержены риску интра- и послеоперационных осложнений пациенты с хроническими риносинуситами в анамнезе, а также с толстой слизистой оболочкой ВЧП.
Остеома ВЧП — редкая патология. Встречаемость остеом ВЧП среди всех остеом параназальных синусов — всего 2% [4], среди всех опухолей этой области — 5% [5]. Остеома представляет собой доброкачественную опухоль, происходящую из костной ткани. В опухоли может преобладать компактный или губчатый компонент, также они могут быть смешанного характера. Особенностью остеомы является неконтролируемый, но медленный рост. Бессимптомное течение заболевания — наиболее частый вариант. Клинические проявления возникают через длительный промежуток времени после начала роста патологической ткани, когда опухоль достигает определенного размера и приобретает особое расположение по отношению к близлежащим органам и структурам. Остеомы отличаются экстенсивным ростом и обычно расположены на широком или узком основании, произрастающем из неизмененной костной ткани. Широкое основание остеомы не является однозначным признаком ее злокачественности.
Диагностировать заболевание можно при помощи лучевых методов исследования. Распознать остеому можно на плоскостных снимках, таких как телерентгенография в различных проекциях, ортопантомография и даже прицельные снимки. Методики позволяют лишь увидеть патологический процесс, но не дают представления о степени распространения опухоли, ее расположении по отношению к соседним полостям и структурам. Наиболее полное представление о топографии остеомы синуса дает компьютерная томография — конусно-лучевая (КЛКТ) и мультиспиральная (МСКТ). Преимуществом МСКТ является возможность оценки плотностных характеристик костной опухоли в единицах Хаунсфилда. Кроме того, при использовании данных КТ в хирургической навигационной станции МСКТ создаст меньше «шумов», нежели КЛКТ, что в значительной степени повысит точность интраоперационного навигирования [6].
Схожие с остеомами ВЧП рентгенологические проявления имеет фиброзная дисплазия. Отличительной особенностью фиброзной дисплазии является повторение ею контура вовлеченной в патологический процесс кости [7]. Рост остеомы обычно экстенсивный, не следующий контурам анатомических структур.
Как любая опухоль, остеома ВЧП подлежит обязательному хирургическому удалению, прежде всего для получения морфологического результата. В связи с активным развитием эндоскопических технологий в наши дни стало возможно иссечение остеомы максиллярного синуса эндоскопическим трансназальным доступом. В зависимости от расположения опухоли применяются следующие доступы к пазухе: через нижний носовой ход, через область естественного соустья и комбинация доступов. При обширном разрастании костной опухоли, выраженности клинических проявлений и отсутствии в клинике эндоскопической техники возможно применение доступа через переднюю стенку ВЧП. Сочетание трансназального и трансорального подходов также находит применение в практической хирургии синусов. Максимально точно определить границу резекции опухоли интраоперационно позволяет навигационное оборудование.
Навигационные станции максимально точно (по данным некоторых авторов, погрешность — 0,6 мм [8]) позволяют визуализировать кончик навигируемого инструмента в просвете пазухи. Прибор при помощи электромагнитного или инфракрасного излучения сопоставляет расположение кончика инструмента и данные предоперационного КЛКТ или МСКТ, загруженные в систему. Кроме того, в некоторых навигаторах возможно использование навигируемых боров. Необходимо помнить, что изменения интраоперационно происходят только в операционном поле, на изображении КТ в навигаторе структуры остаются нетронуты. Использование указанного оборудования возможно только в руках опытного хирурга, в совершенстве знающего анатомию максиллярного синуса и владеющего эндоскопической методикой его оперативного лечения.
Почему не стоит лечить перфорацию гайморовой пазухи самостоятельно?
На сегодняшний день не существует эффективных методов лечения перфорации, кроме оперативного вмешательства. Попытка вылечиться самостоятельно в домашних условиях, используя средства «народной медицины», чреваты тем, что время будет упущено, а ситуация станет запущенной. Запустить проблему можно до появления осложнений:
- полость пазухи воспаляется, инфекция переходит на костную ткань, пациент начинает страдать от остеомиелита верхней челюсти;
- воспаление проникает в прочие внутричерепные пазухи, очагов инфицирования становится больше;
- рядом с невылеченной перфорацией ослабляется альвеолярный отросток, вследствие чего выпасть могут здоровые зубы;
- развиваются очаги нагноения.
Верхнечелюстной синус еще и расположен в непосредственной близости от головного мозга. Отсутствие своевременной реакции и развитие нагноения внутри пазухи чревато менингитом и менингоэнцефалитом – это уже диагнозы, напрямую угрожающие жизни.
Клиническое наблюдение
На прием к оториноларингологу обратилась пациентка К., 39 лет, с жалобами на дискомфорт в проекции левой ВЧП, рецидивирующие левосторонние синуситы на протяжении последних 5 лет. По данным КЛКТ, в левой ВЧП определяется образование костной плотности с неоднородной структурой, размером примерно 5×11,5 мм (рис. 1A).
При осмотре лицо симметрично, без патологических высыпаний. Дыхание через нос свободное, свободного отделяемого из носа нет. Слизистая оболочка полости носа бледно-розовая. Пальпация в проекции левой ВЧП безболезненна.
Пациентке выполнено оперативное лечение
. В условиях общего обезболивания под контролем электромагнитной навигационной станции и эндоскопов 0, 30, 45, 70 градусов выполнен доступ к левой ВЧП через нижний носовой ход. Визуализирована полость синуса. В области альвеолярной бухты синуса визуализировано образование костной плотности. При помощи изогнутых алмазных боров выполнена редукция опухоли до основания. Фрагменты образования направлены на гистологическое исследование. Операционное «окно» закрыто. Выполнена латерализация нижней носовой раковины. Передняя тампонада носа кровоостанавливающими тампонами. Кровопотеря минимальна.
С целью профилактики возможных послеоперационных инфекционно-воспалительных осложнений последовательно выполнялись ирригация полости носа солевыми растворами и использование назальных капель МестаМидин-нос. Это средство обладает хорошим антисептическим эффектом в отношении в том числе мультирезистентных микроорганизмов [9]. Кроме того, средство способствует более быстрой регенерации слизистой оболочки носа [10]. МестаМидин-нос удобен в применении, поэтому пациент может самостоятельно выполнять обработку полости носа. Антибактериальная терапия в послеоперационном периоде не потребовалась.
Через 7 дней после операции пациентке К. выполнена контрольная КЛКТ (рис. 1B, C). По данным исследования: визуализируется оперативный доступ в области нижнего носового хода, признаков наличия образования в просвете левой ВЧП нет.
Результат гистологического исследования: переплетенные костные балки и соединительная ткань. Образование представлено смешанной остеомой (рис. 2).
Больная амбулаторно наблюдается на протяжении 2 лет с момента оперативного лечения. Признаков роста остеомы, верхнечелюстных синуситов нет.
Как работают околоносовые пазухи?
Нос – один из важнейших органов человека. Эта система сложная и довольно хрупкая, что и приводит к частым заболеваниям. Но без гайморовых пазух нормальная работа носа была бы невозможной. Именно они выполняют следующие функции:
- обеспечивают полноценное дыхание;
- согревают и увлажняют вдыхаемый воздух;
- очищают вдыхаемый воздух от пыли и аллергенов;
- позволяют распознавать множество ароматов и запахов;
- формируют индивидуальный тембр и другие параметры голоса.
У носовых пазух есть и другие задачи. Например, они быстро реагируют на изменения давления окружающей среды (выполняют роль барорецепторных органов) и надежно защищают от травм глазные яблоки, корни зубов и кости черепа.
Выводы
Наиболее объективным способом диагностики плотных объемных образований ВЧП является компьютерная томография (КЛКТ или МСКТ).
При обнаружении в полости ВЧП признаков остеомы необходимо рекомендовать пациенту хирургическое иссечение образования. Обязательна морфологическая верификация удаленного материала.
Сочетание эндоскопического трансназального подхода и навигационного оборудования в удалении остеом ВЧП — наиболее современный и оптимальный вариант лечения патологии.
МестаМидин-нос хорошо зарекомендовал себя в местной терапии как средство для профилактики возможных послеоперационных инфекционно-воспалительных осложнений. Применение МестаМидин-нос позволяет избежать проведения курса системной антибактериальной терапии.
Публикация осуществлена при поддержке компании Solopharm в соответствии с внутренней политикой и действующим законодательством РФ.
Как вылечить гайморит, синусит и другие воспаления?
Чего точно делать не стоит, так это ставить себе диагноз самостоятельно и покупать лекарства без рецепта и рекомендаций врача. Если синусит проходит в легкой форме, то организм быстро справится с источником проблемы и победит инфекцию или вирус. Но если синусит перешел в хроническую форму, нужна специальная терапия:
- лекарственные средства, очищающие воздушные проходы;
- антибактериальные препараты для устранения инфекции;
- промывание носовых пазух с помощью антибиотиков;
- хирургическое вмешательство в отдельных случаях;
- регулярные профилактические мероприятия.
Конечно, лучше не допускать перехода синусита в тяжелую форму. Ведь в этом случае без хирургического вмешательства не обойтись. Почему это страшно?? Просто посмотрите на изображение ниже, рисованная картинка с методами хирургического вмешательства заставляет пробежаться холодку между лопаток!