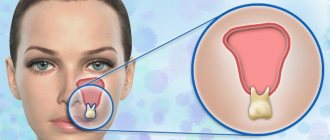
Что такое гайморит?
Гайморит – это воспаление верхнечелюстных пазух носа. Обычно он развивается как осложнение насморка. Наиболее характерные признаки:
- температура повышается до 37 — 37,5 С;
- нос заложен;
- появляются желто-зеленые выделения из носа;
- болит переносица, щеки у крыльев носа и виски;
- к вечеру усиливается головная боль;
- пропадает обоняние;
- голос становится гнусавым;
- ощущение общей слабости.
При воспалении гайморовых пазух человек быстро утомляется, ему сложно сконцентрировать внимание, ослабевает память. Работать при гайморите очень сложно, поэтому лучше взять больничный.
Гайморит может быть острым и хроническим.
Причины гайморита
Заболевание чаще возникает в холодное время года у людей с ослабленным иммунитетом, но это не единственная причина. Воспаление гайморовой пазухи может развиться из-за:
- осложнения насморка;
- искривления носовой перегородки;
- повреждения носоглотки;
- аденоидита;
- инфекций и бактерий;
- аллергии;
- слишком сухого воздуха в помещении;
- работы на вредном производстве;
- плохого состояния верхних зубов;
- травмы слизистой оболочки гайморовой пазухи.
В чем опасность злоупотребления деконгестантами
Бесконтрольное применение сосудосуживающих капель приводит к тому, что капилляры постоянно спазмированы. Они перестают нормально функционировать, нарушается кровоток, страдают близлежащие ткани, так как не получают необходимое количество кислорода и питательных компонентов.
Систематическое иссушение слизистых оболочек, нарушение ее восстановления грозит развитием гипотрофии и формированием медикаментозного ринита. Стремясь как можно быстрее избавиться от сезонного насморка, человек приобретает недуг, который требует серьезного лечения.
Следующая опасность – это психологическое привыкание. В головных отделах мозга формируется рефлекс, что восстановить нормальное дыхание можно только при помощи лекарств. От использования сосудосуживающих капель человеку становится легче, он не думает о тревожных последствиях для собственного здоровья. Неправильное применение капель-деконгестантов вредит всему организму. Нарушение режима дозирования особенно опасно в детском возрасте. Встречаются случаи, когда приходится госпитализировать ребенка, из-за того, что мама интенсивно закапывала ему капли в нос. Опасность в том, что сосудосуживающие лекарства попадают в общий кровоток и негативно влияют на все ткани и органы. Может развиться артериальная гипертензия, появиться одышка, головная боль, бессонница и пр.
Чаще всего зависимость от назальных капель формируется по причине неграмотности населения. Не все знают, что безобидные лекарства могут вызвать интоксикацию всего организма. При обнаружении опасных симптомов важно сразу же обратиться за врачебной помощью и получить своевременное лечение.
Диагностика гайморита
Лечение гайморита будет эффективным, если пациент вовремя обратится к ЛОРу, специалист проведет диагностику и назначит лечение. Обследование включает ряд процедур:
- осмотр носовой полости;
- пальпация или ощупывание области вокруг носа и под глазами;
- клинический анализ крови;
- рентген околоносовых (придаточных) пазух носа – по показаниям;
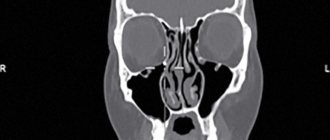
- компьютерная томография пазух носа.
Рентген позволяет обнаружить скопление слизи в пазухах и отек слизистой оболочки пазух носа. При гайморите на снимке будет видно затемнение, так как слизь и отек тканей в полостях не пропускает рентгеновские лучи.
КТ придаточных пазух необходима для выявления полипов, кист и анатомических изменений. Исследование безболезненно и длится не более 5 минут.
Если при наклоне головы вниз, вы чувствуете тяжесть, и неприятные ощущения стихают спустя какое-то время после того, как вы подняли голову, обратитесь к ЛОРу. Самолечение народными средствами, случайно выбранными антибиотиками и каплями для носа становится причиной серьезных осложнений. Гайморит может перейти в хроническую форму и стать причиной более тяжелых заболеваний: отита, менингита, абсцесса мозга, флегмоны орбиты (воспаления тканей вокруг глазного яблока).
Причины заложенности носа с головной болью
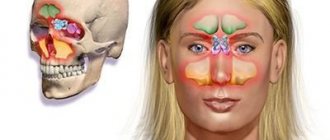
Причинами головной боли и заложенности носа могут быть воспалительные заболевания различных структур. Нос – это орган дыхательной системы со сложным анатомическим строением. Он участвует в прохождении воздуха по дыхательным путям, его очистке от вредных примесей и микроорганизмов, а также в улавливании запахов. Эти функции осуществляются благодаря специфической анатомии носа. В его строении выделяют ряд структур, нарушение работы каждой из которых может приводить к развитию головной боли и насморка:
- наружный нос, образованный костями и хрящами, а также мышечным слоем;
- носовая полость – пространство для прохождения воздуха, которое постепенно сужается и переходит в носоглотку;
- слизистая оболочка – выстилает носовую полость и ходы, по которым движется воздух;
- околоносовые (параназальные) пазухи, или синусы – пустоты, наполненные воздухом;
- сосуды и нервы.
Дыхательные пути на всем протяжении высланы слизистой оболочкой. Ее строение отличается на разных участках, в зависимости от выполняемой функции. Так, в толще слизистой расположены нервы и сосуды, а на начальных участках здесь содержатся обонятельные рецепторы. Воспалительные процессы начинаются на слизистом слое, а затем распространяются на другие отделы. Многие заболевания проявляются схожими симптомами, но причина заключается в поражении различных отделов дыхательной системы.
Синуситы
Синусит – воспаление слизистой оболочки околоносовых пазух. Они представляют собой парные полости, образованные костями черепа. В норме они асептические, наполненные воздухом. Однако, воспалительные процессы приводят к отечности стенок, секреции слизи либо гноя, что приводит к развитию характерной картины синусита. Болезнь начинается как обычная простуда и может являться ее осложнением. У пациента наблюдается заложенность носа, повышение температуры, общее ухудшение самочувствия. Появляются истечения из носа и головная боль. В ходе диагностики необходимо определить, в какой области возникает воспалительный процесс – это позволит подобрать эффективное лечение.
- Верхнечелюстные (гайморовы) пазухи – находятся справа и слева от носовой полости и имеют с ней общую перегородку. Они соединяются с ней в области средних носовых ходов. Воспаление верхнечелюстных пазух называется гайморитом и является наиболее распространенной формой синусита.
- Лобные пазухи расположены в толще лобной кости. Они парные, разделены одной общей перегородкой. Синусы поверхностные, их поверхностные стенки направлены к лицу, задние – к внутренним структурам черепа, а нижние – к глазницам. Они соединены с носовой полостью через лобно-носовой канал. Фронтит, воспаление лобных пазух, также является частым проявлением синусита.
- Клиновидные – относятся к задним параназальным пазухам. Они расположены в толще клиновидной кости и соединяются с носовой полостью в области верхних носовых ходов. Нижняя стенка синусов является верхним сводом внутреннего носа. Сверху к клиновидным пазухам прилегают некоторые структуры головного мозга (лобная доля мозга, гипофиз). Сфеноидит (воспаление слизистой клиновидной пазухи) встречается редко из-за расположения синуса, но протекает в осложненной форме.
- Решетчатые – находятся в толще решетчатой кости и образованы ее ячейками. Их количество может отличаться и составляет от 8 до 10 штук. Передние и средние пазухи соединяются со средними носовыми ходами, задние – с верхними. Воспаление слизистой решетчатых пазух носит название этмоидит. Это редкое заболевание, которое в большинстве случаев развивается одновременно с другими формами синусита.
Болезни могут протекать в острой либо хронической формах. Течение считается хроническим, если за год у пациента наблюдается 3 и более случаев обострения воспаления. Если синуситы вызваны вирусной инфекцией, для их лечения достаточно промывания носа и применения безрецептурных противовирусных препаратов. Однако, в случае присоединения бактериальной инфекции потребуется применение антибиотиков. При гайморите может потребоваться хирургическое лечение. Оно заключается в пункции содержимого верхнечелюстных пазух и их промывании антибактериальными растворами.
Грипп и ОРВИ
Боли в голове, заложенность носа, кашель и повышенная температура – первые симптомы респираторных вирусных заболеваний. Они часто возникают в период межсезонья и являются признаком снижения иммунной защиты. Инфекция попадает на слизистую оболочку носа, где задерживается и начинается размножаться. Это приводит к острой воспалительной реакции, образованию экссудата, отечности стенок носовой полости и придаточных пазух носа. У пациента возникают типичные симптомы простуды и гриппа:
- насморк, заложенность носа;
- головные боли;
- кашель – может быть сухим или влажным, с выделением мокроты, в зависимости от степени распространения инфекции по дыхательным путям;
- боль в мышцах, ломота;
- повышенная температура.
Вирусные заболевания легко поддаются лечению в домашних условиях, но после обязательной консультации у врача. Для этого используются безрецептурные противовирусные препараты, средства против кашля и насморка. Также важно соблюдать постельный режим и регулярно употреблять большое количество жидкости. Однако, простая простуда у некоторых пациентов может вызывать опасные осложнения, если естественный иммунитет ослаблен и не может справиться с инфекцией. Для профилактики, а также для лечения бронхита, пневмонии, синуситов и других осложнений врач подберет антибиотики.
Респираторно-синцитиальный вирус
Респираторно-синцитиальный вирус (РСВ) относится к группе пневмовирусов. Он вызывает симптомы простуды разной степени тяжести и часто возникает у детей. По статистике, большинство детей переболевают РСВ к возрасту 4 лет. Вспышки диагностируются в детских коллективах в холодное время года. Они связаны с сезонным снижением иммунитета, а также с дефицитом витаминов. Вирусные частицы проникают на слизистую оболочку носа, откуда распространяются дальше по дыхательной системе.
Заболевание проявляется характерными симптомами:
- заложен нос, ухудшается обоняние;
- боли в горле, покраснение слизистой;
- головная боль, общая слабость;
- повышение температуры тела;
- головокружение, боль и ломота в мышцах.
У большинства пациентов болезнь протекает без осложнений и проходит самостоятельно в течение 1–2 недель. Она вызывает типичные признаки простуды, поэтому вирус редко дифференцируют. Лечение симптоматическое, направлено на облегчение дыхания, уменьшение болезненности. Рекомендуется постельный режим, промывание носа, употребление жидкости в повышенных количествах. Осложнения встречаются редко, а изменения в органах дыхательной системы, вызванные вирусом, быстро приходят в норму.
У некоторых детей респираторно-синцитиальный вирус может вызывать капиллярный бронхит (бронхиолит). Это патологическое состояние, при котором наблюдается распространение вирусной инфекции на слизистую оболочку бронхов. Это приводит к некрозу (гибели) клеток, ателектазу (слипанию) отдельных альвеол. Во время прослушивания отчетливо обнаруживаются хрипы и звуки крепитации. Прогноз благоприятный, но некоторое время после выздоровления могут проявляться симптомы дыхательной недостаточности.
Аллергические реакции
Одна из причин, почему заложен нос и болит голова, – аллергические реакции. Они возникают в случае индивидуальной повышенной реакции иммунной системы на определенные раздражители. В норме ее действие направлено на борьбу с вирусами и бактериями, которые ежедневно попадают на слизистые оболочки из внешней среды. В ответ на них запускаются механизмы клеточной и гуморальной защиты, которые идентифицируют возбудителя, останавливают его размножение и уничтожают инфекцию. Эти процессы сопровождаются воспалительными реакциями, отечностью слизистых оболочек, повышением температуры тела.
Аллергия является сбоем в работе иммунной системы. Если в норме срабатывают механизмы распознавания нормальных и чужеродных белков, то у пациентов-аллергиков они действуют неправильно. Иммунитет воспринимает различные вещества, которые не могут нанести вред организму, как опасные факторы, поэтому начинает борьбу с ними. Эти белки называются аллергенами и могут иметь разную природу. При их попадании в организм проявляется типичный комплекс симптомов:
- насморк, отечность слизистой оболочки носовой полости и околоносовых пазух;
- острые боли в голове, головокружение;
- затрудненное дыхание;
- воспалительные реакции.
Главная причина, по которой возникают аллергические реакции – выделение в кровь иммуноглобулина Е. Это защитный белок организма, который стимулирует образование остальных веществ, в том числе гистамина и тучных клеток. Химические реакции протекают на клеточном уровне, но клинические проявления ощутимы уже на первых этапах. Они могут отличаться в зависимости от способа попадания аллергенов в организм. Если они находятся во вдыхаемом воздухе, в первую очередь наблюдается отечность слизистой оболочки носа, затрудненное дыхание. Наиболее опасным проявлением аллергии является анафилактический шок. Это реакция немедленного типа, которая возникает при повторном контакте с раздражителем. Симптомы нарастают резко, а отечность слизистых может препятствовать нормальному дыханию. Прогноз в таком случае благоприятный только в случае срочного оказания медицинской помощи.
Для лечения этого состояния необходимо максимально устранить контакты с подтвержденными аллергенами. Однако, для некоторых пациентов это невозможно: в период цветения растений, в условиях постоянной работы с химикатами и при сочетании других факторов. Уменьшить проявление аллергии и убрать заложенность носа помогают антигистаминные препараты. Также врач подберет сосудосуживающие капли, которые помогут снизить уровень отечности слизистых оболочек носовой полости. Если признаки аллергии развиваются стремительно, необходимо сразу принять антигистаминный препарат и обратиться к врачу.
Болезни среднего уха
Одна из причин головной боли и заложенности носа – заболевания уха. Этот орган не только выполняет слуховую функцию, но также обеспечивает равновесие. У него сложное строение, которое включает несколько отделов. Каждый из них выполняет собственные функции, но связан с остальными участками.
- Наружное ухо представлено ушной раковиной, слуховыми ходами и барабанной перепонкой. Этот орган улавливает звуковые сигналы и передает их дальше.
- Среднее ухо представляет собой полость, наполненную воздухом. В ней находятся небольшие косточки (молоточек, наковальня и стремечко), которые не только передают звуковые волны, но также усиливают их мощность.
- Внутреннее ухо также называется лабиринтом. В его центре находится кортиев орган, который улавливает звуковые колебания и передает их к коре головного мозга. Также здесь расположены полукружные каналы – этот орган отвечает за равновесие и координацию движений в пространстве.
Средний отит – опасное заболевание, которое может возникать самостоятельно либо в качестве осложнений простуды. Частыми возбудителями являются риновирусы и респираторно-синцитиальный вирус. Они попадают на слизистую оболочку носа, но не задерживаются на ней, а двигаются дальше к носоглотке и органу слуха. Заболевание также может иметь бактериальное происхождение, и его возбудителем становятся стрептококки либо палочка инфлюэнцы.
В зависимости от типа воспаления, различают острый и хронический, асептический и гнойный отит. Он отличается характером течения, симптомами и возможностью вызвать осложнения. Так, острое воспаление проявляется следующими признаками:
- сильные приступы головной боли, которая может быть сконцентрирована только в одной части головы;
- истечения из воспаленного уха – они могут иметь желтоватый оттенок, примеси гноя либо крови, неприятный запах;
- заложенность носа, насморк, ухудшение обоняния;
- повышение температуры, иногда до критичных отметок.
Лечение среднего отита необходимо начинать сразу после проявления первых симптомов. Это опасное заболевание, которое может перетекать в хроническую форму и вызывать осложнения. Внутренняя среда органа слуха является благоприятной средой для развития патогенной микрофлоры. Бактерии в условиях дефицита кислорода и высокой температуры быстро размножаются, вызывая гнойное воспаление. Это в дальнейшем приводит к гнойному расплавлению мягких тканей, ухудшению слуха, появлению истечений с характерным неприятным запахом.
Мигрень
Первичные боли в голове, которые развиваются без инфекционного агента, называются мигренью. Они могут впервые возникать в детском или взрослом возрасте. Врачи различают несколько возможных причин мигрени, доказанных в ходе лабораторных исследований. Первая из них – сосудистые патологии, которые являются причиной резкого спазма. Это происходит в ответ на внешние раздражители, перепады атмосферного давления и другие факторы. Некоторые врачи придерживаются мнения, что мигрень возникает вследствие патологий нервной системы. Если клетки головного мозга становятся слишком возбудимы и остро реагируют на раздражители, они передают импульсы на соседние области. Одновременно происходит возбуждение участков, которые отвечают за болезненность, что сопровождается приступами боли в голове.
Характерный симптом мигрени – это ее аура. В течении этого заболевания различают 4 основные фазы, которые могут последовательно сменять друг друга либо отсутствовать. Вне зависимости от наличия всех признаков, врач сможет диагностировать мигрень по клинической картине.
- Продромальная фаза – встречается часто (более, чем у половины пациентов). Она продолжается от нескольких часов до суток до начала ауры либо непосредственно головной боли. Отметить симптомы и связать их с мигренью смогут только те пациенты, которые сталкиваются с приступами не в первый раз. Во время продромальной фазы наблюдаются частые перепады настроения, нарушение работы желудочно-кишечного тракта, общая слабость и быстрая утомляемость.
- Аура – неврологическое нарушение, которое может проявляться до головной боли либо во время нее. Приступ продолжается от нескольких минут до часа, редко дольше. Его невозможно перепутать с другими заболеваниями. В большинстве случаев, возникают зрительные расстройства. В поле зрения появляются мерцающие эффекты, которые распространяются из центра на периферию. Кроме того, у пациента могут развиваться сенсорные симптомы: покалывание либо онемение кожи рук или лица. В острых случаях наблюдается нарушение координации движений, слуховые галлюцинации, спутанность сознания. Аура у некоторых пациентов может отсутствовать либо возникать без головной боли.
- Приступ головной боли – может продолжаться от 2–3 до 72 часов, у детей редко длится больше часа. Болезненность характеризуют как острую, пульсирующую, она часто односторонняя и затрагивает только половину головы. Однако, почти у половины пациентов она двусторонняя, сопровождается дискомфортом и болью в области шеи. Боль также вызывает дополнительные симптомы: тошноту и рвоту, спутанность сознания, перепады настроения, заложенность носа, нарушения работы пищеварительного тракта. Каждый случай индивидуален, поэтому приступы даже у одного пациента могут отличаться.
- Постдромальная фаза – это период, который продолжается еще несколько дней после окончания головной боли. В это время пациенты обращают внимание на спутанность сознания, слабость и головокружение, симптомы ухудшения работы пищеварительной системы.
Мигрень чаще возникает у женщин в возрасте старше 25 лет. Хронической она считается, если в течение трех месяцев проявляется с частотой не менее 15 раз в месяц. Вне зависимости от частоты и условий возникновения, типичная мигрень требует обследования у врача. Пациенты, которые испытывают приступы часто, могут определить взаимосвязь между мигренью и провоцирующими ее факторами. Они называют изменение погодных условий, употребление некоторых продуктов питания и другие причины.
При первых симптомах мигрени необходимо лечь в хорошо проветриваемом помещении, без резкого естественного или искусственного освещения. Это поможет немного уменьшить длительность приступа и облегчить состояние во время обострения мигрени. Вначале врачи рекомендуют простые безрецептурные анальгетики, чтоб уменьшить проявление головной боли. Однако, мигренозная головная боль часто настолько сильная, что не поддается лечению этими препаратами. В таком случае, назначают специфические средства для лечения мигрени (триптаны, эрготамины). Их можно приобрести в аптеке, но для них понадобится рецепт от лечащего врача. В период между приступами рекомендуется уделять внимание профилактике мигреней, особенно если нет возможности исключить триггерные факторы. Для этого используются такие препараты, как вальпроат натрия, тимолол, метопролол, пропранолол, топирамат и другие.
Новообразования на носу и в носовых ходах
Распространенная причина заложенности носа и головной боли как у детей, так и у взрослых – появление новообразований на различных участках носовых ходов. Они перекрывают проходы и препятствуют нормальному прохождению воздуха. В результате наблюдается недостаточное поступление кислорода к нижним отделам дыхательной системы и низкая концентрация этого элемента в крови. Это приводит к ишемии органов и тканей, кислородное голодание нервных клеток, которые образуют головной мозг. Различают несколько состояний, при которых в носовой полости и ходах появляются новообразования и нуждаются в срочном хирургическом лечении.
- Фурункул – гнойное воспаление сальной железы либо волосяной луковицы. Процесс проявляется образованием плотной, болезненной припухлости, которая часто расположена на кончике носа. У большинства пациентов фурункул проходит без осложнений, но дальнейшее инфицирование может вызывать его увеличение в размерах.
- Карбункул – схожее образование, которое отличается большими размерами. В формировании карбункула участвует одновременно несколько волосяных луковиц. Они образуют крупное, болезненное возвышение над кожей с несколькими головками, из которых выделяется гной. Карбункулы болезненные, могут провоцировать повышение температуры, заложенность носа и одышку, а также другие факторы. Их содержимое необходимо удалять хирургическим путем, поскольку присутствие бактериальной микрофлоры вызывает быстрое нагноение карбункула.
- Рожистое воспаление носа – хорошо заметно на поверхности его кожи. Покраснение выраженное, может быть отделено от здоровой кожи небольшим валиком. Болезнь острая, вызвана специфическим микроорганизмом – гемолитическим стрептококком. Лечение подбирается индивидуально врачом, с учетом общего самочувствия и результатом лабораторных анализов.
- Гематома носовой полости – может появляться после ушибов или ударов, а также в результате слабости стенок кровеносных сосудов. Это новообразование представляет собой скопление крови, окруженное оболочкой. Гематомы часто обнаруживаются вблизи от носовой перегородки. Это болезненное внутреннее новообразование, которое подвержено риску дальнейшего отрыва и заражения. Спустя некоторое время гематома проходит самостоятельно, но крупные образования и те, которые расположены в глубине носовой полости, могут потребовать хирургического вмешательства.
- Абсцесс носовой полости – развивается в качестве осложнения гнойных бактериальных процессов. Он является крупной полостью, наполненной гноем, с прочными стенками. Абсцессы формируются в результате инфицирования ран, гематом, также они могут быть спровоцированы неправильным строением носа. Эти новообразования становятся причиной хронических болей и носовых кровотечений. Лечение хирургическое – абсцесс удаляют, с последующей санацией раны и использованием антибиотиков.
- Попадание инородных предметов в носовую полость. Эта ситуация часто возникает у детей, а у некоторых из них обнаруживается только в процессе обследования. Инородный предмет необходимо удалять механическим способом, чтоб он не продвигался далее по дыхательным путям. Им часто оказываются мелкие детали игрушек, семена растений, пуговицы, ягоды и другие предметы. Они могут повредить слизистую носовой полости острыми стенками, а также закупоривать дыхательные ходы.
Различные новообразования и посторонние предметы легко обнаруживаются в результате обследования. Лечение будет отличаться, в зависимости от типа образования, его размера и других факторов. Так, инородные предметы достаточно просто удалить из носовых ходов. Если они травмируют слизистую оболочку, необходимо обработать ее дезинфицирующими средствами. Большинство новообразований, в том числе абсцессы и гематомы, необходимо вскрывать. В боковой стенке хирург делает надрез, через который можно удалить гнойное либо кровяное содержимое, а затем очищает образовавшуюся полость антибактериальными препаратами.
Другие причины
Головная боль, заложенность носа – типичные проявления многих заболеваний. Эти симптомы сигнализируют о воспалительных процессах, нарушении носового дыхания по любой причине. В домашних условиях их может быть сложно отличать, поэтому следует обратиться к врачу для обследования. В результате могут обнаруживаться следующие нарушения и состояния:
- насморк и головная боль при беременности – проявляется в результате снижения скорости обменных процессов, отечности и ухудшения выведения жидкости из организма;
- герпес – в период обострения может проявляться в том числе в носовой полости, оставляет после себя долго не заживающие язвы;
- травмы – в результате падения или удара происходит повреждение наружных или внутренних структур, которое сопровождается головной болью и отечностью;
- нахождение на большой высоте над уровнем моря – дефицит кислорода во вдыхаемом воздухе существенно сказывается на самочувствии.
Если головные боли сопровождаются затрудненным дыханием, заложенностью носа, появлением истечений – в большинстве случаев это говорит о начальных стадиях простудных заболеваний. Однако, схожие признаки могут также сигнализировать об опасных нарушениях, которые существенно влияют на самочувствие и могут протекать с осложнениями.
Лечение гайморита
В зависимости от состояния пациента и варианта течения заболевания, врач назначает терапию и подбирает антибактериальные, противоотечные и противовоспалительные препараты. Лечение может быть консервативным и хирургическим.
Консервативное лечение
При легком гайморите помимо медикаментозного лечения по показаниям делают промывание носовой полости по Проэтцу, или «кукушку». Лежащему на спине пациенту вводят в нос специальный раствор. Он проходит через полость носа, пазухи носа, после чего его откачивают вакуумным насосом. «Кукушка» проводится курсом от 2 до 10 процедур.
При среднетяжелом и тяжелом течении заболевания назначаются антибиотики в виде таблеток, раствора для инъекций или ингаляций.
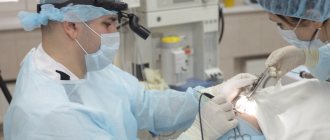
Хирургическое лечение (пункция верхнечелюстной пазухи)
При тяжелом гнойном гайморите или отсутствии эффекта от консервативной терапии, применяется прокол ― пункция. Это позволяет быстро удалить гной из пазухи, очистить ее и обработать противовоспалительным препаратом. Иногда требуется проведение нескольких подобных манипуляций. Пункции делают под местной анестезией.
Когда гайморит не поддается лечению или находится в запущенной стадии, проводится хирургическая операция под общим наркозом. Период полного восстановления после операции может занимать до двух недель.
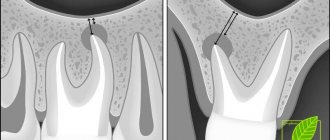
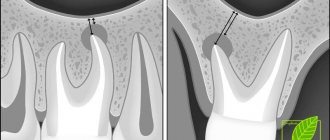
Причины перфорация пазухи при лечении зубов
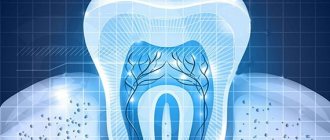
Верхнечелюстные синусы или гайморовы пазухи расположена внутри верхней челюсти. От ротовой полости отделяются перегородкой и альвеолярным отростком, в котором находятся корни зубов. Лечение каналов таких зубов осложняется рисками перфорации пазухи по ряду причин:
- Анатомически тонкая перегородка Иногда высота составляет всего лишь 1 мм. Случается, что зубы корнями проникают в полость, отделяются только слизистой пазухи.
- Лечение зубов с воспалениями на корне Если на корнях зубов воспаление (периодонтит, киста), окружающая их кость расплавляется и истончается.
- Чрезмерные усилия врачаЕсли стоматолог не рассчитает усилия при прохождении каналов, возможен разрыв канала, повреждение корня, прободение дна пазухи.
Без предварительной диагностики эндодонтист, не имея представления о размерах перегородки синуса, расположении корней, может не рассчитать усилия и повредить зуб и тонкий костный слой, который пролегает между верхнечелюстной пазухой и корнем. В результате в полость пазухи проникает инфекция, возможен провал обломков инструментов, пломбировочного материала. В нашей практике встречаются случаи, когда инородное тело в пазухе притягивает вторичные инфекции с развитием новообразований — грибковых колоний, кист, полипов.
Обломок эндодонтического инструмента в канале зуба
Профилактика гайморита
Для того, чтобы избежать гайморита следует:
- проводить достаточно времени на свежем воздухе;
- укреплять иммунитет;
- правильно питаться;
- принимать витамины;
- одеваться по погоде;
- вовремя обращаться за медицинской помощью.
Если вы обнаружили у себя первые симптомы гайморита и ищите квалифицированного специалиста, который поставит диагноз и поможет вам справиться с недугом, позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи. Сотрудники медицинского ответят на ваши вопросы и проведут все необходимые обследования в течение одного рабочего дня. Давайте заботиться о вашем здоровье вместе!