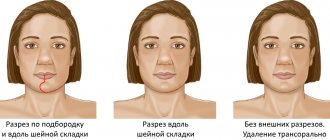
Передняя резекция прямой кишки — оперативное вмешательство, в ходе которого удалению подлежит пораженная часть кишечника. Операция проводится при злокачественном образовании небольшого размера, локализованного в ректосигмоидном или верхнеампулярном отделе— на 10 см выше ануса. При этом удаляются такжеблизлежащие ткани: сегмент кишечника, регионарные лимфатические узлы, сосуды. В случае, когда злокачественная опухоль находится выше анального сфинктерана 8 см, показанатотальная мезоректумэктомия — низкая передняя резекция прямой кишки. Во время операции удаляется большая часть кишки до сфинктера, а для восполнения утраченных резервуарных способностей прямой кишки во времяоперативного вмешательства из вышерасположенной части кишки формируется «резервуар».
Обе методики являются сфинктеросохраняющимися — нет надобности в формировании колостомы (выведение части кишки на брюшную стенку), хотя не исключено, что может возникнуть необходимость в создании временной стомы — при проведении низкой резекции кишки, ее закрытие возможно через пару месяцев.
При этой методике сохранившейся части прямой кишки будет достаточно, чтобы сформировать анастомоз — соединить концы кишки, таким образом обеспечивается непрерывность кишечника. В результате анальный сфинктер и способность к естественному опорожнению кишечника сохранены. Более того, благодаря наличию современного оборудования и инструментария, которыми оснащена наша клиника, нервные волокна, расположенные в малом тазу и необходимые для контроля мочеиспускания и сохранения половой функции, также удается сохранить. По окончании восстановительного периода пациенты быстро возвращаются к жизни без ограничений.
Узнайте стоимость по телефону: +7 (495) 782-50-10
Продолжительность 2-3 часа
Время в стационаре 4-10 дней
Кратко о методе лечения
Резекция кишечника — операция по удалению части тонкого или толстого кишечника. Это достаточно травматичная процедура, поэтому без очень веских оснований её не проводят.
Виды резекции кишечника
Различные виды резекции проводятся для удаления различных частей кишечника. Каждый тип резекции кишечника называется на основе того, что он удаляет: Сегментная резекция тонкой кишки: удаляется часть тонкой кишки. Хирург может также удалить часть брыжейки (складка ткани, которая поддерживает тонкую кишку) и лимфатические узлы в этом районе. Этот вид используется для удаления опухолей в нижней части двенадцатиперстной кишки (верхняя часть тонкой кишки), в тощей кишке (средняя часть тонкой кишки) или подвздошной кишке (нижняя часть тонкой кишки). Правосторонняя гемиколэктомия: удаляется часть подвздошной кишки, слепая кишка (часть толстой кишки), восходящая ободочная кишка (часть толстой кишки), печеночный изгиб (изгиб ободочной кишки), первая часть поперечной толстой кишки (середина толстой кишки), аппендикс. Поперечная колэктомия: удаляется поперечная ободочная кишка, печеночный и селезеночный изгибы. Эта операция может использоваться для удаления опухоли в середине поперечной кишки, когда рак не распространяется на другие части толстой кишки. Левосторонняя гемиколэктомия: удаляется часть поперечной и нисходящей ободочной толстой кишки, селезеночный изгиб (изгиб в толстой кишке около селезенки), часть или вся сигмовидная кишка. Сигмовидная колэктомия: удаляется сигмовидная кишка. Низкая передняя резекция: удаляется сигмовидная кишка и часть прямой. Проктокомэктомия с илеоанальным анастомозом: удаляется вся прямая кишка и часть сигмовидной. Илеоанальный анастомоз — это процедура, которую хирург делает, чтобы присоединить нижнюю часть тонкого кишеника к анусу. Абдомино-перинеальная резекция: удаляется прямая кишка, анус, анальный сфинктер и мышцы вокруг заднего прохода. Хирург делает один разрез или разрез в животе, а другой в промежности (область между анусом и вульвой у женщин или между анусом и мошонкой у мужчин). При этой процедуре необходима постоянная колостомия (вывод участка ободочной кишки наружу), потому что анальный сфинктер удален. Частичная и полная колэктомия: операция по удалению части или всей толстой кишки (включая слепую кишку).
Виды операций на тонкой кишке
Оперативные вмешательства на данном органе делятся на два вида экстренного и планового порядка.
В экстренной хирургии нуждаются следующие патологии:
- Дивертикул Меккеля. Выпячивание стенки кишки. Участок иссекается.
- Непроходимость кишечника.
- Операция Уиппла. Удаляется часть поджелудочной железы, двенадцатиперстной кишки, желчного пузыря и лимфоузлов.
- Слипание. Адгезиолизис — устранение слипания кишки проводится двумя способами: — лапароскопия — рассечение лапароскопом; — лапаротомия — происходит через разрезы на брюшной стенке.
В плановой хирургии иссечение показано при новообразованиях на кишке.
Показания и противопоказания к методу лечения
Резекция кишки выполняется при лечении следующих заболеваний:
- Рак в тонком кишечнике, толстой и прямой кишке или анусе;
- Рак, который распространился на кишечник (лечение и облегчение симптомов);
- Закупорка в кишечнике (обструкция кишечника);
- Предраковые полипы до того, как они станут раком (так называемая профилактическая операция);
- Воспалительное заболевание толстого кишечника или дивертикулит;
- Язвенный колит (характеризуется хроническим воспалением толстой и прямой кишки, что приводит к кровавой диарее). Хирургия может быть показана, когда медикаментозная терапия не улучшает состояние.
- Мезентериальный тромбоз или абдоминальная ишемия;
- Некроз кишечника.
Кроме того, операция применяется при травме кишечника, кровотечении и для закрытия отверстия в кишечнике (перфорация кишечника). Причины резекции всегда тщательно оцениваются лечащим врачом. Существует и ряд противопоказаний для проведения операции:
- критическое состояние пациента, приводящее к нецелесообразности резекции,
- кома или бессознательное состояние пациента,
- патология сердца, почек или органов дыхания, что могут привести к серьезным осложнениям во время или после операции,
- неоперабельная опухоль.
Сделать резекцию желудка
Лечение в отделении торакоабдоминальной хирургии и онкологии РНЦХ проводится по программам ОМС, ДМС, ВМП, а также на коммерческой основе. Читайте, как попасть на лечение в отделение и сделать операцию на желудок.
Для записи на консультацию позвоните по телефонам:
+7 (499) 248 13 91 +7 (903) 728 24 52 +7 (499) 248 15 55
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
Подготовка к лечению
Перед операцией обычно проводятся диагностические тесты, чтобы проверить общее состояние здоровья и убедиться, что операция может быть проведена. Это может быть забор крови, рентгенография грудной клетки, электрокардиограмма (ЭКГ), ангиография, КТ или УЗИ, эндоскопия. Следует соблюдать диету, исключающую бобовые, выпечку, спиртное, свежие фрукты и овощи. Жидкая диета вводится, по крайней мере, за день до операции, при этом ничего не принимается в день операции. В зависимости от типа резекции кишечника может потребоваться очистить кишечник. Обычно это включает прием слабительного препарата за 1-2 дня до операции. Также могут быть сделаны очищающие клизмы в больнице. Непосредственно перед процедурой назначаются антибиотики, чтобы помочь предотвратить инфекцию. Кроме того, следует сказать врачу о всех принимаемых лекарствах, пищевых добавках и травяных сборах.
Подготовка и предоперационные исследования
Перед операцией ПДР пациент проходит расширенное предоперационное исследование. Оно включает ряд стандартных процедур:
- клинический и биохимический анализы крови;
- общий анализ мочи;
- анализы крови на ВИЧ, гепатиты В и С, сифилис;
- флюорографию;
- ЭКГ.
Кроме этого, нужно сделать:
- КТ органов брюшной и грудной полости с контрастированием;
- онкоскрининг – МРТ, КТ, кровь на онкомаркеры, УЗИ.
С результатами нужно пойти к терапевту и хирургу, посетить анестезиолога, потому что вмешательство проходит под общим наркозом.
Как проходит метод лечения
Хирург может использовать открытую или лапароскопическую технику. При открытой технике (лапаротомия) хирург делает большой продольный разрез, чтобы достичь кишечника. При лапароскопической технике делают небольшие отверстия в области живота, а затем вставляет эндоскоп (тонкий, трубчатый инструмент со светом и линзой) и инструменты для проведения операции. Лапароскопическая техника имеет тенденцию к сокращению пребывания в больнице, более быстрое время восстановления, меньше осложнений и меньшую боль при разрезах. Однако не всем пациентам можно провести лапароскопическую резекцию кишечника из-за места и стадии заболевания или других факторов. Кроме того, хирургам требуется специальная подготовка, навыки и оборудование для использования лапароскопической техники. Хирург осматривает полость и удаляет больную или поврежденную часть кишечника в пределах здоровой ткани. Однако, также может быть удалено немного здоровой ткани по обе стороны от пораженной части.
Анастазмоз
Когда часть кишечника удаляется, хирург соединяет оставшиеся концы кишечника вместе, используя стежки или скобы. Эта процедура называется анастомозом. Когда весь толстый кишечник удаляется и анастомоз находится между тонкой кишкой и анусом, он называется илеоанальным анастомозом. Когда он находится между сигмовидной кишкой и анусом, он называется колоанальным анастомозом. Для любой из этих процедур хирург может образовать карман, прежде чем присоединять кишку к анусу. Карман создает место для кала при удалении прямой кишки. Это помогает снизить количество движений кишечника, которыми обладает человек, и управлять недержанием (неспособность контролировать движение кишечника).
В некоторых случаях хирург не соединяет концы кишечника вместе. Вместо этого он прикрепляет один или оба конца кишечника к отверстию на животе. Эта процедура называется колостомой или илеостомией (в зависимости от используемой части кишечника) и представляет собой искусственный задний проход. Колостома может быть временной и постоянной.
Реабилитация после операции при раке влагалища
После вмешательства пациентка находится в стационаре клиники под тщательным врачебным наблюдением. Ей назначается курс химио- и/или лучевой терапии. Чтобы исключить риск рецидива злокачественного процесса, женщине следует регулярно посещать профилактические осмотры онкогинеколога. Прогноз при раке влагалища определяется стадией заболевания, но такая опухоль обычно растет медленно и метастазировать начинает далеко не сразу. Подобная операция влечет за собой раннее наступление климакса и бесплодие. Если пациентка намерена в будущем завести ребенка, хорошим решением станет криоконсервация ее яйцеклеток перед операцией. Нередко удаление влагалища ведет к появлению у женщины психологических проблем и депрессии, поэтому здесь важна помощь психолога. Для ведения сексуальной жизни можно воспользоваться возможностями реконструктивно-пластической хирургии и восстановить влагалище с помощью участка кишки.
Возможные осложнения при лечении
Побочные эффекты, которые могут возникнуть, зависят главным образом от типа резекции кишечника и общего состояния здоровья. Они включают в себя:
- обструкцию (непроходимость) кишечника,
- парализованный или неактивный кишечник,
- повреждение ближайших органов, таких как мочевой пузырь, мочеточник или селезенка, анастомотическую утечку, связанную с инфекционными проблемами,
- чрезмерную кровоточащую раневую инфекцию,
- грыжу,
- тромбофлебит,
- невозможность контролировать мочеиспускание.
Лечащий врач должен быть проинформирован о любой из следующих проблем после операции: сильная боль, отек, покраснение, дренаж или кровотечение в области разреза, мышечные боли, головокружение или лихорадка, запоры, тошнота или рвота, ректальное кровотечение или черный, смолистый стул.
Прогноз после метода лечения
Период времени, необходимый для восстановления, варьируется в зависимости от начального состояния, типа резекции, общего состояния здоровья пациента до операции и длины удаленной кишки. Прогноз резекции кишечника зависит от серьезности заболевания. Например, в случае пациентов с язвенным колитом, болезнь излечивается и большинство людей продолжают жить нормальной, активной жизнью. Менее положительный прогноз будет у пациентов с онкологией (из-за возможных рецидивов). Альтернативы для резекции кишечника зависят от конкретного медицинского состояния, которое лечится.
Популярные вопросы
До операции
С каким весом можно делать данную операцию?
Эта операция отталкивается не от веса, а от индекса массы тела (ИМТ). Индекс массы тела рассчитывается по формуле «масса тела, делённая на рост в квадрате». Продольную резекцию желудка мы начинаем предлагать пациентам от индекса массы тела 35 и выше.
Калькулятор индекса массы тела (ИМТ)
Вес, кг:
Рост, см:
ИМТ:
Какие противопоказания для продольной резекции желудка могут быть?
Язвенная болезнь в стадии обострения, психические нарушения (шизофрения) или острые – инфаркт миокарда и другие обострения состояния, по которым принимается решение индивидуально.
Возможно ли одновременно с резекцией сделать другой вид операции? (например, удалить желчный пузырь, кисту, миому и прочие)
Не только возможно, а и необходимо. Если у пациента находятся камни в желчном пузыре, то мы предлагаем им так называемую «симультанную операцию», то есть операцию на двух органах и более. Это удаление желчного пузыря и продольную резекцию желудка. Они могут быть разные, например, фибромиома матки.
Есть ли ограничения по возрасту для данной операции? И возможно сделать резекцию желудка ребенку?
В мире эта операция делается с возраста 8 лет, но только для детей с огромным весом, примерно 170-180 килограмм. Решение всегда принимается индивидуально. В нашей практике были пациенты 14 лет и более.
Если есть проблемы с гормональным фоном, можно будет делать слив?
Как правило, гормональные проблемы вторичны у таких пациентов, первично все же ожирение. Исключением является синдром Иценко-Кушинга (надпочечниковой недостаточности) – это противопоказание к нашим операциям. Все остальные гормональные нарушения (аденома гипофиза и так далее) чаще всего исчезают после операции.
Есть ли какие ограничения по питанию перед операцией?
Иногда эту операцию делают с огромным весом, в таком случае мы готовим наших пациентов к операции в течение 2-3 месяцев. Смысл этой подготовки в том, чтобы пациент похудел хотя бы на 10-20 килограмм, с целью уменьшения размера печени. Иногда огромная печень не дает выполнить нам операцию. 90% наших пациентов – это пациенты с индексом массы тела от 35 до 50. Вес большой достаточно, но специальная подготовка не требуется.
Какие анализы нужно будет сдать перед операцией и возможно ли будет сдать их у Вас в клинике?
Мы не гоняем наших пациентов по лабораториям, все анализы сдаются в клинике. Обычно после того, как определен день госпитализации, они приезжают к нам натощак. Ровно за один день мы проводим обследование и на следующий день оперируем. Это входит в стоимость госпитализации.
Какие дополнительные эффекты дает резекция для здоровья?
Положительные эффекты – это ремиссия не только веса, но и сопутствующей ее патологии. Это может быть сахарный диабет, нарушение менструального цикла, нарушение функции суставов, особенно коленных, тазобедренных суставов, гипертоническая болезнь. Излечение диабета, снижение цифр давления при гипертонической болезни, или уменьшение нагрузки на суставы – колоссальное. Это избавляет пациента иногда от необходимости замены суставов в последующем.
Возможны ли какие-либо льготы по ОМС?
Эти операции, в принципе, не делаются по ОМС, к сожалению, поэтому льгот тут нет никаких.
Во время операции
Что представляет из себя данная операция?
Операция направлена на уменьшение объема желудка. Мы делаем ее лапароскопически, через четыре маленьких прокола. Суть этой операции в том, что мы уменьшаем объем желудка во много раз. Остается объем желудка всего 60-80 мл, диаметр желудка – не более 14 мм. При таком объеме пациент не ощущает чувства голода. Функционирующей части достаточно для того, чтобы потреблять нужное количество калорий и поддерживать нормальную полноценную жизнь без каких-либо ограничений.
Как долго длится операция по резекции желудка?
В среднем около одного часа.
Какой вид анестезии используется во время операции?
Общая анестезия. Общий наркоз современными средствами.
Программа наблюдения после метода лечения
После резекции кишечника нужно будет оставаться в больнице в течение нескольких дней. В течение 1-2 дней после операции пациенту следует давать теплую, жидкую пищу. Твердые продукты и блюда будут вводится постепенно. Если была проведена колостомия или илеостомия, специально подготовленный медицинский работник научит пациента заботиться о себе. Временные остомии обычно остаются на месте в течение нескольких месяцев. После того, как остальная часть толстой кишки исцелится, будет проведена другая операция, анастомоз. Отверстие в животе будет закрыто. Назогастральная трубка вводится через нос в желудок во время операции и может быть оставлена на месте в течение 24-48 часов после операции. Это устраняет желудочные выделения и предотвращает тошноту и рвоту. Она останется до возобновления активности кишечника. Послеоперационный уход за пациентом включает также мониторинг артериального давления, пульса, дыхания и температуры. Измеряется потребление и выход жидкости, а в месте разреза наблюдают за цветом и количеством дренажа из раны. Пациент может вставать с постели примерно через 8-24 часа после операции. Большинство пациентов будут находиться в больнице в течение 5-7 дней, хотя лапароскопическая хирургия может уменьшить это пребывание до 2-3 дней. Послеоперационная потеря веса сопровождает почти все резекции кишечника. Вес и сила медленно восстанавливаются в течение нескольких месяцев. Необходимо будет соблюдать диету, которую назначит врач. Полное восстановление после операции может занять два месяца. Лапароскопическая хирургия может сократить это время до одной-двух недель.
Уход после резекции зуба
- Не жевать на прооперированной стороне.
- До заживления раны отказаться от раздражающей, твердой пищи (еда должна быть теплой, мягкой).
- Не использовать жесткую зубную щетку, агрессивные пасты, ополаскиватель.
- Принимать назначенные врачом антибиотики для профилактики инфекции.
- Полоскать рот после еды раствором антисептика.
- Первую неделю после операции ограничить физнагрузки до умеренных, исключить экстремальные, контактные виды спорта.
- Не посещать баню, бассейн, сауну до полного заживления раны.
- Воздерживаться от употребления слишком твердых продуктов, пока кость полностью не восстановится (минимум 3 месяца).
- Регулярно приходить на осмотр к хирургу, для оценки результатов операции.