Медикаментозное средство применяется при лучевой и комбинированной терапии, обладает негормональным, обезболивающим, репаративным спектром действия. Уникальный состав позволяет использовать его в терапевтических и профилактических целях, для обработки ран, трофических язв и анальных трещин. Российский медикамент ускоряет восстановление эпидермиса и слизистого покрова после лучевого облучения.
Особенности состава
Активным действующим компонентом лекарственного препарата является гидрохлорид лидокаина, необходимый для обезболивания. Дополнительные ингредиенты геля представлены:
- очищенной водой;
- хлоргексидина гидрохлоридом;
- гидроксиэтилцеллюлозой.
Аннотация от производителя указывает, что лекарство обладает неспецифическим стимулирующим и антирадикальным спектром действия. Оно помогает нормализовать работу иммунной системы, ускорить восстановительные процессы на клеточном уровне, стабилизировать образование, развитие и созревание клеток крови.
Нанесенное на кожный покров средство угнетает нервную проводимость за счет блокировки окончаний и волокон. Лидокаин превосходит по уровню эффективности ближайший аналог – прокаин. Во время терапии онкологических патологий медикаментом обеспечивается радиопротекторная эффективность, снижается восприимчивость здоровых клеточных структур и тканей перед лучевой терапией и ее разрушительными свойствами.
Терапевтические манипуляции позволяют увеличивать объем дозировок облучения, уменьшить промежутки между сеансами, назначенными пациентам с раковыми новообразованиями.
Введение
Лазерные методы коррекции возрастных изменений и лечения разнообразной кожной патологии (сосудистые и пигментные аномалии, гипертрихоз, рубцовые деформации и др.) весьма востребованы и позволяют расширять спектр услуг в дерматологии и косметологии. Вопреки расхожему мнению, большинство лазерных процедур сопряжено с болевым дискомфортом. Увеличение спроса на эффективные и безболезненные лазерные процедуры стимулировало поиск идеального метода анестезии. Пациенты ожидают быстрых, но впечатляющих результатов от процедур. Чтобы удовлетворить эти потребности, дерматологи постоянно ищут анестетики, которые были бы эффективными, представляли бы наименьший риск для пациента и имели бы минимальные нежелательные побочные эффекты.
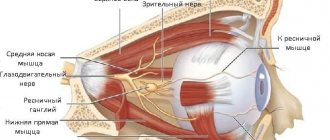
Иннервация и сенсорная функция кожи. Кожная боль. Краткие сведения
Чувствительные рецепторы кожи преобразуют определенные формы энергии в потенциал действия в сенсорных нейронах. Кожные механорецепторы реагируют на прикосновение и давление. Терморецепторы участвуют в ощущении тепла и холода. Ноцицепторы являются полимодальными рецепторами и реагируют на такие стимулы, как боль (укус, щипок, разрез, укол), экстремальные тепло (ожог) и холод, медиаторы воспаления (табл. 1).
Таблица 1. Основные сенсорные модальности кожи Источник: Kim E. Barrett, Susan M. Barman, Heddwen L. Brooks, Jason X.-J. Yuan. Ganong`s Revew of Medical Physiology. 26th ed. McGraw-Hill Education; 2022.
Чувствительные аксоны берут начало в чувствительных ганглиях и определяют участки кожи, которые называются дерматомами. Они миелинизированы в дерме, но не в эпидермисе. Из сплетения в глубокой дерме нервные волокна поднимаются к поверхности кожи и образуют поверхностное нервное сплетение в месте соединения ретикулярной и папиллярной дермы. Нервные окончания могут быть свободными, расширенными или корпускулярными. Импульсы от ноцицепторов передаются через миелинизированные волокна Aδ (диаметром 2—5 мкм) со скоростью 12—35 м/с и немиелинизированные C-волокна (диаметром 0,4—1,2 мкм), проводящие импульс с меньшей скоростью — 0,5—2 м/с. Активация Aδ-волокон ответственна за первичную, так называемую быструю, боль, которая является немедленной реакцией на раздражитель и определяет участок воздействия и интенсивность болевого стимула. Активация С-волокон ответственна за вторичную боль (отсроченная, или медленная, боль), для которой характерны неопределенные, тупые, рассеянные, ноющие болезненные ощущения [1].
Кожная боль, в основном острая, возникает вследствие физических, химических или термических травм, но может быть и хронической. Боль не так часто встречается при кожных заболеваниях (главным образом при язвенных поражениях кожи, при синдроме Лайелла), но тем не менее сопровождает неврологические или нейрокожные заболевания. Внешние болевые раздражители, а также многочисленные химические вещества, такие как брадикинин, гистамин, серотонин, простагландины, интерлейкин-1 и т. д., способны модифицировать или индуцировать активацию ноцицептора. Вещество Р наиболее известно и является самым важным посредником боли. Описаны также другие медиаторы боли: CGRP, соматостатин, глутамат и др. [2].
Основными «ноцицептивными триггерами» в косметологии являются все инъекционные методики (мезотерапия, контурная пластика, биоревитализация, PRP-терапия, нитевые технологии и др.), лазерные и IPL-процедуры, РЧ-микроигольчатый лифтинг, дермабразия, химические пилинги. По сути, любая из перечисленных процедур оказывает выраженное стимулирующее действие на все типы ноцицепторов — химические, механические и термические [3].
Лазерное высокоэнергетическое воздействие на кожные покровы способно вызывать острые болевые ощущения. Соматосенсорная система реагирует мгновенно на трансдукцию ноцицептивного сигнала вследствие интенсивной запредельной стимуляции полимодальных ноцицепторов, в первую очередь термических ноцицепторов.
Фармакология местных анестетиков
Местные анестетики разделены на 2 группы: содержащие сложноэфирную связь (например, прокаин (новокаин), тетракаин, кокаин) и содержащие амидную связь (например, лидокаин и прилокаин) (рис. 1).
Рис. 1. Схема структуры эфирных и амидных анестетиков. (Дж. Морган. Клиническая анестезиология. Кн. 1. М., СПб: Бином; 2001).
Местные анестетики эфирного типа метаболизируются плазменной холинэстеразой и другими неспецифическими эстеразами, в то время как амидные анестетики в основном метаболизируются в печени через микросомальные ферменты. Известно, что сложноэфирные анестетики могут вызывать аллергические реакции при контакте с кожей, в то же время это редкие случаи с анестетиками амидной группы. Парааминобензойная кислота является метаболитом гидролиза сложного эфира и связана с аллергическими реакциями. Растворимость местных анестетиков в жирах коррелирует с их силой и продолжительностью действия (табл. 2)
Таблица 2. Структура и свойства местных анестетиков1 Примечание. Адаптировано из Strichartz GR, et al. Fundamental properties of local anesthetics. II. Measured octanol: buffer partition coefficients and pKa values of clinically used drugs. Anesth Anal. Aug 1990;71 (2):158−170. [4].
Механизм действия местных анестетиков
Местные анестетики обратимо блокируют нервную проводимость вблизи места их введения путем воздействия на свободные нервные окончания в дерме или слизистой оболочке, что приводит к временной потере чувствительности в ограниченной области. Проводимость нервного импульса блокируется снижением проницаемости мембран нервных клеток для ионов натрия, возможно за счет конкуренции с участками, связывающими кальций, которые контролируют проницаемость для ионов натрия (рис. 2).
Рис. 2. Механизм действия местных анестетиков (адаптировано из K. Whalen, C. Feild, R. Radhakrishnan. Lippincott Illustrated Reviews: Pharmacology. 7-th ed. Wolters Kluwer; 2019).
Рис. 3. Рекомендации по применению топической анестезии при лазерных абляционных процедурах.
Рис. 4. Рекомендации по применению топической анестезии при лазерных неабляционных процедурах без нарушения целостности кожных покровов.
Полное ингибирование проводимости достигается путем повышения концентрации анестетика.
Клинико-фармакологические свойства комбинированного местноанестезирующего крема, содержащего 2,5% лидокаина и 2,5% прилокаина (эвтектическая смесь)
Эвтектические смеси
представляют собой соединения, которые плавятся при более низких температурах, чем любой из их компонентов, что позволяет использовать более высокие концентрации анестетиков. Это 5% эмульсия «масло в воде» с температурой плавления 18 °C, состоящая из 25 мг/мл лидокаина, 25 мг/мл прилокаина, загустителя, эмульгатора и дистиллированной воды, доведенной до уровня pH 9,4. Поскольку эвтектическая смесь представляет собой жидкость, анестетики не нужно растворять в масле перед их введением в водную фазу состава; это увеличивает концентрацию активного вещества в каплях эмульсии и позволяет большему количеству анестетика проникать в нервные окончания в более глубоких слоях кожи. Крем лидокаин/прилокаин наносят толстым слоем (1—2 г на 10 см2, максимальная доза — 60 г на 600 см2) на неповрежденную кожу под окклюзионную пленку (можно использовать пищевую пленку) для облегчения проникновения местных анестетиков через роговой слой. Глубина анестезии зависит от времени контакта с кремом. Показано, что анестезирующий эффект достигает глубины 3 мм после 60 мин, 4 мм — после 90 мин и 5 мм — после 120 мин применения [5]. Кожная аналгезия усиливается в течение 3 ч при окклюзионной повязке и сохраняется в течение 1—2 ч после удаления крема. После нанесения на кожу крема лидокаин/прилокаин происходит двухфазный ответ с начальной вазоконстрикцией и побледнением кожи (с пиком после 90 мин аппликации). После 2—3 ч аппликации возникает вазодилатация, которая приводит к эритеме кожи. Ее не следует путать с другими неблагоприятными кожными реакциями, такими как крапивница или аллергический контактный дерматит. Количество системной абсорбции крема напрямую связано с продолжительностью и областью применения. Кровоток и толщина кожи, наличие той или кожной патологии влияют на поглощение, начало действия, эффективность и продолжительность действия крема лидокаин/прилокаин.
Роговой слой эпидермиса — основной барьер для доставки местного анестетика вглубь кожи. Существует 3 пути проникновения через роговой слой: межклеточный (через межклеточные пространства ороговевших кератиноцитов), пара- или трансцеллюлярный (через ороговевшие клетки), через инфундибулум (фолликулярную часть) волосяного фолликула и протоки потовых желез. Местные анестетики легче проникают через слизистую оболочку полости рта, половых органов и конъюнктивы из-за отсутствия рогового слоя [6].
Факторы, влияющие на доставку местных анестетиков в кожу:
1) лекарственная форма — свободные основания являются липофильными и могут самостоятельно проникать в роговой слой, тогда как для солевых форм для этого требуются специальные системы доставки;
2) температура плавления и эвтектические смеси — чем ниже температура плавления, тем лучше проникновение. У эвтектических смесей более низкая температура плавления, таким образом, обеспечивается лучшее проникновение, чем у отдельного компонента;
3) концентрация препарата в транспортном средстве — чем она выше, тем быстрее скорость проникновения.
Несмотря на низкий риск системной токсичности, врачи должны остерегаться потенциальных побочных эффектов. Использование крема лидокаин/прилокаин на поврежденной или воспаленной коже или на большой площади (более 600 см2) может увеличить риск системных побочных эффектов. Прилокаин как часть комбинированного крема может вызвать метгемоглобинемию из-за способности окислять железо в эритроцитах до трехвалентного состояния, нарушающего транспорт кислорода. Крем лидокаин/прилокаин не следует использовать у пациентов с врожденной или идиопатической метгемоглобинемией или у детей младше 12 мес, которые принимают лекарства, вызывающие метгемоглобинемию, — сульфаниламиды, дапсон, ацетаминофен, нитраты, нитриты и фенобарбитал.
Крем лидокаин/прилокаин относится к категории B для беременных, но следует соблюдать осторожность при его использовании у кормящих матерей, поскольку лидокаин и, вероятно, прилокаин выделяются с грудным молоком в небольших количествах. Риск побочных эффектов у грудных детей считается минимальным.
Опасность применения эфирных и высококонцентрированных анестетиков
Управление по контролю за продуктами и лекарствами США (FDA) выпустило рекомендацию относительно риска опасных побочных эффектов, связанных с применением местных анестетиков для косметических процедур. В ней указано, что местные анестетики иногда используют неутвержденными способами и в дозах, которые могут представлять серьезный риск для здоровья и жизни пациента. Сообщено о 2 смертельных случаях, связанных с нанесением топических анестетиков на ноги с целью обезболивания во время лазерной эпиляции. Пациентки по указанию специалистов обернули ноги в целлофан, чтобы усилить анестезию. У обеих пациенток возникли судороги, коматозное состояние с последующим летальным исходом вследствие токсических эффектов анестетиков. Как выяснилось, в этих случаях использовали кремы с высокой концентрацией и избыточным количеством лидокаина и тетракаина (гель 10% лидокаина + 10% прилокаина в первом случае и гель 6% лидокаина + 6% тетракаина в другом) [7].
В связи с этим в 2006 г. FDA выпустило официальное предупреждение о потенциальной опасности побочных эффектов, которые вызывают препараты, содержащие смесь эфирных и амидных местных анестетиков. Активные ингредиенты продуктов, не рекомендованных FDA в качестве топических анестезирующих средств: бензокаин 20% + тетракаин 4% + лидокаин 6%; лидокаин 10% + тетракаин 10%; лидокаин 30% + прилокаин 2% + тетракаин 4%; лидокаин 15% + прилокаин 5%; лидокаин + прилокаин + тетракаин.
Применение крема лидокаин/прилокаин при лазерных процедурах в дерматологии
Применение крема лидокаин/прилокаин значительно расширяет возможности амбулаторных дерматологических процедур. Топическая анестезия существенно снижает болевой дискомфорт во время кожной биопсии (бритвенной и панч-биопсии), кюретажа, лазерного и электрохирургического удаления контагиозного моллюска и бородавок, лазерного лечения винных пятен и удаления сосудов на ногах, лазерной санации трофических язв и др. [7—11]. Топическую анестезию также применяют на слизистой оболочке половых органов у взрослых для безболезненного удаления локальных поражений, например остроконечных кондилом [12].
Основные показания к лазерным процедурам в дерматологии и время аппликации крема лидокаин/прилокаин отражены в табл. 3.
Таблица 3. Показания и время аппликации крема лидокаин/прилокаин при распространенных лазерных процедурах в дерматологии
Применение крема лидокаин/прилокаин при лазерных эстетических процедурах
Все виды лазерных вмешательств в дерматологии могут быть условно подразделены на 2 типа:
1) процедуры, в ходе которых проводят абляцию (послойное удаление) участка пораженной кожи;
2) процедуры, нацеленные на избирательное удаление патологических структур без нарушения целостности кожного покрова (принцип селективного фототермолиза).
В первом случае для абляции используют лазеры, работающие в среднем и дальнем инфракрасном спектре, — Er: YAG (2940 нм) и CO2 (10 600 нм). Хромофором является вода. Используют различные режимы воздействия на кожные покровы — разрез и иссечение, сплошную и фракционную абляцию. Уровень болевых ощущений во время абляционных процедур зависит от энергетических параметров воздействия, определяющих глубину воздействия, процента покрытия (чем больше расстояние между микротермальными абляционными участками, тем комфортнее процедура), области обработки (наиболее чувствительны: периорбитальная область, носогубной треугольник, центрофациальная область). До появления топических анестетиков аблятивные лазерные процедуры требовали использования внутривенной седации. С внедрением более поверхностных однопроходных и фракционных методик возможно обеспечение адекватной анестезии с применением топических анестетиков [13]. Лидером рынка топической анестезии стала эвтектическая смесь лидокаина и прилокаина. Практически при всех абляционных процедурах рекомендуемое минимальное время аппликации крема лидокаин/прилокаин составляет 60 мин. Этого времени достаточно для обработки кожи до уровня базальной мембраны, когда необходимо провести сплошную или фракционную поверхностную абляцию без удаления лазер-индуцированного струпа. В случае когда требуется удаление струпа с последующим повторным проходом в данной области, следует увеличить время анестезии до 90—120 мин, а также предусмотреть возможность проведения проводниковой анестезии.
Обязательным условием перед началом процедуры является полное удаление крема и высушивание кожи для беспрепятственного взаимодействия лазерного света с тканями.
Для проведения глубокой лазерной многопроходной шлифовки требуются дополнительные методы обезболивания — внутривенная седация, проводниковая анестезия, наркоз. Несмотря на то что существует много вариантов местной анестезии при лазерной шлифовке, к сожалению, отсутствует стандартное руководство для обеспечения оптимальной безопасности использования местных анестетиков. При принятии решения о том, какой из них использовать, необходимо учитывать несколько факторов: анатомическую область, количество применяемого анестетика, продолжительность, необходимую для желаемой глубины анестезии, профиль безопасности отдельного местного анестетика и то, как он взаимодействует с сопутствующими заболеваниями пациента [14].
Лазерные процедуры 2-го типа не нарушают целостность эпидермиса, но при этом также могут сопровождаться значительным дискомфортом, связанным с болезненными ощущениями.
Лазерный фракционный фототермолиз применяется для неаблятивного омоложения при фотоповреждении кожи легкой и умеренной степени, морщинах и диспигментации. Популярность этой процедуры обусловлена высокой клинической эффективностью и умеренными побочными эффектами — преходящей эритемой и отеком. Однако глубокое проникновение лазерного света в ближнем инфракрасном спектре создает эффект объемного термического нагрева в глубоких слоях кожи, оказывая выраженное болевое действие вследствие высокой плотности в дерме полимодальных ноцицепторов и терморецепторов. Для увеличения комфорта процедуры рекомендуется сочетание топической анестезии кремом лидокаин/прилокаин (аппликация 45—60 мин) и охлаждения области лечения форсированной струей холодного воздуха [15—17].
Лазерная эпиляция — наиболее распространенная процедура, при которой используют топические анестетики, особенно в таких чувствительных областях, как верхняя губа и паховая область. Для эффективного обезболивания в этих местах время аппликации крема лидокаин/прилокаин под окклюзионной пленкой должно быть не менее 30 мин в случае, если подготовка кожи к эпиляции (бритье волос) происходит непосредственно перед процедурой. В связи с глубокой пенетрацией лазерного света (до 4 мм при эпиляции неодимовым лазером) время аппликации крема на заранее подготовленной к процедуре коже (бритье волос за 1 сут) должно составлять 45—60 мин. Для предотвращения отсроченных побочных эффектов после лазерной эпиляции (термическая травма, парадоксальный гипертрихоз) рекомендуется по ходу процедуры на обработанный лазером участок кожи прикладывать охлаждающий пакет на 30 с [18, 19].
Лечение сосудистой патологии кожи в большинстве случаев не требует анестезии. Особенно когда это касается удаления единичных телеангиэктазий или небольших сосудистых мальформаций (вишневая и паукообразная ангиома, пиогенная гранулема, венозное озерцо и пр.). Однако при лазерном удалении винных пятен в области лица, особенно у детей и подростков, наблюдают выраженные болезненные ощущения, требующие адекватной анестезии. В качестве обезболивающего средства эффективен крем лидокаин/прилокаин с экспозицией 20—40 мин в зависимости от площади винного пятна и его расположения — чем ближе к центру лица, тем болезненней процедура [10]. Несмотря на побледнение кожи из-за сосудосуживающего эффекта местных анестетиков, содержащихся в креме, процедуры с использованием импульсного лазера на красителях или устройства IPL обеспечивают удовлетворительный результат лечения винных пятен. Восстановления кровотока на побледневших участках можно добиться с помощью трения или обдува поверхности кожи струей теплого воздуха (фен). При этом эффективность анестезии не снижается. Дополнительно для улучшения комфортности процедуры рекомендуется прикладывать на обработанный участок охлаждающие пакеты.
Анестезию при лазерном лечении пигментной патологии кожи и удалении татуировок проводят по той же схеме.
Перед лазерной процедурой в каждом случае применения местной аппликационной анестезии настоятельно рекомендуется тщательно удалять крем с помощью антисептического раствора на водной основе и высушивать кожу. Это будет способствовать беспрепятственному взаимодействию лазерного света с поверхностью кожи. Следует помнить, что анестезирующий крем представляет собой эмульсию типа «масло в воде», содержащую вспомогательные вещества, которые практически не проникают в кожу, — полиэтиленгликоль-54, гидрогенизированное касторовое масло. В результате на поверхности кожи после абсорбции анестетиков может сохраняться пленка, которая при взаимодействии с лазерным светом поглощает определенную часть энергии, тем самым провоцируя ожог эпидермиса и/или снижая эффективность лазерного воздействия.
Показания и противопоказания
Лекарственное средство назначается после проведенной лучевой терапии с целью ускорения регенерации поврежденных клеток. Колетекс-гель можно пользоваться и при других повреждениях:
- при ссадинах, ранах, царапинах;
- диабетических и трофических язвах;
- травмах влагалища;
- анальных трещинах;
- пункции в области пазух носа;
- наложении швов – после терапии возникших абсцессов эпидермиса;
- прорезывании молочных зубов;
- введении зонда через носовые ходы или ротовую полость;
- проведении манипуляций ректоскопии.
Медикамент подходит для выполнения резекции полипов, расположенных в носовой полости, несложных операций, связанных с лечением органов зрения.
К основным противопоказаниям к применению геля относят индивидуальную непереносимость отдельных составляющих компонентов. Кроме повышенной чувствительности к ингредиентам, особая осторожность необходима при использовании лекарства людьми с постоянно сниженным артериальным давлением (гипотензией) или синоатриальной блокадой (нарушением проводимости импульса к желудочкам и предсердиям).
Постоянный контроль врача за терапией требуется для больных с замедленным сердцебиением, хронической и острой сердечной недостаточностью, аномалиями внутрижелудочковой проводимости.
Как облегчить прорезывание зубов у детей.
15 декабря, 2022 год
2370
5
2
Содержание
- Симптомы прорезывания зубов у детей
- Топ-7 обезболивающих гелей при прорезывании зубов
- Камистад Бэби
- Dentinale
- Холисал
- Бейби доктор Первые зубки
- Калгель
- Пансорал
- Дентинокс
Первые зубки у малыша – всегда большая радость для родителей, но часто это сопровождается ухудшением самочувствия ребенка, повышением температуры, капризностью и плохим настроением. Всего у 30 % маленьких детей при прорезывании зубов нет никаких негативных симптомов. В аптеках можно купить различные препараты для улучшения состояния ребенка при прорезывании зубов: как препараты для приема внутрь, так и для наружного использования. Сегодня поговорим о гелях для десен.
Многие родители покупают подобные средства по совету знакомых или по отзывам мамочек на форумах. Но лучше перед покупкой обезболивающего препарата проконсультироваться с педиатром, ведь только врач может учесть все индивидуальные особенности организма вашего малыша и подобрать действительно эффективное и безопасное средство.
Читайте также Топ-10 лучших гипоаллергенных смесей для детей10 лучших детских смесей для детей с аллергией.
Особенности применения
Гель равномерно наносится на пораженные участки – слизистый покров или кожу в небольших количествах. Допускается введение препарата в область влагалища и прямой кишки, при присутствии показаний, средство может применяться как основа для лечебных повязок.
Дозировка определяется лечащим врачом по результатам лабораторно-диагностического обследования, после определения стадии и тяжести заболевания. На протяжении 24 часов манипуляции повторяются не больше 4 раз.
Лекарственный препарат не рекомендован к применению беременными, кормящими женщинами и, для несовершеннолетних, не достигших 18 лет, медикамент назначается с повышенной осторожностью и регулярной проверкой общего состояния.
Фармакокинетика
Всасывание: при местном применении на слизистых оболочках лидокаин всасывается в разной степени, в зависимости от дозы и места нанесения. Скорость перфузии в слизистой оболочке влияет на всасывание.
Распределение: лидокаин распределяется в хорошо перфузируемых органах, в т.ч. в почках, легких, печени, сердце, а также проникает в жировую ткань. Проникает в плаценту путем пассивной диффузии. Распределение в плаценте может оказаться достаточным для проникновения в плод и достижения токсического уровня. Лидокаин быстро проникает через плаценту, появляясь в кровотоке плода в течение нескольких минут после применения у матери.
Связывание лидокаина с белками плазмы в значительной степени зависит от концентрации препарата и альфа-1-ацид гликопротеина (ААГ) в плазме. Имеются сообщения о связывании лидокаина с белками на 60-80%. Это указывает на то, что связывание с белками плазмы увеличивается у пациентов с уремией и реципиентов почечной трансплантации и усиливается после острого инфаркта миокарда. Последнее также характеризуется увеличением уровня ААГ. Повышенное связывание с белками может уменьшать действие свободного лидокаина или даже вызывать общее повышение концентрации препарата в плазме крови.
Метаболизм: лидокаин метаболизируется при участии микросомальных ферментов печени, снижение щелочности вследствие окисления происходит в течение нескольких минут. Скорость метаболизма ограничивается кровотоком в печени и, как результат, может быть нарушена у пациентов после инфаркта миокарда и/или с застойной сердечной недостаточностью. В результате биотрансформации лидокаина образуются метаболиты – моноэтилглицинэксилидид (МЭГКС) и глицинэксилидид, которые обладают значительно менее выраженной антиаритмической активностью.
Выведение: около 90% выводится в форме метаболитов и 10% — в неизмененном виде почками. Выведение неизмененного препарата с мочой частично зависит от pH мочи. Сообщается, что кислая моча приводит к увеличению доли, выводимой с мочой. Период полувыведения (Т1/2) лидокаина более длительный у пациентов с заболеваниями печени.
Показания к применению
Лидокаин, 5 % мазь применяется для местной анестезии кожи и слизистых оболочек полости рта и перианальной области
Способ применения и дозы
Доза зависит от показаний, площади анестезируемой поверхности, васкулярности ткани и от индивидуальной переносимости пациента. Использовать минимальную дозу для достижения необходимого действия. Не использовать препарат длительное время
Взрослым и детям в возрасте старше 12 лет
Для облегчения боли – наносить 1-2 г при необходимости
Детям (до 12 лет)
У детей до 12 лет следует учитывать 100% биодоступность после нанесения на слизистые оболочки и поврежденную кожу, в связи с чем максимальное количество Лидокаин, 5 % мази, назначаемой детям, не должно превышать 0.1 г мази/кг массы тела (соответствующий 5 мг лидокаина/кг массы тела). Минимальный интервал между дозами у детей должен составлять 8 ч.
Побочное действие
Реакция гиперчувствительности в виде раздражения кожи (препарат содержит пропиленгликоль), крапивницы, отека, в тяжелых случаях может развиться анафилактический шок.
Системная токсичность местными анестетиками, главным образом, включает побочные эффекты со стороны ЦНС и сердечно-сосудистой системы.
Со стороны ЦНС — беспокойство, тревога, возбуждение, нервозность, дезориентация, спутанность сознания, парестезия, головокружение, шум в ушах, миоз, туманное зрение, тошнота и рвота, судорожные сокращения и тремор мышц. Нечувствительность языка и в области вокруг рта, рассеянность, раздражение, депрессия и сонливость, дыхательная недостаточность и кома.
Со стороны сердечно-сосудистой системы: депрессия миокарда, периферическая вазодилатация в результате гипертензии и брадикардии; аритмии и остановка сердца.
Редко: возможна метгемоглобинемия.
Пансорал
Это французский фитогель для детских десен, качество и безопасность которого подтверждены международными сертификатами. «Пансорал» снимает воспаление и слегка обезболивает десны малыша. Благодаря быстрому проникновению активных веществ в слизистую буквально через две минуты боль стихает. В составе препарата – цветки ромашки и шафрана, вытяжка из корней алтеи. Эти компоненты – отличные антисептики, они хорошо заживляют и обеззараживают. Гель «Пансорал» можно применять у детей с 3-месячного возраста, он полностью натуральный. Препарат показан также для заживления язвочек на слизистой, при стоматитах, бактериальных высыпаниях в полости рта. Желательно перед использованием препарата проконсультироваться с педиатром. Среди минусов средства – есть не во всех аптеках, может вызвать аллергическую реакцию.
Пансорал
Pierre Fabre Medicament, Франция
Пансорал — натуральное средство на растительной основе, который применяется для облегчения прорезывания зубов у детей. Входящие в состав препарата растительные экстракты оказывают успокаивающее и смягчающее действие на слизистую оболочку десен. Входящие в состав препарата растительные экстракты оказывают успокаивающее и смягчающее действие на слизистую оболочку десен и помогают ребенку легче перенести этот период.
от 280
416
- Нравится
- Написать отзыв