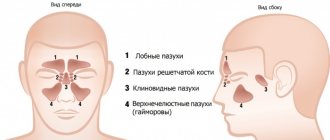
Воспаление гайморовых пазух — это не самое опасное заболевание сегодня. Большое количество эффективных антибиотиков делает лечение этой болезни относительно простым. Однако при отсутствии лечения гайморит может вызывать серьезные осложнения. Известно, что все в человеческом организме взаимосвязано. Очаг инфекции и воспаления в носоглотке может распространиться и на другие части головы. Наиболее опасным считаются менингит и отек головного мозга.
Гайморит может быть острым или хроническим. Острая форма гайморита чаще всего возникает вследствие проникновения инфекции в носоглотку. Причинами развития этого заболевания являются вирусы, бактерии или грибы. Наиболее часто гайморит возникает на фоне вирусной инфекции. Тяжело лечится воспаление гайморовых пазух, появившееся вследствие грибковой инфекции.
Кроме того, воспаление придаточных пазух носа может возникать вследствие его травм, которые могут приводить к нарушению анатомической структуры костных стенок полости носа и пазух. Также нередко гайморит появляется после длительного аллергического насморка.
Хронический гайморит возникает при отсутствии правильного и своевременного лечения острой формы заболевания. Лечение хронического гайморита требует гораздо больших затрат времени и сил. Поэтому до такого состояния свой организм лучше не доводить.
Основные симптомы гайморита
Главным и наиболее известным симптомом воспаления гайморовых пазух является головная боль. В некоторых случаях болевые ощущения могут доставлять много неудобств, в редких случаях боль достигает таких высот, что необходимо принимать болеутоляющие средства. В начале заболевания она имеет определенную локализацию. При гайморите неприятные ощущения возникают в области лба, носа и вокруг глаз. Однако спустя некоторое время боль становится опоясывающей, затрагивающей многие области головы.
Боль при гайморите иногда может сильно напоминать болевой синдром при мигрени. Однако у гайморита есть и другие симптомы, которые вкупе с головной болью позволяют врачу диагностировать это заболевание довольно точно. Для подтверждения диагноза используется рентгенография придаточных пазух носа.
На рентгенограммах при гайморите четко видны тени, в которых можно угадать скопившуюся в гайморовых пазухах носа жидкость. Жидкость эта представляет собой смесь слизи и гноя. Именно скопление экссудата в гайморовых пазухах отвечает за появление головной боли, так как он давит на воспаленную слизистую и вызывает неприятные ощущения.
Головная боль при таком заболевании может усиливаться при наклонах туловища вперед, а также от резких движений головой. Для минимизации неприятных ощущений больному необходим покой. Существуют также другие симптомы воспаления гайморовых пазух:
- выделения из носа;
- заложенность носа;
- отеки мягких тканей лица, век;
- повышенная температура тела;
- слабость, раздражительность.
Данные симптомы характерны не только для гайморита, но вкупе с сильной головной болью они указывают именно на это заболевания. При подозрениях на воспалительный процесс в гайморовых пазухах носа следует незамедлительно обращаться ко врачу и проходить обследование для подтверждения диагноза. Не вылеченный гайморит может грозить серьезными последствиями для организма.
Опухоли носа и околоносовых пазух
Классификация выделяет следующие опухоли.
- Доброкачественные.
- Врожденные: мозговые грыжи, тератомы, ангиомы (лимфангиомы и гемангиомы).
- Высокодифференцированные немалигнизируюшиеся новообразования носа и околоносовы пазух: фиброма, остеома, хондрома, ангиофиброма, невринома, папиллома, аденома и др. Папиллома и аденома относятся к эпителиальным опухолям.
- Краниосинусоназалъпые опухоли,исходящие из полости черепа и врастающие в полость носа и его пазухи: менингеома, ангиофиброма, кавернозная ангиома, хондроидхордома, хордома, невринома, аденома гипофиза, цементирующая фиброма (цементома), тератома, остеома.
- Злокачественные. Высокодифференцированные малигнизируюшиеся и дифференцированные опухоли (эпителиальные, соединительнотканные и происходящие из пигментной нейроэктодермы).
В развитии злокачественного опухолевого процесса выделяют 4 стадии.
- I стадия — ограниченная опухоль.
- II стадия — прорастание опухоли в смежные анатомические образования при отсутствии метастазов (II а). Наличие подвижных регионарных метастазов (II б).
- III стадия — прорастание опухоли за пределы системы верхних дыхательных путей при наличии подвижных метастазов (III а). Наличие неподвижных решонарных метастазов (IIIб)
- IV стадия — опухоли, прорастающие основание черепа (IVa). Наличие отдаленных метастазов (IV6).
Степень распространения опухоли обозначается следующим образом.
- I степень (Т1) — опухоль поражает одну анатомическую часть.
- II степень (Т2) — опухоль поражает две анатомические части.
- III степень (ТЗ) — опухоль выходит за пределы органа.
- IV степень — опухоль врастает в кости.
Регионарные метастазы опухолей полости носа и околоносовых пазух развиваются в поздней стадии в подчелюстных лимфатических узлах. Высокодифференцированные малигнизирующие опухоли метастазируют в отдаленные органы.
- Отсутствие метастазов обозначается как N0.
- Односторонние подвижные метастазы — N1.
- Подвижные двусторонние — N2.
- Неподвижные одно- или двусторонние — N3.
- Отдаленные метастазы — М.
Высокозлокачественные. Низкодифференцированные и недифференцированные опухоли.
Клиническая характеристика. Клиническое течение всех доброкачественных опухолевых процессов в полости носа на первых этапах развития идентично.
Первые симптомы заболевания не имеют специфических особенностей. Ребенка беспокоит одностороннее или двустороннее стойкое резкое затруднение или отсутствие носового дыхания, гипо- или аносмия, гнойный насморк, спонтанные носовые кровотечения разной интенсивности (при сосудистых опухолях обильные).
Позднее присоединяется головная боль, при распространенном росте возникает смещение и костная деструкция стенок околоносовых пазух, искривление и смещение перегородки носа, твердого неба с деформацией лица.
При прорастании опухоли в глазницу, скуловую область и альвеолярный отросток отмечается ряд признаков: диплопия, слезотечение, инъецированность склер, экзофтальм.
При распространении опухоли в ротоглотку наблюдаются нарушение дыхания и дисфагия.
Болевой синдром нехарактерен и возникает при поражении альвеолярного отростка верхней челюсти, крылонебной и ретромаидибулярной ямок, глазницы.
В дальнейшем клиническое течение различно.
Объем черепно-мозговой грыжи может увеличиваться при крике, кашле и плаче. При последующем гистологическом исследовании в мешке грыжи обнаруживается мозговое вещество или мозговые оболочки.
Тератома обычно выполняет полость носа и носоглотку, выявляется уже на 1-м году жизни, вызывает у детей нарушение носового дыхания, акта сосания, дисфагию, у некоторых новорожденных — аспирационный синдром.
Ножка опухоли чаше фиксирована на боковой стенке полости носа или носовой части глотки, широким основанием бывает плотно спаяна с задней поверхностью мягкого неба.
Лечение хирургическое. При микроскопии в строме опухоли находят зачатки всех видов тканей.
Среди врожденных доброкачественных сосудистых опухолей наиболее чаcто наблюдаются ангиомы. Они могут быть различной формы и величины. Встречаются звездчатые ангиомы новорожденного, регрессирующие в течение нескольких месяцев, кавернозные ангиомы или напоминающие кисту.
Локализуются в области свода носовой полости, на границе костного и хрящевого отделов перегородки носа, в передних отделах нижних и средних носовых раковин.
Опухоль имеет округлую форму, мягкую консистенцию, темно-багровый цвет, иногда с синюшным оттенком, неровную поверхность, широкое основание, легко травмируется и кровоточит.
Микроскопически сосудистые опухоли состоят из множества сосудов капиллярного и синусоидального типа с небольшим количеством соединительyотканной стромы; имеют строение лимфангиом или ангиом кавернозных, простых капиллярных, разветвленных, смешанного типа с сосудами капиллярного, венозного и артериального вида. Часто рецидивируют.
Доброкачественные опухоли имеют медленный экспансивный рост, нарастают постепенно клинические симптомы, метастазирования нет.
Мягкие патшомы имеют мягкую консистенцию рыхлую отечную строму, окружающую тонкостенный кровеносный сосуд, покрыты цилиндрическим эпителием.
Папилломы розоватого цвета, легко кровоточат. Могут локализоваться в области переднего конца нижних носовых раковин перегородки носа, иногда прорастают в окружающие гкани (преимущественно в верхнечелюстную пазуху), часто рецидивируют.
Аденома чаше локализуется в области передних концов нижних и средних носовых раковин, в решетчатых и верхнечелюстных пазухах. Имеет вид плотного инкапсулированного узла на широком основании сероватого или коричневого цвета, с гладкой поверхностью, покрыта утолщенной слизистой оболочкой. Обладает экспансивным ростом. Микроскопически построена из атипичных слизистых желез, выстланных цилиндрическим или кубическим эпителием, с большим содержанием бокаловидных клеток.
Аденомы медиальной стенки носа растут медленно, доброкачественно, а латеральной стенки — ускоренно, по мере роста разрушают кос иные стеш и сравнительно быстро прорастают в околоносовые пазухи, сопровождаются спонтанными кровотечениями и нередко озлокачествляются.
Остеома макроскопически имеет вид чача с многочисленными в явлениями и бороздами, гладкую поверхность, округлую форму. По консистенции плотная, неподвижная, безболезненная, дает интенсивную тень на рентгенограмме. В начальном периоде не сопровождается никакими симптомами. На распиле опухоль имеет вит компактной, реже губчатой кости.
По мере роста появляются головная боль, признаки сдаачения окружающих тканей и органов (обезображивание лица, смещение глазного яблока), нередко прорастает в полость черепа.
Микроскопически отмечается типичное строение остеом другой локализации.
Хондрома локализуется чаше в области хряшевого отдела перегородки носа, в верхнечелюстной, решетчатой и клиновидной пазухах; может достигать большой величины с обезображиванием лица.
Растет медленно, врастая в сосуды, может давать метастазы.
Макроскопически опухоль имеет гладкую поверхность, реже бугристую, располагается на широком основании, плотной консистенции, бледно-розового цвета, нередко дольчатая, по внешнему виду похожа на хрящ.
Микроскопически не отличается от хондром другой локализации, построенных из гиалинового и волокнистого хряща.
Хордома имеет чаше полушаровидную или грибовидную форму, мягкую студенистую консистенцию, бугристую поверхность, окружена капсулой.
Микроскопически опухоль имеет альвеолярную структуру, паренхима состоит из крупных округлых и пластинчатых клеток с пиктнотическими ядрами. В протоплазме наряду с гликогеном и лиггидами содержатся многочисленные вакуоли. Основное межклеточное вещество богато кислыми мукополисахаридами.
Ангиофиброма основания черепа исходит из купола носоглотки, глоточно-основной фасции или области крылонебной ямки. Доброкачественная по гистологическому строению, она по клиническому течению похожа на злокачественную: инфильтрирующий деструктируюший рост, изнуряющие носовые кровотечения, прорастание в околоносовые пазухи, глазницу и полость черепа, частые рецидивы после операции. Поверхность ангиофибромы гладкая, консистенция плотная или плотно-эластическая; поверхностная слизистая оболочка блестящая, с выраженным сосудистым рисунком.
У детей младшего возраста течение заболевания значительно агрессивнее, чем в более старшем возрасте.
Микроскопическое строение варьирует в зависимости от возраста больных, определяется разным соотношением сосудистого и фиброзного компонентов:
- в активной фазе роста в опухоли преобладает сосудистый компонент; наиболее крупные сосуды расположены у ее основания, от них отходят более мелкие и менее организованные; у поверхности определяются спонгиозные структуры в виде щелей и синусоидов, выстланных эндотелием; строма опухоли в этой стадии отечна, богата клетками звездчатой или вытянутой формы с участками миксоидного характера;
- в «старых» опухолях сосудистый компонент менее выражен, строма становится менее клеточной и более волокнистой; в растущей опухоли выявля ются изъязвленные фрагменты поверхности с локальной воспалительной инфильтрацией.
Удаление чрезвычайно трудно из-за массивных, трудно останавливаемых кровотечений.
Гемангиоперицитома. Сосудистая опухоль с характерным периваскулярным расположением пролиферирующих клеток из периоцитов, мягкая, полиповилная, серого цвета, с местно деструктирующим ростом. Отмечаются выраженное нарушение носового дыхания и частые спонтанные носовые кровотечения.
Фиброзная дисплазия имеет вид «вздутой» кости с тонким внутренним кортикальным слоем. Поражает область носа, околоносовых пазух, возможно множественное поражение костей лицевого скелета и черепа с прогрессирующей асимметрией лица по мере распространения опухоли на скуловую кость и глазницу. Характеризуется медленным ростом, затруднением носового дыхfния, головными болями.
Рентгенологически определяется интенсивное затемнение верхнечелюстной пазухи, иногда очерченные очаги просветления с демаркационной каймой склероза по краям.
Нейрофиброма и неврилеммома (шваннома) характеризуются медленным равномерным ростом, сдавлением окружающих тканей без инфильтрации.
Гистологически проявляются наличием расширенных сосудов с их тромбозом и гиалинозом стенок.
Симптоматика зависит от величины опухоли. Возможны деформация носа, экзофтальм, парестезии.
Миксома встречается в полости носа и в верхнечелюстных пазухах, имеет вид мягкого узла в толще слизистой оболочки.
Построена из рыхлой нежноволокнистой ткани с большим количеством молодых фибробластов; имеются участки ослизнения, богатые гиалуроновой кислотой, слабо васкуляризирована. Характерны инфильтрирующий рост, рецидивирующее течение без метастазов.
Клиническое течение зависит от величины и направления роста опухоли. При локализации в полости носа в далеко зашедших случаях может прорастать в глазницу и полость черепа.
Краниосинусоназальные опухоли могут быть относительно ограниченными с преимущественным экстракраниальным ростом и распространенными с массивным поражением передней и средней черепных ямок, а также с прорастанием в крылонебную, подвисочную ямки с грубой деформацией твердого неба, костных стенок наружного носа и околоносовых пазух.
Степень экстракраниального распространения опухоли в полость носа бывает различной — от частичного поражения верхнезадних и средних отделов, до полной обтурации полости носа.
Особенностями этих образований являются гнойные или гнойно-полипозные синуситы, формирование мукоцеле- и пиоцеле, носовая ликворея, пневмоцефалия, фонтанирующие носовые кровотечения, частое возникновение инфекционных осложнений в полости черепа, попадание крови при кровотечении из полости носа и его пазух непосредственно в полость черепа.
Цвет и консистенция опухоль зависят от их гистологического строения:
- ангиофиброма ярко-красного цвета;
- менингеомы, чаще узловые, в виде бледно-розовых, бугристых, плотно-эластичных или мягких опухолей, не сращенных с боковыми стенками полости носа, исходящих из верхнепередних и верхнезадних отделов;
- цементомы грязно-серого цвета;
- большинство доброкачественных опухолей имеют мягкую эластичную консистенцию, гладкую или бугристую поверхность;
- хордома, цементома и невринома имеют костную или хрящеподобную плотность.
Для опухолей, богатых сосудами, характерны сильные носовые кровотечения и нарушение обоняния.
Злокачественные опухоли имеют следующие признаки: быстрый инфильтрирующий рост с разрушением костных стенок и врастанием в околоносовые пазухи, неровную поверхность, выраженную кровоточивость при зондировании, неподвижность из-за сращения с окружающими тканями, дурно пахнущие выделения, метастазирование.
Злокачественные опухоли полости носа и околоносовых пазух, как правило, первичные.
К эпителиальным недифференцированным опухолям относится рак. Опухоль локализуется в полости носа, особенно часто в верхнечелюстной пазухе. Различают экзо- и эндофитную формы. При экзофитной форме образуется полиповидная бугристая опухоль серого или бледно-розового цвета на широком основании. При эндофитной форме опухоль имеет вид бугристого плотного инфильтрата, покрытого гиперемированной слизистой оболочкой.
Опухоль рано изъязвляется с образованием глубокой язвы с «грязными» краями и дном, рано выявляются метастазы в подчелюстных лимфатических узлах. Возможно профузное аррозивное кровотечение.
Характерно быстрое прорастание в окружающие органы, в глазницу, в полость черепа с развитием менингита, абсцесса мозга, поражения черепных нервов. При прорастании в околоносовые пазухи развивается их эмпиема.
Смерть наступает от прогрессирующей кахексии, кровотечения, пневмонии, сепсиса, менингита.
Гистогенетически рак связан с покровным эпителием и эпителием желез.
Гистологически различают плоско клеточный ороговеваюший и неорогове-вающий рак, аденокарциному, солидный или сосочковый низкодифференци-рованный рак.
У детей чаше наблюдается плоскоклеточный рак, который развивается обычно из метаплазированного эпителия. Соединительнотканная недифференцированная опухоль — саркома области носа встречается реже, преимущественно исходит из надкостницы решетчатого лабиринта и надхрящницы перегородки носа и наружного носа.
По микроскопическому строению различают остео-, хондро-, миксо-, ан-гиогенные, синовиальные саркомы, лимфосаркомы. Нередко опухоль бывает настолько анаплазированной, что определить ее гистогенез невозможно.
Макроскопически различают экзо- и эндофитную формы.
При экзофитной форме опухоль имеет вид гладкого или крупнобугристого полиповидного узла на широком основании; довольно долго, по сравнению с раковыми новообразованиями, остается покрытой неизмененной слизистой оболочкой. Консистенция опухоли зависит от степени ее анаплазии. На разрезе опухоль беловатого или беловато-розового цвета, гомогенная.
Эндофитная форма характеризуется плотным бугристым инфильтратом. Только при больших размерах опухоль изъязвляется, и тогда поверхность ее имеет вид язвы с грязно-серым дном.
Саркома растет быстрее, чем раковая опухоль, хотя относительно поздно распадается и метастазирует. Она обычно бывают больших размеров, плотная, бугристая, малоподвижная или неподвижная, кровоточит при дотрагивании, менее склонна к прорастанию в полость черепа. Рецидивирующие опухоли, наоборот, отличаются бурным ростом. Характерны раннее развитие гнойного насморка, зловонное отделяемое и кровотечения.
В дальнейшем при росте саркомы возникают следующие симптомы. Различные болевые ощущения — от простой тяжести в голове до острых невралгии тройничного нерва. Затем по мере прорастания в окружающие ткани наблюдаются вздутие костей, смещение соседних органов, метастазы, общая анемия, мозговые явления.
Саркома растет чрезвычайно быстро, прорастает в окодоносовые пазухи, грубо деформируя лицевые кости, особенно у детей раннего возраста, вследствие разъединения собственных костей носа и прорастания через полости под мягкие ткани лица.
Рак и саркома у детей наиболее часто поражают верхнечелюстные пазухи, сначала протекают бессимптомно, затем появляются затруднение носового дыхания, боли в зубах, односторонние носовые кровотечения без признаков изменения слизистой оболочки носа. В последующем опухоль прорастает в костные стенки, появляются деформация костей, экзофтальм. Отмечают реакцию десен, выбухание или асимметрию твердого неба.
На ранних этапах развития опухоли не имеют патогномоничных симптомов.
Детей лечат по поводу синусита с широким использованием физиотерапии, что способствует быстрому ирогресеированию опухоли. При попытках аленотомии, полипотомии носа, пункции верхнечелюстной пазухи и отсасывания носового секрета нередко возникают массивные кровотечения с прогрессирующей анемией.
С целью ранней диагностики при одностороннем прогрессирующем затруднении носового дыхания и спонтанных носовых кровотечениях необходимо тщательное комплексное обследование.
Особенности рентгенографии при гайморите
Основным способом подтверждения гайморита на сегодня, все еще остается рентгенография. Процедура занимает совсем немного времени и доступна в большинстве клиник России.
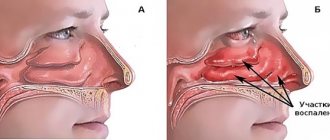
На рентгенограмме придаточных пазух носа при гайморите, отчетливо видны затемнения в области гайморовых пазух, говорящие о том, что там идет воспалительный процесс и имеется избыточная жидкость. В зависимости от запущенности болезни затемнение может быть локальным (небольшим), субтотальным и тотальным.
Небольшие затемнения свидетельствуют о том, что болезнь началась не так давно, болезненные проявления выражены не сильно, и медикаментозное лечение будет наиболее эффективным.
Субтотальное затемнение
Субтотальное затемнение гайморовых пазух может свидетельствовать о тяжелом воспалительном процессе. Это говорит о том, что болезнь находится в запущенном состоянии. В таких случаях в дополнение к антибактериальной терапии, могут назначаться процедуры для выведения жидкости из полости воспаленной пазухи.
Иногда воспаление переходит и на другие придаточные пазухи носа. Гайморит может перейти во фронтит или гаймороэтмоидит. В таких случаях патологический процесс затрагивает, соответственно, лобные пазухи или решетчатый лабиринт.
Тотальное затемнение
Обнаружение тотального затемнения на рентгенограмме — это тревожный знак. Однако современная медицина справляется с такими запущенными случаям. Самое главное, чтобы лечение было начато сразу же.
Если пазухи переполнены гноем и воспалительные процессы идут полным ходом, то врачи прописывают достаточно высокие дозы антибиотиков, для недопущения развития серьезных осложнений. Дополнительно может быть проведена пункция гайморовых пазух носа, для выведения скопившегося экссудата.
Симптомы при образовании мицетомы
На ранних стадиях пациент с мицетомой не чувстсвует абсолютно ничего, потому что еще нет никаких симптомов болезни. А по мере увеличения в размерах грибкового разрастания пациенту станет труднее дышать из-за заложенности носа с одной стороны, при этом нос будет чистый, без выделений. Но иногда выделения могут быть в виде крошковидных масс серо-грязного цвета. Кроме перечисленных ранее симптомов, у пациента может наблюдаться головокружение, головные боли, когда мицетома сильно разрастается, она занимает весь объем гайморовой пазухи, создавая избыточное давление, в том числе в области глазниц. И, конечно, при большой разрастании мицетомы верхнечелюстной пазухи носа возможен гайморит.
У пациента могут болеть верхние зубы в боковом отделе со стороны мицетомы. И, как я говорил ранее – затруднение дыхания, переход пациента на ротовое дыхание в следствие приобретенного хронического гайморита.
Насколько обширной может быть мицетома?
Плесневые грибы могут разрастаться до полного заполнения гайморовой пазухи. А когда плесневый шар занимает всю гайморову пазуху (на его разрастание обычно уходит 5—7 лет), то диаметр шара в среднем достигает 3—5 сантиметров.
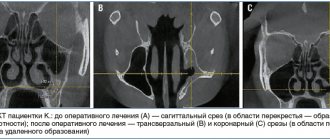
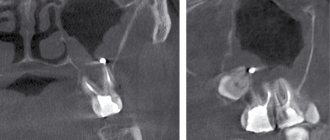
Например, перед вами фото мицетомы верхнечелюстной пазухи, когда разрастание грибов практически полностью ее «захватило». Причиной образования мицетомы в данном случае явилась выведенная в гайморову пазуху часть корневой пломбы зуба:
Как корневая пломба попала в гайморову пазуху, мы подробно рассказываем в этом клиническом случае.
Возможные осложнения запущенного гайморита
Гайморит сам по себе не является опасным заболеванием. Однако воспаление в тканях, расположенных столь близко к головному мозгу, может иметь серьезные последствия, особенно при отсутствии адекватного и своевременного лечения.
Менингит и менингоэнцефалит
Менингит — это опасное заболевание, характеризующееся воспалительным процессом в оболочках головного мозга. Данное заболевание может приводить к инвалидизации и даже летальному исходу.
Менингоэнцефалит является еще более серьезной болезнью. Воспаление при менингоэнцефалите охватывает и оболочки, и вещество головного мозга.
Симптомы данных заболевание схожи:
- головная боль;
- тошнота;
- рвота;
- озноб;
- повышенная температура тела.
Эти болезни очень коварны. При наличии предпосылок к их возникновению, они могут развиться в острой форме всего в течение нескольких часов.
Оба заболевания крайне опасны и имеют неблагоприятный прогноз. Высока вероятность летального исхода.
Хронический гайморит
Если возникший острый гайморит лечился неправильно или не лечился вовсе, то возможен переход заболевания в хроническую форму. Хронический гайморит тяжело лечить, и невозможно гарантировать положительный результат лечения.
Периодически, при понижении иммунитета, хронический гайморит будет обостряться, доставляя множество неудобств. Кроме того, хронический воспалительный процесс в гайморовых пазухах носа чреват и куда более серьезными проблемами, среди которых:
- хронический ринит;
- воспаление костной ткани;
- воспаление тканей головного мозга.
Следует бережно относиться к своему здоровью. Тогда возникновения такого заболевания, как хронический гайморит маловероятно.
Лечение запущенного гайморита
После проявки рентгенограмм можно судить о тяжести воспалительного процесса, идущего в гайморовых пазухах. При тотальном затемнении врачом может быть назначен ударный курс антибиотиков, антигистаминных препаратов — для подавления воспалительных процессов и снижения выраженности некоторых симптомов.
В наиболее тяжелых случаях может быть показано хирургическое вмешательство — пункция пазух носа. Эта процедура известна давно и широко применяется во многих странах мира. С помощью специального шприца из гайморовой пазухи выкачивается лишняя жидкость и гной. Затем пазуху заполняют специальным раствором, содержащим антисептические препараты. Это делается для уменьшения воспаления слизистой. Затем раствор откачивается из пазух. Все, процедура завершена.
Такое хирургическое вмешательство не является опасным, но позволяет ускорить выздоровление и уменьшить проявления основных симптомов, например, головной боли.
Для более эффективного лечения гайморита полученный после пункции гной может быть отправлен на посев, чтобы выявить возбудителя и определить, к каким антибактериальным препаратам он наиболее чувствителен. Вместе с антибиотиками часто прописывают антигистаминные препараты, которые позволяют уменьшить отечность, заложенность носа и другие проявления болезни.
Для лечения гайморита могут использоваться некоторые средства народной медицины. Такие средства не должны заменять основное лечение, назначенное врачом. Они могут только дополнять его. Причем перед применением тех или иных средств, следует посоветоваться с лечащим врачом.
Применение исключительно средств народной медицины, для лечения гайморита, может привести к плачевным результатам. Не вылеченный гайморит перейдет в хроническую форму и будет периодически тревожить пациента на протяжении всей жизни.
Причины возникновения и течение болезни
Латентные (скрытые) или вялотекущие синуситы хронического характера сложно диагностируются и лечатся. Такие синуситы проявляются внутричерепными осложнениями и обусловлены атипичной бактериальной флорой, выявить которую можно только при проведении специальных бактериологических исследований.
Из-за скрытого течения латентные синуситы выявляются с большим трудом. Вялотекущее воспаление в околоносовых пазухах не имеет симптомов (ринологических) со стороны полости носа и не вовлекает в процесс латеральную (наружную) стенку носовой полости, поэтому и не вызывает нарушений основных функции в носовой полости.
Латентные сфеноидиты (воспаление слизистой оболочки клиновидной пазухи) и латентные этмоидиты (воспаление слизистой оболочки клеток решетчатого лабиринта) проявляются одновременно с осложнениями, связанными с признаками оптохиазмального арахноидита (заболевание оболочек, окружающих зрительные нервы, расположенные в полости черепа позади глазных яблок), пареза отводящего нерва, неврита зрительных нервов. Основная жалоба лор пациентов сводится к очень стойкой беспричинной головной боли с локализацией чаще в затылочной области.
При таких жалобах пациенты чаще обращаются за помощью не к лор врачу, а к неврологу или офтальмологу, которые назначают терапию, ограниченную рамками выявленного ими заболевания, в пределах своей специальности. Только в случае неэффективности проводимого лечения и прогрессирования болезни, пациента направляют на консультацию к оториноларингологу.
Латентные сфеноидиты и этмоидиты при проведении компьютерной (КТ) и магнитно-резонансной (МРТ) томографии не выявляются. Обнаруживается только незначительные местные признаки в виде утолщения слизистой оболочки той или иной пазухи, но воздухоносность всей пазухи при этом сохраняется.
Вред самолечения
Наиболее очевидный вред самолечения — это отсутствие положительных результатов. Зачастую люди принимают лекарства до тех пор, пока не начнут чувствовать себя хорошо. Однако такой подход неправилен. Антибактериальные препараты следует принимать только по назначению врача. Строго в тех объемах и в тех временных рамках, которые он озвучил на приеме. Иначе симптомы пройдут, а очаг инфекции останется. Воспаление в гайморовой пазухе станет хроническим.
Или же, в том случае, если препараты были подобраны неверно, возможно отсутствие вообще какого-либо улучшения. Болезнь станет запущенной, боль из-за переполненных пазух станет невыносимой, а воспаление получит шанс распространиться на ближайшие к пазухе органы и ткани, вызывая всевозможные осложнения.
Еще одним риском самолечения являются препараты, которые необходимо принимать при гайморите. При неправильной дозировке, слишком частом приеме или при проблемах со внутренними органами, антибактериальные препараты могут принести больше вреда, чем пользы. Не так уж редки случаи медикаментозного поражения печени от бесконтрольного приема антибиотиков. Что уж говорить о расстройствах желудочно-кишечного тракта, дисбактериозе и так далее.