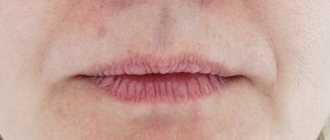
Что это такое
Самое часто встречающееся состояние нижней губы, предзнаменующее раковую опухоль, диагностируется в большинстве случаев у лиц мужского пола пенсионного возраста. Называется это заболевание абразивным преканцерозным хейлитом Манганотти, а провоцируется оно чаще всего при получении травм разного рода.
Характерная особенность преканкрозного хейлита Манганотти — образование на губах небольших овальных или округлых эрозий без инфильтрации, которые очень долго не заживают и часто появляются на протяжении длительного периода времени.
Это заболевание получило свое название в честь итальянского дерматолога Манганотти, практиковавшего в первой половине двадцатого века и описавшего свои наблюдения относительно проявлений данного вида предракового воспаления красной каймы губ.
Хейлит Вернуться на ГЛАВНУЮ
(cheilitis; греч. cheilos губа + -itis) — воспаление слизистой оболочки, красной каймы и кожи губ. Различают собственно Х., возникающий самостоятельно, и симптоматический Х., развивающийся при других заболеваниях, например гиповитаминозе. Наиболее распространены следующие формы X: эксфолиативный, гландулярный, контактный аллергический, метеорологический, кандидозный, экзематозный, хронические трещины губ, абразивный преканкрозный хейлит Манганотти.
Эксфолиативный хейлит
— хроническое воспаление красной каймы губ по всей их протяженности. Чаще поражается нижняя губа. Этиология окончательно не выяснена. Он наблюдается, например, у лиц, имеющих привычку часто облизывать или покусывать губы, у больных, страдающих тиреотоксикозом. Среди возможных причин называют иммунные расстройства, аллергию, генетические факторы. Чаще болеют женщины 20—40 лет. Выделяют сухую и экссудативную формы. При сухой форме на красной кайме губ определяются полупрозрачные чешуйки на разных стадиях развития (рис. 1
). Чешуйки плотно фиксированы в центре, края их несколько приподняты. Через 5—7 дней после появления чешуйки легко отделяются, а на их месте остается ярко-красная поверхность. Больных беспокоят сухость, иногда незначительное жжение при приеме пищи в области поражения. Скусывание чешуек приводит к возникновению эрозий. Экссудативная форма характеризуется отеком и гиперемией губы, появлением на красной кайме крупных гнойных корок, иногда свисающих с поверхности губы (
рис. 2
). После снятия корок обнажается ярко-красная, слегка влажная поверхность. Больные испытывают жжение и боль, усиливающиеся при приеме пищи. Нередко наблюдается переход одной клинической формы Х. в другую. Течение заболевания длительное.
Диагностика основывается на характерной клинической картине, в т.ч. типичной локализации процесса. Дифференциальный диагноз сухой формы проводят с метеорологическим и контактным аллергическим Х., красным плоским лишаем и красной волчанкой. Экссудативную форму дифференцируют с многоформной экссудативной эритемой, лекарственной аллергией, пузырчаткой, эрозивно-язвенной формой красного плоского лишая.
Лечение малоэффективно. Назначают нейролептики (тиоридозин) или транквилизаторы (хлозепид, сибазон и др.), проводят курсы психотерапии. Больные, страдающие тиреотоксикозом, получают специализированное лечение у эндокринолога. При сухой форме рекомендуется смазывать красную кайму губ индифферентными мазями, кремами, гигиенической губкой помадой. Определенный эффект наблюдается после рентгенотерапии (лучи Букки), при экссудативной форме — после предварительного удаления корок. Между курсами рентгенотерапии провозят инфильтрационную новокаиновую блокаду (введение 5 мл
0,25% раствора новокаина в переходную складку). Отмечены положительные результаты иглотерапии. У молодых заболевание протекает более благоприятно, нередко наступает самоизлечение, а у лиц старшего возраста Х. плохо поддается лечению; оно, как правило, носит симптоматический характер.
Гландулярный хейлит
в молодом возрасте развивается обычно на фоне врожденной аномалии малых слюнных желез слизистой оболочки губ и переходной зоны (первичный гландулярный Х.), у лиц старших возрастных групп он является следствием ряда заболеваний (например, красной волчанки, красного плоского лишая), приводящих к гиперплазии и гиперфункции малых слюнных желез (вторичный гландулярный Х.). При первичном гландулярном Х. отмечается расширение устьев слюнных желез, из которых при выворачивании губы выделяются капельки слюны в виде росы. Нередко вокруг устьев определяется ободок гиперкератоза, иногда образуются обширные участки ороговения. При вторичном гландулярном Х. красная кайма и слизистая оболочка губы гиперемированы и отечны, в области переходной зоны выявляются расширенные устья слюнных желез, из которых выделяются прозрачные капли слюны, а при присоединении вторичной инфекции — гной. Лечение — электрокоагуляция слюнных желез или их иссечение. При вторичном гландулярном Х. лечебные мероприятия направлены на основное заболевание. Прогноз, как правило, благоприятный, однако описаны случаи малигнизации.
Контактный аллергический хейлит
возникает вследствие воздействия химического агента и проявляется аллергической реакцией замедленного типа. Чаще развивается у женщин, пользующихся губной помадой; причиной могут быть также компоненты зубной пасты, пластмасса зубных протезов и др. Патологический процесс локализуется, как правило, на красной кайме губ, однако может распространяться на слизистую оболочку и кожу. Клинически характеризуется резко или умеренно выраженным отеком части или всей губы, гиперемией, появлением чешуек, корочек, трещин, эрозий. Больные жалуются на зуд и жжение. Диагноз устанавливают на основании клинической картины и данных анамнеза. Последнему отводится главная роль и при дифференцировании контактного аллергического Х. с другими формами, в первую очередь с эксфолиативным и метеорологическим X. При лечении необходимо устранить действие этиологического фактора, назначают также антигистаминные средства (супрастин, тавегил и др.), местно — глюкокортикоидные мази (фторокорт, флуцинар и др.) в виде аппликаций по 5—6 раз в день. Прогноз благоприятный.
Метеорологический хейлит
обусловлен действием различных метеорологических факторов (ветер, холод, пониженная влажность, инсоляция и др.). Чаще наблюдается у лиц, профессия которых связана с работой на открытом воздухе (например, у пастухов, строителей). Предрасполагает к развитию заболевания повышенная сухость кожи. Клинически характеризуется умеренной гиперемией и сухостью красной каймы, образованием мелких чешуек и трещин. Под влиянием солнечных лучей возможно развитие экссудативной формы (актинический Х.) с резко выраженным отеком, появлением пузырьков, эрозий, корочек. Больные испытывают чувство стянутости губы, зуд, иногда жжение и боль при разговоре и приеме пищи. Течение длительное, рецидивирующее. Диагноз труден. Дифференциальный диагноз проводят с эксфолиативным и контактным аллергическим Х., красной волчанкой и красным плоским лишаем. При лечении необходимо сократить время пребывания на открытом воздухе, избегать прямого воздействия солнечных лучей, красную кайму губ рекомендуется смазывать фотозащитными кремами и гигиенической губной помадой. При выраженном воспалении показаны аппликации глюкокортикоидных мазей (0,5% преднизолоновая и др.), внутрь — витамины группы В. При актиническом Х. некоторые авторы отмечают положительный эффект от применения витаминов группы В в сочетании с хингамином (по 0,25 г
2 раза в день в течение 2—3 нед.) и глюкокортикоидами (преднизолон по 10
мг
в день). Прогноз в случае проведения лечебно-профилактических мерориятий чаще благоприятный, однако возможна малигнизация.
Кандидозный хейлит
(микотический Х.) возникает у пожилых людей со сниженным прикусом, и результате чего в углах рта образуются глубокие складки. Кожа складок подвергается мокнутию и мацерации, появляется серовато-белый, легко снимающийся налет, содержащий мицелий и споры дрожжеподобного грибка (мистическая заеда). Одновременно (иногда изолированно) поражается красная кайма губ; становится гиперемированной, отечной, эпителиальный покров истончается образуются эрозии, покрытые серовато-белым налетом. Больные жалуются на жжение, боль при приеме пищи и открывании рта. Диагноз устанавливают на основании клинической картины и данных микроскопии налета. Дифференциальный диагноз проводят со стрептококковой заедой, сифилитическими папулами в углах рта. Лечение включает смазывание пораженных участков противогрибковой мазью (нистатиновая, левориновая, 0,5% декаминовая), раствором Люголя с глицерином; внутрь назначают поливитамины. Необходимо ортопедическое вмешательство. направленное на нормализацию прикуса.
Экзематозный хейлит
может протекать изолированно или сочетаться с проявлениями себорейной экземы на коже лица. Сенсибилизирующими факторами являются микроорганизмы, пищевые и лекарственные вещества, стоматологические материалы, ингредиенты зубной пасты и др. В острой стадии наблюдаются резкий отек и гиперемия красной каймы губы, на фоне которых возникают мелкие пузырьки, чешуйки, корочки, мокнутие. Процесс распространяется с красной каймы на кожу губы. Больные жалуются на зуд и жжение, затрудненное открывание рта. В дальнейшем красная кайма и прилегающая к ней кожа уплотняются за счет воспалительного инфильтрата; местами появляются группы узелков, пузырьков, корочек, чешуек, трещин. Отмечаются сухость, шелушение, зуд в области поражения. Постановку диагноза облегчает наличие признаков себорейной экземы на других участках лица. Дифференциальный диагноз проводят с контактным аллергическим и метеорологическим X. Лечение включает антигистаминные и седативные средства. Местно назначают мази, содержащие кортикостероиды (преднизолоновая, синалар и др.), при микробной экземе — кортикостероиды с антибиотиками или другими дезинфицирующими средствами (лоринден С, оксикорт, дермозолон и др.).
Хронические трещины губ
появляются, как правило, в результате травмы, при снижении их эластичности, что может быть обусловлено метеорологическими факторами, профессиональными вредностями; при недостатке витаминов А и группы В; после заболеваний, сопровождающихся пузырьковыми высыпаниями и приводящих к нарушению целостности красной каймы губ. Внедряющаяся в трещины микробная флора поддерживает воспалительный процесс и препятствует их самостоятельному заживлению. Чаще трещина бывает единичной и, как правило, располагается в центре красной каймы; возможно одновременное существование нескольких трещин различных длины, глубины и локализации. Снаружи трещины покрываются кровянистыми или желтыми плотными корками, вокруг которых определяется участок ограниченного воспаления. Со временем края трещин уплотняются, плохо заживают. Больные жалуются на значительную (в начальный период) или умеренную (при длительном течении) болезненность при разговоре, приеме пищи. Процесс носит рецидивирующий характер. Диагноз устанавливают на основании данных осмотра. При лечении местно назначают средства, оказывающие противовоспалительное и эпителизирующее действие: оксикорт, масло шиповника и облепихи, препараты витамина А, солкосерил, антибиотики и др. Отсутствие положительного эффекта служит показанием к иссечению трещины в пределах здоровых тканей.
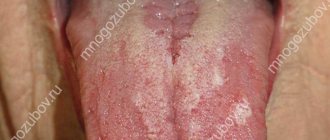
Абразивный преканкрозный хейлит Манганотти
относится к облигатным предопухолевым заболеваниям. Наблюдается преимущественно у мужчин старше 60 лет. Определенную роль в развитии болезни отводят травме, инсоляции, гиповитаминозу А, заболеваниям пищеварительной системы. Предрасполагающими факторами являются трофические изменения тканей губ возрастного характера, снижение регенераторных свойств слизистой оболочки. Заболевание характеризуется образованием на неизмененной или слегка гиперемированной красной кайме 1—2 эрозий круглой или неправильной формы, обычно покрытых тонкой коркой. Поражается нижняя губа. При пальпации участки поражения безболезненны, уплотнений не отмечается. Течение хроническое. Эрозии самостоятельно обычно не заживают. Вероятность малигнизации высокая. Признаками малигнизации являются уплотнение оснований эрозий, бородавчатые разрастания (рис. 3
). Диагноз основывается на клинических данных, подтверждается результатами цитологического и гистологического исследований. Дифференциальный диагноз проводят с эрозивной формой красного плоского лишая и лейкоплакией, герпесом, доброкачественной пузырчаткой. Лечение некоторые авторы рекомендуют начинать с консервативных мероприятий (устранение раздражающих факторов, назначение внутрь витамина А, местно — солкосерила в виде желе или мази и др.) и лишь при отсутствии эффекта прибегать к хирургическому вмешательству, другие — считают необходимым сразу же после установления диагноза произвести иссечение или криодеструкцию патологического участка. Прогноз при своевременном радикальном вмешательстве благоприятный. В редких случаях процесс через некоторое время возобновляется.
Причины
Основная причина развития данного заболевания — старость. Именно в пожилом возрасте иммунная защита ослабевает, начинают образовываться патологические процессы в организме, внутренние органы дают сбой, нарушается обмен веществ. Из-за этих изменений страдает и внешняя защита, ослабевает эпителиальный слой.
В преклонном возрасте у человека остается мало здоровых зубов, многие приходится удалять, что неизбежно ведет к необходимости ношения протезов. И поскольку большинство пожилых людей в нашей стране недостаточно обеспечены для лечения в платных клиниках, им приходится обращаться за изготовлением протезов в государственные, где качество исходного материала и конечного изделия существенно страдают.
В результате комплекс воздействующих факторов, а именно нарушение питания кожи губ, авитаминозы, постоянное травмирующее воздействие некачественного протеза, а также природные факторы и полученные травмы приводят к образованию эрозий на губах.
Симптомы
Для абразивного преканкрозного хейлита Манганотти характерными являются следующие признаки:
- Образование на красной кайме нижней губы одной или двух-трех небольших эрозий кругловатой, овальной или неправильной формы.
- Поверхность эрозии чаще всего гладкая, ярко красного или желто-красного цвета.
- Иногда на поверхности эрозии может образоваться серозная или кровянистая корка, при снятии которой хирургическим путем открывшаяся ранка будет немного кровоточить.
- На сильную боль при абразивном хейлите Манганотти пациенты никогда не жалуются, наоборот, чаще всего эрозии совершенно безболезненны.
- Образовавшиеся эрозии могут не заживать по несколько недель и даже месяцев, а на месте заживших или рядом вскоре появляются новые.
- Болезнь имеет хронический характер и может длиться годами, если воспаление не перерастет в злокачественную опухоль. Определить начало ракового процесса можно по уплотнению основания эрозии и появлению крови при малейших повреждениях верхнего слоя.
1.1. Этиология, патогенез и клиника различных форм хейлита
Остановимся только на наиболее встречающихся в клинике формах хейлита.
Экзематозный хейлит
(cheilitis eczematosis). Основной его причиной следует считать аллергический фактор.
В качестве аллергенов могут выступать различные микробы, в первую очередь — пиококки, вызывающие хронические трещины губ. Грибы рода Candida
в отдельных случаях служат сенсибилизатором, поддерживающим, а иногда вызывающим экзему губ. Химические вещества (губные помады, протезы, некоторые лекарственные препараты) также могут способствовать ее развитию. Проявление гиповитаминоза, в первую очередь — арибофлавиноза, подчас напоминают экзему губ [11, 53].
Экзематозный хейлит может быть как острым, так и хроническим. Острое его течение характеризуется яркой гиперемией губ и окружающей кожи, отеком и появлением пузырьков, мелких трещин, кровянистых и желтоватого цвета корочек; возможно появление участков мокнутия. В случаях длительного течения экзематозного хейлита при микробиологическом анализе высеиваются стрептококки, послужившие дополнительным аллергеном при экземе. При хроническом течении отмечаются отек губ, застойная гиперемия, в углах рта образуются трещины, губы покрыты чешуйками, легко удаляющимися при поскабливании [39].
Эксфолиативный хейлит
(exfoliative cheilitis) впервые описан в 1922 г. французскими учеными Микуличем и Кюммелем. Он представляет собой хроническое воспаление губ, называемое авторами «стойким шелушением губ».
Этиология и патогенез эксфолиативного хейлита до сих пор неясны. У больных, страдающих им (чаще — женщин), наблюдается более или менее значительное функциональное расстройство нервной системы. Факторами, поддерживающими и усугубляющими заболевание, могут быть различные аллергены как эндогенного, так и экзогенного происхождения [17, 62].
Клинически эксфолиативный хейлит проявляется в 2 формах: сухой и экссудативной.
Эксфолиативный хейлит, сухая форма
характеризуется следующими клиническими проявлениями: красная кайма (преимущественно нижней губы) сухая, отмечается застойная гиперемия, на фоне которой имеются чешуйки, плотно спаянные по центру с подлежащей тканью; периферия чешуйки приподнята. При скусывании больными чешуек обнажается застойно-гиперемированная поверхность без эрозий. В такой форме заболевание протекает долгое время. Однако внезапно могут наблюдаться обострения болезни и переход сухой формы в экссудативную [74, 76].
Эксфолиативный хейлит, экссудативная форма
. Клиническая картина характеризуется резким отеком либо одной, либо обеих губ. Чаще бывает поражена нижняя губа. При осмотре губа увеличена, рот полуоткрыт, красная кайма губ ярко-красного цвета, покрыта большим количеством влажных чешуек и корочек, пропитанных экссудатом желтовато-серой окраски. При значительном выпоте корочки могут образовывать сплошную массу, свешивающуюся в виде передника с красной каймы на подбородок. Патологический процесс локализуется только на границе красной каймы (от зоны Клейна до середины красной каймы), не затрагивая кожу губы и подбородка. Мономорфный процесс (отсутствие корочек, пузырьков и эрозий) отличает данный хейлит от экзематозного процесса [7].
Гландулярный хейлит.
Гландулярный хейлит клинически протекает в 2 формах: простой и гнойной. Причинами заболевания являются: раздражение слизистой оболочки рта (СОР) острыми краями зубов; патологический прикус (протрузия фронтальной группы зубов верхней челюсти); неправильно поставленные протезы, а также гипертрофированные выводные протоки малых слюнных желез (МСЖ) [13, 54].
Клиническая картина простого гландулярного хейлита характеризуется расширением устьев и выводных протоков слюнных желез в виде красных точек, из которых выделяются капли слюны («симптом росы»). Выводные отверстия малых слюнных желез обычно располагаются на слизистой оболочке губ и переходных складок, но при гландулярном хейлите могут находиться и в зоне Клейна, реже — на красной кайме губ. При значительном выделении слюны возможно ограниченное воспаление красной каймы с явлением экземы [61].
Гнойный гландулярный хейлит описан Фолькманом в 1870 г., в настоящее время в клинической практике не встречается [68].
Актинический хейлит
. Актинический хейлит является одним из симптомов дерматозов у людей с повышенной чувствительностью к солнечным лучам. Причины актинического хейлита — длительное и интенсивное солнечное облучение в сочетании с метеорологическими факторами (постоянная работа на открытом воздухе, ветер, мороз) [12, 78]. Довольно часто актинический хейлит наблюдается у пациентов совместно с другими аллергическими состояниями типа солнечного пруриго (эритема на коже лица) [55].
Клинически различают экзематозную и ксерозную формы актинического хейлита [46, 80]. Экзематозная форма актинического хейлита представляет собой разновидность острого аллергического контактного дерматита с характерными проявлениями [71]. Чаще поражается красная кайма нижней губы. Губы становятся отечными, на красной кайме появляются ярко-красные пятна. В ряде случаев на этом фоне возникают небольшие пузырьки, которые быстро вскрываются; на их месте остаются дефекты красной каймы губ. Возможно появление корок, чешуек, трещин [51]. Больные жалуются на зуд, жжение, болезненность в области губ. В постановке диагноза определяющую роль играют выявление сезонности проявлений заболевания и длительное волнообразное течение [34, 53].
Сухая форма актинического хейлита по своим проявлениям похожа на сухую форму эксфолиативного хейлита, в результате чего в ряде случаев возникают диагностические сложности.
Абразивный преканцерозный хейлит Манганотти
.
А.Л. Машкиллейсон относит хейлит Манганотти к облигатным предраковым заболеваниям СОР. Причины заболевания неизвестны. Некоторые авторы [49] отводят ведущую роль в его возникновении и развитии длительно существующим герпетическим высыпаниям на губе и воздействием инсоляции.
Абразивный преканцерозный хейлит Манганотти возникает только на нижней губе и характеризуется появлением на красной кайме одной или нескольких эрозий овальной, реже — неправильной формы. Поверхность эрозии гладкая, красного цвета. Так как эрозия располагается поверхностно, создается впечатление абразивной (соскобленной) поверхности. У многих больных эрозии покрыты коркой темно-красного цвета. Чаще эрозия располагается на боковой поверхности губы, реже — по центру и крайне редко — в углах рта. Воспаление окружающих тканей может периодически исчезать. Также возможно длительное существование эрозии (по некоторым данным — до 2 лет) и спонтанное эпителизирование [25].
Клинические признаки возможной трансформации абразивного преканцерозного хейлита в рак — уплотнение в основании и вокруг эрозии, ее кровоточивость при легкой травме, сосочковые разрастания и кератизация окружающей ткани.
Диагностика абразивного преканцерозного хейлита основывается не только на клинической картине, но и на цитологическом и гистологическом исследовании с целью обнаружения атипичных клеток и выбора метода дальнейшего лечения. Больные с абразивным преканцерозным хейлитом Манганотти подлежат диспансерному наблюдению.
Диагностика
Диагноз преканцерозный хейлит Манганотти обычно ставится на основании внешнего осмотра области поражения и расспроса пациента о характере течения болезни. При затруднении, которое может возникнуть из-за схожести проявлений данного вида хейлита с эрозивно-язвенными формами других заболеваний (герпес, лейкоплакия, красная волчанка, плоский лишай), поможет анализ соскоба с поврежденного участка губы. К тому же гистологическое исследование дает возможность вовремя распознать образование раковых клеток.
Лечение
В запущенной стадии хейлит Манганотти лечению лекарственными препаратами поддается с большим трудом. Однако при обнаружении его на ранних стадиях прогноз для пациента благоприятный. Если вы обнаружили у себя типичные симптомы данного вида хейлита, обратитесь к вашему стоматологу. Возможно, он направит вас на дополнительную консультацию к челюстно-лицевому хирургу для устранения травмирующих губу факторов.
Лечение заболевания начинается с тщательной санации ротовой полости. Параллельно лечению врач назначает пациенту щадящую диету, состоящую из пресных и слабосоленых продуктов, насыщенных витаминами и минералами. Находиться под открытым солнцем и тем более курить таким больным категорически противопоказано.
Лечение хейлита Манганотти заключается в курсовом приеме поливитаминов, теоникола и метилурацила, а также масляного раствора витамина А. Курс лечения обычно длится не менее месяца. Сами губы рекомендуется постоянно смазывать ретинол ацетатом или облепиховым маслом. При более серьезных повреждениях врач может назначить мази на основе кортикостероидов или даже хирургическое удаление очагов воспаления. При обнаружении в биопробе раковых клеток, хирургическое вмешательство является экстренной мерой пресечения дальнейшего распространения опухоли.
Профилактика
Для того чтобы избежать столкновения с этим неприятным заболеванием, пациентам из группы риска рекомендуется:
- минимум раз в полгода проходить осмотр у стоматолога и своевременно устранять травмирующие губу острые края зубов, зубной камень, разрушенные зубные коронки;
- протезы изготавливать только из высококачественных материалов под индивидуальные особенности челюстного аппарата пациента;
- отказаться от пагубных привычек, разрушающих здоровье;
- не находиться долго на солнце, использовать защитные средства, в том числе и гигиеническую губную помаду на масляной основе;
- обратить внимание и начать лечение хронических заболеваний ЖКТ, эндокринной системы, внутренних органов;
Соблюдать диету, исключающую соленые, пряные, кислые и острые блюда, а также очень горячую пищу и напитки.
Абразивный преканцерозный хейлит Манганотти
В профилактике предраковых заболеваний слизистой оболочки рта и красной каймы губ первостепенное значение принадлежит устранению хронических, травмирующих слизистую оболочку факторов (острые края зубов, протезов, отложения зубного камня, разрушенные коронки зубов, явления гальванизма), борьбе с курением, предохранению от чрезмерной инсоляции и высушивания. Важным звеном профилактики предраковых заболеваний красной каймы губ является своевременное лечение системных заболеваний и хронических воспалительных процессов слизистой оболочки рта — хронических трещин губ, гландулярного хейлита, хронических герпетических поражений и др.
Большую роль в профилактике предрака и рака слизистой оболочки рта и красной каймы губ играет массовая санитарно-просветительная работа среди здорового контингента людей, а также среди больных, обращающихся за помощью к стоматологу. В беседах с больными следует обращать внимание на вред приема горячей, обжигающей рот и чрезмерно острой пищи, а также на опасность употребления алкоголя, курения.
Необходимо обращать внимание на гигиену полости рта, являющейся одним из звеньев профилактики возникновения предраковых изменений слизистой оболочки рта. Особенно серьезно на эту тему следует беседовать с больными, у которых уже имеются предраковые заболевания. Больных необходимо предупредить о вероятности возникновения рака в случае невыполнения необходимых требований врача (прекращение курения, прием раздражающей пищи, регулярный уход за полостью рта).
Стоматологи, так же как и врачи любого другого профиля, должны проявлять онкологическую настороженность при обследовании больных. Независимо от жалоб, с которыми обратился больной, тщательный осмотр всей полости рта и красной каймы губ — закон для врача. Любое отклонение от нормы в полости рта должно привлечь пристальное внимание врача. Ранние проявления предраковых заболеваний или признаки их трансформации в рак, как правило, незаметны для больного, поскольку протекают безболезненно, поэтому долг врача — своевременная их диагностика. Понятие «онкологическая настороженность» прежде всего включает сумму конкретных знаний онкологии, позволяет врачу провести раннюю и своевременную диагностику рака. В это понятие входят также знание предраковых заболеваний и признаков малигнизации, их диагностика, лечение. В постановке диагноза и выявлении морфологических признаков озлокачествления первостепенную роль играет цитологический метод исследования, позволяющий поставить правильный диагноз в 90-95 % случаев. Материал для цито-логического исследования берут методом соскоба или пункции. У больных облигатными и факультативными формами предрака с большей потенцией к озлокачествлению необходимо проводить гистологическое исследование. Вопрос о предраковом характере поражения решается на основании комплекса клинических и морфологических признаков.
Больные предраком слизистой оболочки рта и губ, особенно облигатными его формами, должны находиться под активным наблюдением стоматолога или онколога. Врач-стоматолог должен иметь четкое представление об организации онкологической помощи, сети онкологических лечебных учреждений для того, чтобы быстро направить больного по назначению. В трудных случаях диагностики необходимо помнить о возможности быстрого роста злокачественной опухоли и ставить диагноз в максимально короткий срок. Лечение без диагноза не должно проводиться более 7 дней.
Следует устранить местные раздражители, не применять средства, способствующие росту опухоли (прижигания, физиотерапия). В затруднительных случаях врач обязан привлечь к обследованию больного более опытных специалистов.
При малейшем подозрении в отношении озлокачествления предракового процесса необходимо срочно произвести иссечение очага в пределах здоровых тканей с последующим гистологическим исследованием. Только после этого следует решать вопрос о дальнейшей тактике лечения. После лечения рака или предраковых заболеваний больные должны находиться под активным наблюдением.