Как возникает горький привкус во рту
Привкус во рту не обязательно должен ощущаться явно горьким: он может казаться металлическим, кисловатым или просто неприятным. Обычно его появление связано с определенными условиями:
- сразу после еды (при переедании или употреблении определенных продуктов);
- после приема лекарств, особенно, если человек пьет их натощак;
- после физических нагрузок;
- сразу после пробуждения.
Горечь ощущается как посторонний, сильный, неприятный привкус, который идет из ротоглотки или не имеет явного источника. Он может быть частью комплекса симптомов. Вместе с горьким вкусом могут появляться:
- тяжесть в боку;
- боль в животе;
- белый налет на языке;
- тошнота, рвота;
- изжога;
- отрыжка;
- сухость во рту или, напротив, избыточное слюноотделение;
- головокружение;
- вздутие живота;
- кровоточивость десен;
- симптомы простуды (боль в горле, кашель, повышение температуры, слабость);
- снижение аппетита;
- ухудшение обоняния и другие симптомы.
По тому, когда именно появляется горечь, какие еще симптомы при этом возникают, можно судить о причинах состояния. Для диагностики нужно обратиться к врачу и подробно описать ему свое самочувствие.
Причины горького привкуса во рту
Горечь во рту может появляться из-за заболеваний органов пищеварения, зубов и десен, из-за изменений гормонального фона, приема некоторых лекарств и по другим причинам (рис. 1). При этом сопутствующие симптомы и условия, при которых человек чувствует во рту горький вкус, будут разными.
Рисунок 1. Некоторые причины появления горечи во рту. Источник: МедПортал
Некачественная пища
Приготовленные с большим количеством масла, жира или пригоревшие блюда могут вызывать горечь во рту. Иногда горький вкус связан с употреблением черного кофе или очень крепкого чая. Также он может появляться, если человек ел семечки подсолнечника или орехи. Горечь уйдет, если выпить прохладной воды, но легкий неприятный привкус может сохраняться на некоторое время. Если горький вкус появляется из-за еды, никаких других симптомов (боли, расстройства пищеварения) не будет.
Возрастные изменения
С возрастом у человека постепенно меняется вкусовое восприятие. Пожилые люди хуже различают вкусы, но при этом могут продолжать чувствовать горечь. Это связано с рядом других изменений здоровья, например, со снижением выработки слюны, с сухостью слизистых оболочек, с постепенным ухудшением состояния полости рта.
Курение
Если человек часто курит, он хуже воспринимает вкус еды, и это может усиливать горький вкус во рту. Также горечь во рту у курильщиков может быть связана со вкусом и запахом табачного дыма. Содержащиеся в нем смолы задерживаются на слизистой оболочке ротовой полости и оседают на поверхности эмали зубов. Это — причина плохого запаха изо рта, ухудшения здоровья зубов и связанного с ним постоянного горького привкуса. Его можно перебить с помощью жевательной резинки или мятных леденцов, но лучше отказаться от курения или хотя бы уменьшить количество выкуриваемых сигарет.
Беременность
В первом триместре горечь во рту может появляться вместе с другими симптомами токсикоза. Обычно она усиливается при появлении тошноты или после рвоты. Влиять на восприятие вкусов могут колебания уровня эстрогена. Также вызывать горечь может холестаз беременных. Это относительно редкий синдром, который развивается в третьем триместре, проявляется кожным зудом и холестатической желтухой. Холестаз беременных разрешается после родов, считается относительно неопасным состоянием, но если появляются его симптомы, нужно сообщить об этом акушеру-гинекологу.
Функциональная диспепсия
Функциональная диспепсия — расстройство, при котором у человека нет тяжелых заболеваний органов пищеварения, но возникают боли, раннее насыщение и ощущение переполнения после еды, жжение в верхней части живота. При этом состоянии чувство горечи появляется из-за медленного переваривания пищи. Оно может сопровождаться спазмами в животе и другими неприятными ощущениями. Функциональную диспепсию связывают с рядом факторов, включая стресс, курение, наследственность, недавно перенесенные инфекционные заболевания. Ослабить горький привкус во рту можно, выпив воды с лимонным соком. Если состояние не проходит или боли усиливаются, появляется диарея, рвота или другие тяжелые симптомы, нужно срочно обращаться к врачу.
Гепатит
Горечь во рту является начальным симптомом гепатита и сопровождает воспаление печени. Горький привкус в этом случае появляется по утрам, сразу после пробуждения или спустя 30-60 минут после еды. Это сопровождается тяжестью в правом подреберье, болями, тошнотой и рвотой, содержащей желчь. При токсическом гепатите симптомы появляются на короткое время и проходят после начала лечения. При вирусном гепатите горечь во рту сохраняется почти постоянно.
Патологии органов ЖКТ
Если нарушается переваривание пищи, во рту появляется неприятный привкус. Ощущение горечи может возникать из-за изменения вкусового восприятия. Оно происходит, например, при панкреатите и может сопровождаться рвотой, появлением желтого или сероватого налета на языке. Частая причина горечи во рту — гастроэзофагеальная рефлюксная болезнь (ГЭРБ). При этом заболевании содержимое желудка (желудочный сок и частицы пищи) регулярно забрасывается в пищевод, из-за чего появляется изжога и горький вкус во рту (видео 1).
Видео 1. Симптомы гастроэзофагеальной рефлюксной болезни.
Если у человека хронический гастрит или дуоденит, горький вкус появляется, когда он нарушает рекомендованную диету. При болезнях органов пищеварения чувство горечи во рту всегда связано с приемом пищи (появляется спустя некоторое время после него).
Поражение билиарной системы
Горький вкус может появляться во рту при желчнокаменной болезни, холецистите, холангите и других заболеваниях органов билиарной системы (желчный пузырь и желчные протоки). Сначала горечь может появляться только после употребления алкоголя, жирной или жареной пищи.
«Жжение во рту, язык обложен желтым налетом, дискомфорт и так далее. В 95% случаев это связано с забросом желчи из двенадцатиперстной кишки в желудок. В желудке эта желчь перемешивается с соляной кислотой, забрасывается в пищевод и затем в ротовую полость».
Карасев И. А., к.м.н., гастроэнтеролог, хирург, эндоскопист.
Без лечения состояние будет постепенно ухудшаться. Горький вкус будет беспокоить чаще и сохраняться дольше. Вместе с ним может возникать тошнота, боли в подреберье с правой стороны, нарушения стула. Ощущение горечи становится постоянным, если развивается тяжелое воспалительное заболевание желчного пузыря или желчных протоков (холангит, холецистохолангит, холецистит и другие). Также среди возможных причин – дискинезия желчевыводящих путей, из-за которой нарушается отток желчи, желчнокаменная болезнь. Реже расстройство связано с паразитарным поражением печени (лямблиоз, описторхоз или эхинококкоз).
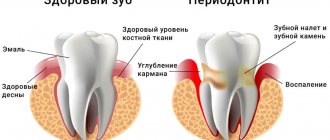
Стоматологические заболевания
Ощущение горечи может быть вызвано наличием зубного камня, кариеса, гингивита или других стоматологических проблем. Обычно при этом есть и другие симптомы:
- зубная боль;
- чувствительность эмали (реакция на холодное или горячее, сладкое, кислое);
- кровоточивость десен;
- подвижность зубов;
- десны выглядят покрасневшими или опухшими;
- на эмали есть заметный налет, который не убирается обычной чисткой зубов.
Проблемы со здоровьем зубов и десен могут быть связаны с ксеростомией — состоянием, при котором слюна вырабатывается в недостаточном количестве, и во рту постоянно есть ощущение сухости. Это увеличивает риск кариеса и болезней десен, вызывает неприятный запах во рту, который воспринимается как горечь. Ксеростомия может появляться из-за курения, дыхания через рот, старения, сахарного диабета или аутоиммунных заболеваний. Это состояние требует консультации у стоматолога.
Иногда горечь во рту появляется после стоматологического лечения. Это может быть связано с использованием некоторых лекарств или материалов, с установкой протезов, брекетов и других конструкций во рту. Если горький вкус не проходит, сохраняется на несколько дней, нужно обратиться к лечащему стоматологу.
Неврологические нарушения
Во рту может горчить из-за повреждения структур головного мозга, обрабатывающих информацию о вкусе. В этом случае вкусовое восприятие нарушается: например, кислые продукты могут казаться сладкими, соленые – кислыми, человек может не воспринимать некоторые вкусы. Это может происходить после черепно-мозговой травмы или инсульта. Иногда нарушения вкусового восприятия связывают с болезнью Альцгеймера и другими возрастными заболеваниями, при которых происходят нейродегенеративные процессы.
Осложнения фармакотерапии
Есть больше 250 видов лекарств, способных вызывать нарушения вкусового восприятия, в том числе — появление горечи во рту. Это может происходить, если лекарство воздействует на вкусовые рецепторы головного мозга, если его часть остается в слюне и меняет ее вкус, если препарат подавляет микрофлору, из-за чего развиваются грибковые заболевания. Среди препаратов, из-за которых может горчить во рту:
- антибиотики;
- лекарства от аритмии, диуретики, статины и другие лекарства, используемые при сердечно-сосудистых заболеваниях;
- препараты, используемые при химиотерапии;
- миорелаксанты, лекарства от мигрени и другие неврологические препараты;
- нейролептики, седативные, снотворные препараты, антидепрессанты;
- нестероидные противовоспалительные средства;
- бронходилататоры;
- антигистаминные средства;
- противовирусные препараты;
- средства никотинзаместительной терапии.
Редкие причины
Иногда горечь во рту становится симптомом эндокринных нарушений: сахарного диабета, гипотериоза, гипокортицизма и других. Она может сопровождать некоторые онкологические заболевания, болезни органов дыхания. Редко причиной оказывается инфекция слюнных желез. Горький вкус может появляться при отравлении из-за случайного проглатывания токсичного вещества. Во всех этих случаях появление горечи сопровождается другими симптомами основного заболевания.
Ларингофарингеальный рефлюкс в гастроэнтерологической практике
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) является одной из самых распространенных в структуре патологии желудочно-кишечного тракта. На Международном конгрессе гастроэнтерологов, прошедшем в Монреале в 2005 г., было выработано единое определение заболевания, описание симптомов и классификация заболевания, которые легли в основу Монреальского консенсуса [1]. В Консенсусе клинические проявления ГЭРБ разделены на пищеводные и внепищеводные синдромы. Наличие рефлюкс-ассоциированных симптомов при отсутствии повреждения слизистой пищевода расценивается как пищеводный синдром, проявляющийся исключительно симптомами, а при наличии повреждения слизистой пищевода — как пищеводные синдромы с повреждением пищевода (осложнения). Внепищеводные синдромы разделили, в свою очередь, на синдромы, связь которых с ГЭРБ установлена, и синдромы, связь которых с ГЭРБ предполагается. К внепищеводным синдромам с установленной связью с ГЭРБ отнесены — рефлюкс-кашель, рефлюкс-ларингит, рефлюкс-астма и рефлюкс-индуцированное разрушение зубной эмали, а к синдромам с предположительной ГЭРБ-связью — фарингит, синуситы, легочный идиопатический фиброз и рецидивирующий средний отит [2, 3].
Само слово «рефлюкс» в дословном переводе означает «обратный поток». ГЭРБ выявляется у многих пациентов с хроническим ларингитом. Оториноларингологи часто относят к этому состоянию ларингофарингеальный рефлюкс (ЛФР), представляющий ретроградное попадание содержимого желудка — кислоты и пепсина, а также желчных кислот в гортаноглотку [4, 5]. Существует ряд синонимов для ЛФР, например, экстраэзофагеальный рефлюкс, рефлюкс-ларингит и гортанный рефлюкс. В настоящее время не существует «золотого стандарта» в диагностике ЛФР, и, следовательно, данные о его эпидемиологии ограничены. В одном из исследований с участием 105 нормальных здоровых волонтеров у 86% был выявлен ларингофарингеальный рефлюкс во время проведения им ларингоскопии [6]. В метаанализе A. L. Merati и соавт. проанализировали данные показаний зондовой рН-метрии у 264 пациентов с ЛФР, в результате гастроэзофагеальный рефлюкс был выявлен у 10–60% больных [7]. Исследования, подобные этим, показывают, что ЛФР является обычным явлением в общей популяции, однако его необходимо диагностировать у некоторых пациентов для назначения адекватного лечения.
В норме верхний пищеводный сфинктер и в некоторой степени гортань защищают нижние дыхательные пути от попадания в них содержимого из пищевода и желудка. Гортань очень хорошо иннервирована, и любой пищеводный рефлюкс у нормального человека вызывает защитный кашель. У пациентов с ЛФР этот «механизм безопасности» может потерпеть неудачу. Например, проведенное J. E. Aviv и соавт. исследование показало, что сенсорный дефицит может играть определенную роль в формировании ЛФР. Авторы обнаружили снижение гортанного рефлекса в ответ на эндоскопическую инсуфляцию воздуха пациентам с документированным ЛФР [8]. Большинство исследователей предлагают два основных патофизиологических механизма для ЛФР, которые прямо или косвенно обуславливают повреждение гортани содержимым пищевода и желудка. Прямой механизм является результатом действия желудочного содержимого (кислоты, пепсина и/или желчных кислот), действуя непосредственно на слизистую оболочку гортаноглотки. Косвенный механизм проявляется в результате воздействия рефлюктата на рефлекторные структуры гортани. Считается, что это раздражение вызывает бронхоспазм, который в свою очередь стимулирует вагусный ответ, в результате чего обычно возникает непродуктивный кашель. Деликатный мерцательный эпителий задней стенки гортани, который в норме эвакуирует слизь из трахеи, существенно повреждается от контакта с гастродуоденальными химическими агентами, что может привести к слизистому стазу в гортани и неприятным ощущениям [9]. В последнее время предполагается, что фермент карбоангидраза, стимулирующий секрецию бикарбонатов, защищает ткани гортани от рефлюкса и что этот защитный механизм может быть нарушен в гортани у пациентов с ЛФР [10].
Большинство пациентов с диагнозом ЛФР могут не иметь классических симптомов ГЭРБ. Основными симптомами ЛФР являются такие респираторные жалобы, как боль или жжение в горле, хронический кашель (51%), чрезмерное отхаркивание слизи (42%), дисфония (71%), дисфагия (35%), ком в горле (47%), вертикальный (дневной) рефлюкс, ларингоспазм [11]. По оценкам исследователей считается, что до 50% пациентов с гортанными и голосовыми расстройствами имеют рефлюкс [12]. На основании данных ларингоскопии в 2001 г. была разработана специальная шкала «рефлюксных признаков» (ШРП), которая включала 8 характерных ларингоскопических симптомов с общей оценкой их тяжести от 0 до 26 баллов, которые представлены в табл. 1 [13]. Проведенные M. F. Vaezi и соавт. исследования показали, что наличие более 7 баллов по ШРП на 95% коррелировало с положительными данными эзофагеального суточного рН-мониторинга и позволяло предполагать наличие ЛФР [14]. Многие пациенты с ЛФР часто обращаются к фониатру, так как у них нет патогномоничных жалоб. Если дисфония у пациента продолжается более трех месяцев, ему необходимо назначить обследование на выявление ЛФР [15].
К сожалению, специфичность ларингоскопических находок и их оценка с помощью представленной ШРП не слишком высока [6]. В 2002 г. авторами, разработавшими ШРП, был также предложен опросник «Индекс рефлюксных симптомов» (ИРС), рекомендуемый для оценки эффективности лечения ЛФР при помощи ингибиторов протонной помпы (ИПП), который состоит из 9 вопросов и включает в себя динамическую оценку по ряду показателей (табл. 2). Каждый симптом ИРС оценивается в течение последнего месяца в баллах от 0 (нет проблем) до 5 (серьезные проблемы). Число баллов более 13 коррелирует с положительным результатом рН-мониторинга [13]. Это самоуправляемый инструмент, который помогает клиницистам оценить клиническую тяжесть симптомов ЛФР на момент постановки диагноза, а затем в динамике после лечения. ИРС значительно выше у пациентов с ЛФР, чем у здоровых людей (21,2 против 11,6, р < 0,001). Тем не менее, этот показатель редко используется врачами общей практики и оториноларингологами [16]. В 2004 г. R. Williams и соавт. предложили шкалу оценки степени тяжести хронического ларингита при оториноларингологических проявлениях внепищеводной формы ГЭРБ: 0 степень — отсутствие признаков воспаления, I степень (легкая) гиперемия и/или отек в области черпаловидных хрящей и межчерпаловидного пространства, II степень (средней тяжести) — распространение гиперемии и/или отека за пределы области черпаловидных хрящей и межчерпаловидного пространства на голосовые складки, III степень (тяжелая) — наличие изъязвлений в области черпаловидных хрящей и межчерпаловидного пространства или распространение воспалительного процесса в подголосовой отдел гортани [17].
Как известно, наиболее чувствительным тестом для практической диагностики патологического кислотного гастроэзофагеального рефлюкса является суточный внутрипищеводный рН-мониторинг, когда производится постоянная регистрация внутрипищеводного рН на расстоянии 5 см выше нижнего пищеводного сфинктера. В качестве стандартного теста для диагностики ЛФР предлагается амбулаторное 24-часовое внутрипищеводное гипофарингеальное рН-мониторирование с применением двух рH-датчиков, при этом второй (проксимальный) рН-датчик для фиксации супраэзофагеального рефлюкса как причины ЛОР-расстройств устанавливается на 5 см выше верхнего пищевого сфинктера (ВПС) [18]. К сожалению, хотя гипофарингеальный рН-мониторинг является более чувствительным тестом для идентификации пациентов с ГЭРБ-индуцированными ЛОР-расстройствами, его отрицательные результаты не могут исключить ЛФР из-за непостоянного характера заболевания и вариабельности. В настоящее время разработан более точный и комфортный для пациента метод диагностики ЛФР путем измерения назо- и орофарингеального рН с помощью специальной системы измерения Restech’s Dx-pH, позволяющей записывать колебания рН в полости рта и носоглотки каждые 1/2 с в течение 48 ч [14, 19].
Лечение пациентов с ЛФР должно включать в себя диету, модификацию образа жизни, физические методы лечения и фармакотерапию. Модификация питания и образа жизни предполагает выполнение пациентом следующих рекомендаций:
- после принятия пищи следует избегать наклонов вперед, следует ложиться спать с приподнятой головой;
- не носить тесную одежду и тугие пояса;
- избегать обильных приемов пищи;
- не есть на ночь;
- ограничить потребление продуктов, вызывающих снижение давления нижнего пищевого сфинктера (НПС) и оказывающих раздражающее воздействие (жиры, алкоголь, кофе, шоколад, цитрусовые);
- отказаться от курения;
- нормализовать массу тела.
Продукты и напитки, содержащие кофеин, алкоголь, шоколад и мяту, расслабляют нижний пищеводный сфинктер и увеличивают кислотопродукцию желудка, а газированные напитки с/или без кофеина усиливают рефлюкс и отрыжку. Кроме того, должен быть ограничен прием кислых продуктов (с рН ниже 4,6), таких как цитрусовые и другие кислые фрукты, помидоры, сухие вина и некоторые другие. Модификация образа жизни, которая может уменьшить симптомы ЛФР, а также другие проявления экстрапищеводного рефлюкса, включают отказ от курения и потерю веса. Исследование D. L. Steward и соавт. [20] показали, что изменение образа жизни в течение 2 и более месяцев, с/или без терапии ИПП, значительно уменьшало симптоматику хронического ларингита.
Медикаментозная терапия обычно включает в себя ИПП, агонисты Н2-рецепторов, прокинетики и криопротекторы для слизистой оболочки гортани. Эмпирическая терапия с ИПП является оправданной, потому что может помочь в диагностике ex juvantibus (от лат. ex — исходя из, juvanus — помогающий), т. е. лечение, проводимое в целях уточнения диагностики. На сегодняшний день исследования эффективности ИПП в терапии ЛФР пациенты произвели широкий диапазон ответов [21].
Исследования, проводимые по оценке эффективности применения ИПП при ЛФР, показывают результаты от очень хороших, где процент ответов достигает 70%, до отсутствия различий с плацебо [22]. Контролируемое исследование с использованием лансопразола по 30 мг два раза в день в течение трех месяцев у 22 пациентов с идиопатическим хроническим ларингитом показало, что у 50% пациентов в группе лечения был полный ответ по сравнению с 10% в контрольной группе [23]. Однако другое исследование с применением лансопразола в аналогичной дозировке и режиме не выявило различий в частоте ответов у пациентов с ларингофарингитом [24]. Крупномасштабное мультицентровое исследование с участием 145 пациентов с подозрением на ЛФР не показало преимущества приема эзомепразола по 40 мг два раза в сутки в течение четырех месяцев в сравнении с плацебо [25]. Одно из последних исследований с участием 85 пациентов с ЛФР показало, что прием ИПП два раза в день был более эффективен, чем один раз, и что удлинение курса лечения с двух до четырех месяцев привело к большему количеству положительных ответов [26]. В целом, при ЛФР обосновано применение стандартной дозы ИПП два раза в день в течение двух-трех месяцев. Современные рекомендации не предполагают использование Н2-блокаторов в комбинации с ИПП у пациентов с предполагаемым ЛФР [27, 28]. Для достижения наилучших результатов ИПП следует принимать натощак за 30 минут до еды, курс лечения 2–6 месяцев до достижения полной гистологической ремиссии ларингита [29]. Пациенты, качество жизни и симптоматика у которых не улучшаются после двух-трех месяцев терапии, скорее всего, не имеют ГЭРБ как причину ЛФР, но они должны быть обследованы на наличие смешанного (билирного) рефлюкса с использованием манометрии и рН-мониторинга [30]. При полном отсутствии эффекта от приема ИПП необходима переоценка симптомов с участием специалистов пульмонолога и аллерголога [31, 32].
Необходимую комплексную диагностику и лечение ЛФР продемонстрировала Э. Ф. Кокорина, которая оценивала кроме эндоскопических признаков эзофагита, степень тяжести хронического ларингита при оториноларингологических проявлениях внепищеводной формы ГЭРБ по шкале Williams, уровень дисфонии оценивался по балльной шкале Consensus Auditory-Perceptual Evaluation of Voice (CAPE-V), предложенной американской ассоциацией по проблемам речи, языкового развития и слуха (American Speech-Language Hearing association, 2003). У всех пациентов проводилась коррекция ГЭРБ с применением препаратов ИПП, для лечения ЛФР в основной группе пациентов добавлялся препарат Эреспал по стандартной схеме в течение 3 недель. Длительность стандартной антирефлюксной терапии составила 3 мес. Оценка ЛФР в динамике проводилась несколько раз до 6 месяцев после лечения — было выявлено статистически значимое ускорение регресса рефлюксиндуцированных изменений в гортани у пациентов основной группы [33]. И. Л. Кляритская, А. П. Балабанцева в своем исследовании показали, что применение двойных доз ИПП (пантопразола) на протяжении 12 недель приводит к значительному уменьшению симптомов ЛФР по сравнению с контрольной группой. Оптимальная длительность лечения составляет 6–12 мес, а после прекращения приема препаратов через 6 недель приводит к увеличению баллов по опроснику «Индекс рефлюксных симптомов» [34].
Необходимо рассмотреть вопрос о применении прокинетиков в комплексном лечении как ГЭРБ, так и ЛФР, который является проявлением ГЭРБ. Такие препараты, как метоклопрамид, домперидон, цизаприд и тегасерод применялись у пациентов с ГЭРБ в прошлом, но регулярное использование этих препаратов не рекомендуется современными стандартами из-за ограниченных показаний и высокого профиля побочных эффектов [35]. В терапии ГЭРБ сегодня по показаниям применяются прокинетики итоприд и мозаприд, к сожалению, последний не зарегистрирован в России. Итоприд, зарегистрированный в России с 2007 г., используется у больных с ЛФР в качестве адъюванта вместе с ИПП, а также при других экстрапищеводных синдромах, ускоряя темпы уменьшения симптоматики [36, 37]. Е. П. Олейник и соавт. рекомендуют применение итоприда, опираясь на собственный опыт применения его почти у 1000 пациентов, в комплексном лечении всех видов нарушений голоса на фоне ГЭРБ и ЛФР [38]. Ф. В. Семенов и соавт. в исследовании с участием 200 пациентов с ЛФР оценили эффективность двухнедельного курса итоприда в лечении отоларингологических проявлений ЛФР. Применение его привело к уменьшению субъективных жалоб пациентов и ослаблению выраженности таких ларингоскопических признаков, как гиперемия и отечность слизистой оболочки черпаловидных хрящей [39].
В литературе существует несколько научных публикаций в отношении реабилитационного логопедического лечения ЛФР специальными голосовыми упражнениями, укрепляющими мышцы гортани, и в некоторых центрах такая терапия проводится эмпирическим путем без медицинской доказательной поддержки. Недавно был опубликован отчет по реабилитационной гортани в лечении хронического кашля, связанного с ГЭРБ, со значительным улучшением симптомов [40].
Роль хирургической фундопликации у пациентов, резистентных даже к высоким (двойным) дозам ИПП, остается спорной. В исследовании J. Swoger и соавт. оценили симптоматику у 10 ИПП-резистентных пациентов после фундопликации по сравнению с 12 ИПП-резистентными пациентами, которые продолжали консервативное лечение с применением двойных доз ИПП, показано, что только у 1 пациента (10%) был эффект от фундопликации, что не отличалось от группы сравнения (7%) [41]. Однако роль хирургического вмешательства у ИПП-резистентных пациентов, которые имеют аномальный некислотный рефлюкс остается значимой. Их можно успешно лечить с помощью лапароскопической фундопликации по Ниссену [42]. На сегодняшний день клиническое руководство Общества американских желудочно-кишечных и эндоскопических хирургов рекомендует антирефлюксную хирургию пациентам, которые: не смогли или не переносят препараты; имеют значительные экстраэзофагеальные проявления, такие как аспирации, астма или кашель; имеют язвенные стриктуры как осложнение ГЭРБ [43].
Таким образом, не существует специфических поражений гортани при ларингофарингеальном рефлюксе, поэтому диагностика этой патологии должна быть комплексной и включать в себя как ЛОР-методы обследования, так и гастроэнтерологические. Лечение ларингофарингеального рефлюкса также должно быть комплексным от модификации образа жизни и применения местных средств до длительного курса ингибиторами протонной помпы и прокинетиков в адекватной дозировке, а при их неэффективности должны использоваться хирургические методы лечения.
Литература
- Vakil, N. van Zanden S. V., Kahrilas P. et al. The Monreal definition and classification of gastroesophageal reflux disease: A global evidence-based consensus // Am. J. Gastroenterol. 2006. Vol. 101. P. 1900–1920.
- Katz P. O., Gerson L. B., Vela M. F. Diagnosis and Management of Gastroesophageal Reflux Disease // Am J Gastroenterol. 2013. Vol. 108. Р. 308–328.
- Лазебник Л. Б., Бордин Д. С., Машарова А. А. Современное понимание гастроэзофагеальной рефлюксной болезни: от Генваля к Монреалю // Экспериментальная и клиническая гастроэнтерология. 2007. № 5. С. 4–10.
- Koufman J. A., Aviv J. E., Casiano R. R., Shaw G. Y. Laryngopharyngeal reflux: position statement of the committee on speech, voice, and swallowing disorders of the American Academy of OtolaryngologyHead and Neck Surgery // Otolaryngol Head Neck Surg. 2002. Vol. 127. Р. 32–35.
- Ford C. N. Evaluation and management of laryngopharyngeal reflux // JAMA. 2005. Vol. 294. Р. 1534–1540.
- Hicks D. M., Ours T. M., Abelson T. I. et al. The prevalence of hypopharynx findings associated with gastroesophageal reflux in normal volunteers // J Voice. 2002. Vol. 16. Р. 564–579.
- Merati A. L., Lim H. J., Ulualp S. O., Toohill R. J. Meta-analysis of upper probe measurements in normal subjects and patients with laryngopharyngeal reflux // Ann Otol Rhinol Laryngol. 2005. Vol. 114. Р. 177–182.
- Aviv J. E., Liu H., Parides M. et al. Laryngopharyngeal sensory deficits in patients with laryngopharyngeal reflux and dysphagia // Ann Otol Rhinol Laryngol. 2000. Vol. 109. Р. 1000–1006.
- Hanson D. G., Jiang J. J. Diagnosis and management of chronic laryngitis associated with reflux // Am J Med. 2000. Vol. 108. Р. 112S–119S.
- Johnston N., Bulmer D., Gill G. A. et al. Cell biology of laryngeal epithelial defenses in health and disease: further studies // Ann Otol Rhinol Laryngol. 2003. Vol. 112. Р. 481–491.
- Koufman J. A. The otolaryngologic manifestations of gastroesophageal reflux disease (GERD): a clinical investigation of 225 patients using ambulatory 24-hour pH monitoring and an experimental investigation of the role of acid and pepsin in the development of laryngeal injury // Laryngoscope. 1991. Vol. 101. Р. 1–78.
- Koufman J. A., Amin M. R., Panetti M. Prevalence of reflux in 113 consecutive patients with laryngeal and voice disorders // Otolaryngol Head Neck Surg. 2000. Vol. 123. Р. 385–388.
- Belafsky P. C., Postma G. N., Koufman J. A. The validity and reliability of the reflux finding score (RFS) // Laryngoscope. 2001. Vol. 111. P. 1313–1317.
- Vaezi M. F. Sensitivity and specificity of reflux-attributed laryngeal lesions: experimental and clinical evidence // Am. J. Med. 2003. Vol. 115, (Suppl. 3 A). P. 97 S-104.
- Karkos P. D., Yates P. D., Carding P. N., Wilson J. A. Is laryngopharyngeal reflux related to functional dysphonia? // Ann Otol Rhinol Laryngol. 2007. Vol. 116, № 1. P. 24–29.
- Ahmed T. F., Khandwala F., Abelson T. I. et al. Chronic laryngitis associated with gastroesophageal reflux: prospective assessment of differences in practice patterns between gastroenterologists and ENT physicians // Am J Gastroenterol. 2006. Vol. 101. Р. 470–478.
- Williams R. B., Szczesniak M. M., Maklean H. M. et al. Predictors of Outcome in an Open Label, Therapeutic Trial of High-Dose Omeprazol in Laringitis // Am J Gastroenterol. 2004. Vol. 42. Р. 776–785.
- Vincent D. A. Jr., Garrett J. D., Radionoff S. L. et al. The proximal probe in oesophageal pH monitoring: development of a normative database // J. Voice. 2000. Vol. 14. P. 247–254.
- Ayazi S., Lipham J., Hagen G. et al. A new technique for measurement of pharyngeal pH: normal values and discriminating pH threshold // J. Gastroenterol. Surg. 2009. Vol. 13 (8). P. 1422–1429.
- Steward D. L., Wilson K. M., Kelly D. H. et al. Proton pump inhibitor therapy for chronic laryngopharyngitis: a randomized placebo-control trial // Otolaryngol Head Neck Surg. 2004. Vol. 131. Р. 342–350.
- Martinucci I., de Bortoli N., Savarino E. et al. Optimal treatment of laryngopharyngeal reflux disease // Ther Adv Chronic Dis. 2013. Nov. Vol. 4 (6). Р. 287–301.
- Vaezi M. F. Extraesophageal manifestations of gastroesophageal reflux disease // Clin Cornerstone. 2003. Vol. 5. Р. 32–38.
- El-Serag H. B., Lee P., Buchner A. et al. Lansoprazole treatment of patients with chronic idiopathic laryngitis: a placebo-controlled trial // Am J Gastroenterol. 2006. Vol. 96. Р. 979–983.
- Havas T. et al. Posterior pharyngolaryngitis: double blind randomized placebo controlled trial of proton pump inhibitor therapy // Aust J Otolaryngol. 1999. Vol. 3. Р. 243–246.
- Vaezi M. F., Richter J. E., Stasney C. R. et al. Treatment of chronic posterior laryngitis with esomeprazole // Laryngoscope. 2006. Vol. 116. Р. 254–260.
- Park W., Hicks D. M., Khandwala F. et al. Laryngopharyngeal reflux: prospective cohort study evaluating optimal dose of proton-pump inhibitor therapy and pretherapy predictors of response // Laryngoscope. 2005. Vol. 115. Р. 1230–1238.
- Peghini P. L., Katz P. O., Castell D. O. Ranitidine controls nocturnal gastric acid breakthrough on omeprazole: a controlled study in normal subjects // Gastroenterology. 1998. Vol. 115. Р. 1335–1339.
- Fackler W. K., Ours T. M., Vaezi M. F., Richter J. E. Long-term effect of H2 RA therapy on nocturnal gastric acid breakthrough // Gastroenterology. 2002. Vol. 122. Р. 625–632.
- Belafsky P. C., Postma G. N., Koufman J. A. Validity and reliability of the reflux symptom index (RSI) // J Voice. 2002. Vol. 16. Р. 274–277.
- Yuksel E. S., Vaezi M. F. Extraesophageal manifestations of gastroesophageal reflux disease: cough, asthma, laryngitis, chest pain // Swiss Med Wkly. 2012. Vol. 142. Р. l35–44.
- Kahrilas P., Shaheen N., Vaezi M. et al. Аmerican Gastroenterological Association Medical Position Statement on the management of gastroesophageal reflux disease // Gastroenterology. 2008. Vol. 135 (4). Р. 1383–1391, e1381–e1385.
- Zerbib F., Stoll D. Management of laryngopharyngeal reflux: an unmet medical need // Neurogastroenterol Moti. 2010. Vol. l22. Р. 109–112.
- Кокорина В. Э. Применение препарата эреспал в схемах коррекции рефлюксиндуцированного ларингита // Вестник оториноларингологии. 2010. № 6. С. 61–63.
- Кляритская И. Л., Балабанцева А. П. Cравнительная эффективность высоких суточных доз ингибиторов протонной помпы при ларингофарингеальном рефлюксе // Український терапевтичний журнал. 2012. № 1. С. 21–27.
- Updated guidelines for the diagnosis and treatment of gastroesophageal reflux disease // American Journal of Gastroenterology. 2005. Vol. 100 (1). Р. 190–200.
- Ezzat W. F., Fawaz S. A., Fathey H., El Demerdash A. Virtue of adding prokinetics to proton pump inhibitors in the treatment of laryngopharyngeal reflux disease: prospective study // Journal of Otolaryngology. 2011. Vol. 40 (4). 350–356.
- Chun B. J., Lee D. S. The effect of itopride combined with lansoprazole in patients with laryngopharyngeal reflux disease // European Archives of Oto-Rhino-Laryngology. 2013. Vol. 270 (4). 1385–1390.
- Олейник Е. П., Кочесокова Э. А., Иванченко Г. Ф., Демченко Е. В. Лечение больных с дисфониями при гастроэзофагеальной рефлюксной болезни // Лечащий Врач. 2010. № 9. С. 7–10.
- Семенов Ф. В., Горбоносов И. В., Вартанян М. С. Опыт применения итоприда для лечения оториноларингологических проявлений ларингофарингеального рефлюкса // Фарматека. 2011. № 2. С. 91–95.
- Pacheco A., Cobeta I., Wagner C. Refractory chronic cough: new perspectives in diagnosis and treatment // Arch Bronconeumo. 2013. Vol. l49. Р. 151–157.
- Swoger J., Ponsky J., Hicks D. M. et al. Surgical fundoplication in laryngopharyngeal reflux unresponsive to aggressive acid suppression: a controlled study // Clin Gastroenterol Hepatol. 2006. Vol. 4. Р. 433–441.
- Mainie I., Tutuian R., Agrawal A. et al. Combined multichannel intraluminal impedance-pH monitoring to select patients with persistent gastro-oesophageal reflux for laparoscopic Nissen fundoplication // Br J Surg. 2006. Vol. 93. Р. 1483–1487.
- Zerbib F., Sifrim D., Tutuian R. et al. Modern medical and surgical management of difficult-to-treat GORD // United Eur Gastroenterol J. 2013. Vol. 1. Р. 21–31.
Е. Ю. Плотникова*, 1, доктор медицинских наук, профессор М. В. Краснова**, кандидат медицинских наук К. А. Краснов**, кандидат медицинских наук Е. Н. Баранова*
* ГБОУ ВПО КемГМА МЗ РФ, Кемерово ** МБУЗ ГКБ № 3 им. М. А. Подгорбунского, Кемерово
1 Контактная информация
Abstract. Ethiopathogenetic mechanizms, clinical indicators and diagnostic methods of laryngopharyngital reflux. Modern treatment methods are described that presume diet, changing of the mode of life, physical treatment methods and drug therapy as well as indications for surgery.
Помощь до постановки диагноза
Даже если диагноз еще не поставлен, можно принять несколько мер, облегчающих состояние:
- Скорректировать рацион, убрать жирные и жареные блюда, есть чаще и небольшими порциями.
- Отказаться от курения или уменьшить количество выкуриваемых сигарет.
- Ограничить употребление алкоголя.
- Пить больше воды.
Контролировать качество гигиены полости рта. Зубы нужно чистить дважды в день, а также пользоваться ополаскивателем и зубной нитью. Если есть проблемы с состоянием зубов, нужно посетить стоматолога.
Фото: goffkein / freepik.com
Важно! Не стоит пытаться использовать народные средства или лечиться самостоятельно — это может быть опасным. Если горький вкус во рту появляется регулярно, нужно обратиться к врачу и получить от него рекомендации по лечению.
Когда обратиться к врачу?
Если появление горечи во рту не связано с употреблением кофе, подгоревшей или некачественной пищи, если горький вкус появляется регулярно или сохраняется надолго, если ему сопутствуют другие симптомы, нужно проконсультироваться с врачом. Это может быть стоматолог, если горечь во рту связана с болезнями зубов и десен, гастроэнтеролог, если причина может быть в заболеваниях пищеварительных органов или желчевыводящих путей, гепатолог, если есть симптомы болезней печени.
Важно! В некоторых случаях нужно срочно обращаться за медицинской помощью. Если горечь во рту связана со случайным проглатыванием яда, если она появляется вместе с другими тяжелыми симптомами (затруднение дыхания, отек языка, губ, трудности с глотанием, паралич, изменение сознания), нужно сразу же вызывать скорую медицинскую помощь.
Методы лечения горечи во рту
Для лечения данного заболевания можно использовать свежевыжатые соки.
Во всех случаях лечение горечи во рту должно начинаться с посещения специалиста и проведения комплексного обследования.
Этот симптом свидетельствует о разных патологиях в организме, поэтому важно точно установить причину нарушений, чтобы лечение было эффективным.
Практически во всех случаях успешность лечения во многом зависит от стараний самого пациента. Прежде всего, потребуется скорректировать режим питания: из рациона нужно будет исключить любую трудноперевариваемую пищу и алкогольные напитки, потребуется соблюдение режима питания.
Соблюдение диеты также требует отказа от курения и употребления любых веществ, способных раздражать слизистые оболочки. Помимо лекарств, которые врач назначит для лечения выявленного заболевания, будет полезным употребления следующих народных средств:
- Постоянное обильное питье способствует улучшению работы пищеварительной системы. В день необходимо выпивать не менее 2-2,5 литров воды, кроме того, полезно употребление отвара шиповника или смородины.
- Употребление свежевыжатых овощных и фруктовых соков – морковного, апельсинового, яблочного и т. д.
- Натуральные соки способствуют улучшению аппетита, провоцируют слюноотделение, кроме того, организм получает достаточное количество витаминов.
- Употребление успокоительных средств. Многие нарушения пищеварения возникают на фоне постоянного средства, поэтому потребуется употребление успокаивающих препаратов. Это настой валерианы, отвары пустырника, а также употребление седативного чая.
- Также необходима нормализация работы кишечника: для этого необходимо употребление сорбентов, а также пищи, богатой клетчаткой, чтобы избавиться от запоров.
Важно помнить, что горечь во рту – это не самостоятельное заболевание, а только один из тревожных признаков, который требует обязательной диагностики и коррекции режима питания. Только в случае комплексного подхода лечение будет успешным и позволит избежать возможных осложнений.
Диагностика
Начать диагностику можно с консультации и осмотра у врача. Для этого нужно обратиться к терапевту, гастроэнтерологу гепатологу или стоматологу. Врач проведет опрос и направит пациента на обследование.
Фото: okfoto / freepik.com
Во время консультации врачу нужно подробно описать имеющиеся симптомы, рассказать, как часто и при каких обстоятельствах появляется горечь. Полезной будет информация об образе жизни, режиме питания, имеющихся заболеваниях.
Для диагностики проводят следующие исследования:
- Дуоденальное зондирование. При подозрении на нарушения работы желчевыводящих путей с помощью зонда отбирают порции желчи для бактериологического исследования, а также оценивают скорость вывода желчи в двенадцатиперстную кишку.
- Гастроскопия (ЭГДС, ФГДС) — исследование с помощью гастроскопа. Позволяет осмотреть слизистую органов пищеварения и сделать биопсию (взять образцы тканей для лабораторного исследования).
- УЗИ печени, желчного пузыря и других органов. Проводится для оценки размеров и наличия изменений внутренних органов.
- Лабораторные анализы. При подозрении на заболевания пищеварительных органов или желчевыводящих путей назначают анализ кала. Биохимический анализ крови проводят при подозрении на холецистит. Также может выполняться тест на ХГЧ и половые гормоны, серологическое исследование при подозрении на вирусный гепатит.
Лечение
Лечение назначают по результатам диагностики с учетом причин появления горечи во рту.
Консервативная терапия
Фото: freepik.com
Врач может назначить следующие препараты:
- Холеретики и холекинетики. Это желчегонные препараты, которые назначают при холангитах и холециститах.
- Ферменты, стимулирующие пищеварение. Могут использоваться не только при болезнях пищеварительных органов, но и при поражениях печени (в сочетании с гепатопротекторами).
- Спазмолитики. Их назначают, если горечь во рту появляется вместе с болью в животе и связана с гастритом или другими болезнями органов пищеварения. Спазмолитические препараты снимают боль, расслабляют гладкую мускулатуру желудка.
Если появление горечи связано с вирусным гепатитом, врач назначит комплексную терапию основного заболевания. При паразитарном поражении назначаются противогельминтные препараты. Дополнительно рекомендовано соблюдение диеты, частое, дробное питание и контроль питьевого режима.
Хирургическое лечение
Хирургическое лечение проводится при желчнокаменной болезни, чтобы удалить, вывести камни – конкременты. Если у камней в желчном пузыре небольшой размер, применяется техника ЭУВЛ (экстракорпоральная ударно-волновая литотрипсия), дробящая конкременты ударной волной. В более тяжелых случаях назначается открытая или лапароскопическая холецистэктомия. Она проводится в случае, если ни диеты, ни ультразвуковые методы не улучшают состояние. Холецистэктомия предполагает удаление желчного пузыря.
Извлеченные из желчного пузыря камни. Фото: Alena1919 / Depositphotos
К каким осложнениям приводит горечь во рту?
Горечь во рту может свидетельствовать о серьезных воспалительных процессах пищеварительного тракта.
Если проигнорировать тревожный признак, можно в скором времени столкнуться с очень неприятными последствиями развития патологии.
Горечь во рту может свидетельствовать о серьезных воспалительных процессах пищеварительного тракта: холецистите, гастрите, панкреатите и т. д.
Отсутствие своевременного лечения приводит к тому, что заболевание переходит в хроническую форму, и справиться с ним становится намного труднее.
Постоянный горький привкус приводит к потере аппетита, следствием которой становится потеря веса до состояния истощения организма. Меняются пищевые привычки, со временем человек может практически полностью утратить способность чувствовать вкус пищи. Все это в сочетании с другими симптомами заболевания приводит к развитию депрессий, общему ухудшению самочувствия.