Сифилис полости рта
Постановка диагноза «сифилис полости рта» базируется на основании жалоб пациента, данных анамнеза заболевания, клинического осмотра, результатов дополнительных методов исследования. При первичном сифилисе полости рта врач-стоматолог выявляет, как правило, один твердый шанкр. При пальпации образовавшаяся язвенная поверхность безболезненная правильной округлой формы красного цвета с ровными возвышающимися краями и инфильтрированным сальным дном. Лимфатические узлы уплотнены, увеличены, безболезненны, не спаяны с кожей и окружающими тканями. При вторичном сифилисе полости рта обнаруживают остаточные сифиломы, а также розеолезно-папулезную сыпь на небе, дужках, миндалинах. Поскабливание папул приводит к обнажению эрозивных поверхностей. В случае рецидива вторичного сифилиса полости рта элементов сыпи образуется меньше, папулы и розеолы имеют бледный окрас, группируются, образуя фигуры, по форме напоминающие гирлянды, кружево.
При вторичном сифилисе полости рта выявляют полиаденит. В отличие от катаральной ангины, болезненности при глотании и высокой температурной реакции при сифилитическом поражении не наблюдается. При третичном сифилисе полости рта обнаруживают гуммозный инфильтрат, после распада которого формируется глубокая кратерообразная язвенная поверхность. Нарушается целостность челюстей, костей носа. Участки поражения рубцуются, что приводит к возникновению стойких деформаций. Увеличения регионарных лимфоузлов не отмечается. Обнаружение бледной трепонемы в соскобе или в содержимом лимфатических узлов подтверждает диагноз сифилис полости рта. Для выявления сифилитического поражения используют также серологические реакции, которые у больных становятся стойко положительными, начиная с 4 недели от момента образования твердого шанкра. Первые 3 недели течения первичного сифилиса полости рта являются серонегативным периодом, так как в это время с помощью серологических реакций не удается подтвердить диагноз.
Рентгенографически у пациентов с третичным сифилисом полости рта диагностируют зоны разрежения костной ткани в участках, соответствующих гуммозному поражению, а также склеротические изменения по периферии. Присутствует деструкция кортикального слоя кости, признаки оссифицирующего периостита. Дифференцируют сифилис полости рта с декубитальной язвой, злокачественной опухолью, туберкулезным и актиномикотическим поражениями, ангиной, шанкриформной пиодермией, афтами Сеттона, красным плоским лишаем, лейкоплакией. Пациента обследует стоматолог-терапевт или хирург-стоматолог. При подозрении на наличие специфической сифилитической инфекции больного направляют на консультацию в кожно-венерологическое отделение.
Больной сифилисом на приеме у врача общей практики
Д
умаю, среди медицинских работников трудно найти такого, кто не слышал бы о нынешней эпидемии сифилиса. Вероятно, не все знакомы с конкретными показателями. Чтобы представить себе масштабы этой эпидемии, достаточно привести лишь некоторые цифры. Начиная с 1990 г., число вновь зарегистрированных случаев сифилиса на 100 000 населения стремительно увеличивалось, и ежегодный ряд показателей за период 1989–1997 гг. представлял лестницу с гигантскими ступенями: 4,3–5,4–7,2–13,3–33,8–81,7–177,0–254,2–277,3. Уровень заболеваемости всегда изменялся волнообразно, но такого пика, как в 1997 г., мы не знали уже 70 лет. Даже послевоенный максимальный показатель (115,6) был значительно ниже. Заметим при этом, что если до 90–х годов регистрировалась практически вся заболеваемость, что было обусловлено главным образом трудностью и длительностью лечения с обязательной госпитализацией, то ныне некое неизвестное, но наверняка значительное число пациентов не регистрируется, так как амбулаторное лечение упрощенными методами дает широкие возможности для самолечения, лечения у знакомых врачей и прочих путей, не ведущих к статистической регистрации заболеваний. По примерным оценкам, действительные показатели могут превышать регистрируемые в 2–3 раза.
Первичный сифилис (твердый шанкр).
Ожоговый твердый шанкр с парафимозом.
Псориазиформные сифилиды.
Вторичный рецидивный сифилис: папулы на ладонях.
В последние 2 года регистрируемая заболеваемость начала снижаться (в 1998 г. – на 15%, в 1999 г. – на 20%). Однако и сейчас еще среднероссийский показатель – 186 случаев на 100 000 населения, и еще не снизился уровень заболеваемости сифилисом среди беременных, а значит – много детей, инфицированных внутриутробно. Меняется структура заболеваемости: становится больше случаев скрытого сифилиса, постоянно выявляются больные нейросифилисом (кстати, в статистике ранний нейросифилис не регистрируется) – и еще долго, даже при затухании эпидемии, будут проявляться поражения нервной системы.
Симптомы сифилиса многообразны, и многочисленны случаи латентного, бессимптомного течения болезни.
Выявление больных происходит как при их активном обращении к врачу по поводу симптомов болезни, так и при профилактическом серологическом обследовании в таких ситуациях, как пребывание в соматическом стационаре, беременность, аборт, роды, подготовка к оперативным вмешательствам, либо обследование по месту работы. Давно было образно подмечено, что “сифилис подобен обезьяне”, т.к. копирует симптомы многих других болезней. Поэтому вполне понятно, что больные сифилисом проводят “додиагностическое” обследование гораздо чаще у врачей любых других специальностей, чем у дерматовенерологов.
Выявление сифилиса – это наша общая проблема, она касается любого врача, медицинской сестры и акушерки. При этом речь идет не только о здоровье пациента, но нередко о защите здоровья работников медицины.
Какие же специалисты и в каких типичных случаях должны заподозрить сифилис у своего пациента? Напомню, что сифилис передается в подавляющем большинстве случаев при половых контактах, но инфекция может переноситься также при переливании крови от больного донора, через плаценту от больной матери ребенку, а также при тесных бытовых контактах (пользование общей постелью, предметами гигиены и т.д.) с больными, имеющими заразные проявления заболевания на коже и слизистых оболочках.
| Заболеваемость сифилисом в России — 186 случаев на 100 000 населения. |
Инкубационный период болезни продолжается 3–4 нед, прием трепонемоцидных антибиотиков (пенициллинов, тетрациклинов, макролидов, цефалоспоринов) по поводу интеркуррентных заболеваний может пролонгировать инкубационный период до 2–3 мес. Реакция Вассермана у пациента, находящегося в инкубационном периоде, отрицательная. С 3–4–й недели могут стать положительными реакция иммунофлуоресценции (РИФ) и ИФА (иммуноферментный анализ). Заражение сифилисом от человека, находящегося в инкубационном периоде, возможно только через кровь.
Первичный сифилис
По окончании инкубационного периода на месте внедрения инфекции появляется твердый шанкр
– это начало первичного периода заболевания. Шанкр может быть поверхностным дефектом на коже или слизистой оболочке (эрозия) или более глубоким (язва), причем он не обязательно одиночный – возможен и множественный. Наиболее характерная особенность шанкра – это плотный, хрящеподобной консистенции инфильтрат в его основании, что и дало повод называть шанкр твердым. Через неделю после появления шанкра увеличиваются и уплотняются близлежащие (регионарные) лимфоузлы. Иногда увеличенные лимфоузлы заболевшие замечают раньше, чем шанкр, и с этим обращаются к врачу.
Шанкр и регионарный лимфаденит
– признаки первой стадии сифилиса, которая продолжается столько времени, сколько они существуют (6–7 нед).
В большинстве случаев шанкры
располагаются
в области половых органов
, при этом увеличиваются паховые лимфоузлы. Пациенты, которые имеют представление о венерических болезнях, обращаются с такими проявлениями чаще всего по адресу – в кожно–венерологический диспансер, и диагностика проходит, как правило, успешно. Однако малоосведомленные люди идут
к хирургу
и показывают только увеличенные лимфоузлы. Я не припомню случая, чтобы хирург в этой ситуации рискнул обследовать половой орган больного, попросил бы пациента обнажить головку члена, осмотрел бы внутренний листок крайней плоти или (совсем уж “кощунственно”) осмотрел бы наружные гениталии женщин. Хирург изучает исключительно место, соответствующее его компетенции — лимфатический узел – и ставит диагноз: “банальный лимфаденит” или “лимфаденит неясной этиологии”. Он назначает антибиотик, нередко (ненамеренно) трепонемоцидный, что приводит к частичному или полному регрессу клинических проявлений сифилиса и переводит его в скрытую стадию, которую вылечить, как известно, уже труднее. А иногда и оперирует – удаляет лимфоузел. До сих пор приходится встречаться с линейными шрамами в паховой области у больных сифилисом после удаления лимфоузлов.
Еще хуже обстоит дело, когда увеличены не паховые, а шейные и подчелюстные лимфоузлы. Нередко это бывает у молоденьких девушек, заразившихся сифилисом при оральном сексе. Девушки–подростки нередко начинают с него свои сексуальные контакты с подспудной мыслью о сохранении физиологической девственности и избегании беременности. При таком пути заражения шанкр
располагается на
слизистой рта
, чаще в области миндалин, и может напоминать лакунарную ангину (язвенный шанкр) либо обострение хронического тонзиллита (атипичный безъязвенный шанкр – амигдалит, с резким увеличением миндалины). Девушка может попасть на прием не только к хирургу, но даже чаще
к терапевту
, а иногда
к гематологу, отоларингологу
. Если не иметь в виду возможность сифилиса и не взять кровь на серологические реакции, сифилис в первой стадии остается невыявленным и, возможно, его течение будет извращено нецеленаправленным применением антибиотиков. Итак, если у вас на приеме юная девушка, которой вы не рискнете об оральном сексе, ничего не спрашивайте и направьте пациентку сдать кровь на РВ.
Еще один камень преткновения при первичном сифилисе – это атипичный шанкр у женщин в виде индуративного отека
, напоминающего бартолинит, без изъязвления, но со значительным увеличением одной из половых губ и резким изменением ее цвета до багрово–синюшного. Знаю случаи, когда
гинекологи
, не обследовав на сифилис, назначали антибиотики, вскрывали “абсцесс” и, не получив гноя, вскрывали повторно. Исключите сифилис! Быстро, оперативно, поскольку в этой ситуации время не терпит. Поставьте микрореакцию преципитации с кровью из пальца – вы получите ответ через 20 минут.
Еще один вид твердого шанкра, который заставляет подумать о хирургическом лечении – это анальный шанкр у мужчин–гомосексуалов
. За последнее время вырос удельный вес мужчин, заразившихся гомосексуальным путем (до 10–15%). Анальный шанкр чрезвычайно похож на трещину: он располагается в глубине анальной складки, имеет “ракетообразные”, удлиненные очертания, его основание не инфильтрировано, а регионарные лимфоузлы, расположенные в полости малого таза, недоступны наблюдению. В отличие от шанкров других локализаций, анальный болезнен. Ошибиться легко. Приходилось видеть больных, подвергнутых оперативному вмешательству, у которых результаты серореакций были рассмотрены только после операции. К тому же возможно инфицирование оперирующего хирурга, особенно если он не думает об опасности.
Вторичный сифилис
Еще больше путаницы с диагностикой вторичного сифилиса, или второй стадии сифилиса, потому что она гораздо более разнообразна и многолика по симптоматике. Как правило, шанкр еще не успевает зажить, и лимфоузлы еще увеличены, когда происходит генерализация инфекции. Гематогенное обсеменение трепонемами ведет к возникновению обильной сыпи на коже
.
С этого и начинается вторичный сифилис: инфекция уже нелокальна, но генерализована, и проявления ее могут возникать на любых участках тела. Вторичный период сифилиса может продолжаться до 3–4 лет, причем периоды с клиническими симптомами сменяются латентным течением, чтобы затем снова наступил рецидив клинических проявлений. С каждым рецидивом число элементов все меньше, каждый из них крупнее, бледнее окрашен и более массивно инфильтрирован. В конце вторичного периода могут встречаться и “монорецидивы”, при которых вся клиника ограничивается одним–единственным элементом.
Длительность существования первой генерализованной сыпи у нелеченного больного около 1,5–2 мес. Сыпь располагается чаще на груди, животе и боковых поверхностях туловища. Иногда она настолько обильна, что покрывает и спину, и конечности, и даже лицо, где ее появление – большая редкость. Сыпь яркая, некрупная, элементы не сливаются друг с другом. Зуд и шелушение отсутствуют. Самочувствие страдает мало, хотя иногда может повышаться температура. Сыпь чаще всего пятнистая
, элементы розового цвета, не возвышаются над окружающей кожей и исчезают при надавливании. Хорошо, если возникновение подобной сыпи приведет пациента к дерматовенерологу.
Чаще с этим имеет дело участковый врач
, мысль которого может иметь два направления: детская инфекция (корь, краснуха) либо аллергия. В первом случае вызывается
инфекционист
, который, как правило, подтверждает диагноз: ведь большинство нынешних молодых людей в детстве корью (краснухой) не болели; тем более тяжелым ожидается течение настоящей инфекции. Настораживается инфекционист только спустя 2–3 нед, когда сыпь вместо того, чтобы исчезнуть, продолжает цвести. Жизненного опыта некоторых инфекционистов хватает на то, чтобы назначить исследование крови на серореакции. Другие этого не делают, и “корь” остается “корью”, а выявление сифилиса происходит на каком–то более позднем этапе, когда прогноз в отношении излечения уже не столь оптимистичен. В случае установления “аллергии” многое зависит от настойчивости и осведомленности самого больного.
Однако сыпь вторичного свежего периода не всегда пятнистая: она может быть узелковой, и это обычно приводит пациента к дерматологу, а затем и венерологу. Мелкопустулезная сыпь с ее папуло–корочками при большом изобилии высыпных элементов удачно имитирует ветрянку. Пациент находится без лечения до тех пор, пока отсутствие регресса сыпи во все мыслимые для ветрянки сроки не пробуждает тревогу лечащего инфекциониста. А иногда больной просто перестает обращаться, сыпь в конце концов разрешается, а сифилис переходит в латентную стадию.
У больных алкоголизмом и наркоманией проявления вторичного сифилиса нередко бывают злокачественными: на коже лица и туловища образуются множественные язвы, покрытые гнойными корками. Заболевание напоминает тяжелую форму пиодермии.
Проявления вторичного сифилиса при рецидивах высыпаний
очень разнообразны, они обычно локальны, т.е. располагаются на отдельных участках кожи и слизистых оболочек.
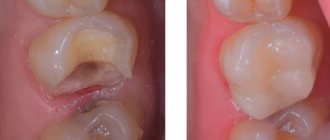
Высыпания на слизистой рта
обычно заставляют обратиться к
стоматологу
. Это могут быть белесоватые овальные папулы на миндалинах или на слизистой щек, темно–розовые, слегка возвышающиеся округлые папулы на слизистой твердого и мягкого неба, на слизистой губ. В углах рта нередко образуются папулезные элементы, покрытые корками, а затем и трещины – заеды. Оригинальную картину может представлять спинка языка, на которой видны овальные участки ярко–красного цвета, лишенные сосочков, – это папулы языка, а картина носит название “симптом скошенного луга”. Все проявления в полости рта весьма заразны, что требует от стоматологов большой бдительности – как в интересах других пациентов, так и в своих собственных.
Одно из типичнейших, почти патогномоничных проявлений вторичного сифилиса – это папулы на ладонях и подошвах
. Они располагаются на сводах стоп и в центре ладоней. Обычно это возвышающиеся образования темно–красного или синюшно–красного цвета, иногда с чешуйками по периферии. Врач любой специальности, заметив подобные проявления, должен обследовать пациента на сифилис.
Не менее типичны и характерные изменения пигментации кожи
и поражения волос при вторичном сифилисе, которые чаще встречаются у женщин. На заднебоковых поверхностях шеи появляются небольшие овальные пятнышки гипопигментации на фоне слегка гиперпигментированной окружающей кожи. Пятнышек бывает несколько, а может быть множество. Эта картина получила название “ожерелье Венеры”, а медицинское ее наименование – сифилитическая лейкодерма. Рисунок лейкодермы сравнивают с кружевом либо с игрой солнечного света, пробивающегося сквозь листву.
Сифилитическая алопеция может быть диффузной – волосы выпадают на всей голове, причем иногда их теряют быстро (“утром они остались лежать на подушке”), а иногда медленно – в течение 1–1,5 мес. К концу этого срока остатки истонченных волос уже не в состоянии закрывать кожу. При мелкоочаговом облысении волосистая часть головы выглядит как “мех, побитый молью”. Выпадают также брови и ресницы. По поводу выпадения волос женщины склонны обращаться к косметологам
. До сих пор бывают случаи, когда в косметологических учреждениях проводят лечение по этому поводу, не исследовав кровь на серореакции.
Все наружные проявления сифилиса, расположенные на слизистых оболочках (язвы, эрозии, мацерированные и эрозированные папулы, пустулезные элементы) – словом, все элементы, из которых есть хотя бы скудное отделяемое, заразны. При соприкосновении с ними можно заразиться сифилисом, если на коже или слизистой здорового человека имеются входные ворота – микротравмы. Заразна также кровь больного сифилисом в любой стадии, начиная с инкубационного периода, если она переносится здоровому человеку, и не только гемотрансфузией, но и в случае травмирования кожи или слизистой оболочки иглой или инструментом, на который попала кровь больного.
Здесь уместно остановиться на возможности профессионального заражения медицинского персонала
от нелеченного больного сифилисом. Это может произойти при хирургическом вмешательстве в случае ранения рук хирурга и попадания в ранку крови пациента. Описаны случаи заражения патологоанатомов при травмировании рук во время аутопсии. Возможно заражение стоматолога, имеющего микротравмы на руках, при контакте с заразными проявлениями сифилиса на слизистой рта и с кровью пациента. Стоматолог может заразиться не только при прямом контакте с заразными проявлениями (язвочками, эрозиями, эрозивными папулами), но и через инструменты и ручку бормашины, соприкасающиеся с подобными проявлениями, расположенными на губах, на слизистой или в углу рта.
Опасности заражения подвергаются гинекологи и акушерки при родах от необследованной женщины, больной заразной формой сифилиса. Заразны кровь и выделения такой женщины, а также кровь и отделяемое эрозивных элементов, если они имеются у ребенка. В случае, если возможность такого профессионального заражения имела место, следует посоветоваться с венерологом о степени опасности и по его рекомендации провести превентивное лечение дюрантными препаратами пенициллина.
Хотелось бы рассказать также о редких, может быть, даже экстраординарных случаях, когда даже врачебная интуиция отступает, но решает дело все тот же рутинный и, к сожалению, не всегда своевременно проводимый анализ крови на реакцию Вассермана. Я на всю жизнь запомнила бледное, бескровное лицо 50–летней женщины, которая была настолько слаба, что ее доставили к нам на консультацию из онкологического стационара буквально на носилках. Она лечилась у онкологов с диагнозом рак языка. Уже было проведено два массивных курса лучевой терапии, после чего развилась сильнейшая анемия, усиленная маточными кровотечениями. Пациентке была предложена радикальная операция удаления языка и всех близлежащих лимфоузлов, потому что даже гистологически диагноз был подтвержден… К счастью, больная отказалась от операции.
Полученные резко положительные результаты РВ никого не смущали: их, конечно, считали ложноположительными… Однако при осмотре в нашей клинике у пациентки были обнаружены розеолезные элементы на туловище, папулы гениталий, рассасывающиеся папулы языка. Диагноз: вторичный сифилис. В анамнезе – однократная за много лет случайная половая связь. Излечение шло медленно, гематологи больше года выхаживали и больше 3 лет наблюдали пациентку. Исход благополучный. Ясно, что даже онкологам
, столь далеким, казалось бы, от венерологии, нужно временами вспоминать об этой болезни.
От онкологов же получили мы и 2 молодых женщин примерно в одной ситуации: симптоматика и диагноз рака желудка, а накануне операции пришли положительные результаты РВ. В обоих случаях мы также поставили диагноз вторичного сифилиса, и специфическое лечение быстро освободило женщин как от симптомов, так и от грозного диагноза. У обеих был специфический гастрит
, сопровождавшийся образованием инфильтрата в стенке желудка, который и был принят за раковую опухоль.
Очень просим также быть внимательными к обследованию на РВ неврологов
, особенно в стационарах, куда с различной симптоматикой, чаще развивающейся по типу инсульта, поступают пациенты молодого возраста. Заболевание может оказаться
ранним нейросифилисом
. Сейчас этих случаев стало больше в связи с общим ростом заболеваемости. Неврологи Москвы и Подмосковья могут обращаться в этих случаях в ЦНИКВИ, к автору статьи или другим сотрудникам отделения сифилидологии. Мы занимаемся лечением этих больных совместно с клиникой нервных болезней Московской медицинской академии имени И.М. Сеченова. Неврологам других регионов следует выходить на местных дерматовенерологов. При этом не требуется выписывать тяжелого больного (например, с парапарезом) из неврологического стационара, как только получен положительный результат серологических реакций. Он должен быть консультирован дерматовенерологом и получать лечение на месте, так как уже через сутки после начала антибиотикотерапии будет эпидемиологически неопасен. Если потребуется наш совет, его можно получить по телефону (095)964–09–94.
В заключение хочу еще раз напомнить врачам всех специальностей: к любому из вас завтра может постучаться больной сифилисом. Расценивайте это как удачу, поскольку больной излечим. И первое, что нужно сделать, – анализ крови на реакцию Вассермана.
Как проявляется сифилис?
Симптомы сифилиса различаются в зависимости от времени, прошедшего с момента заражения. Первый типичный симптом: первичное поражение, то есть безболезненное изъязвление, которое может сопровождаться увеличением окружающих лимфатических узлов. Это изменение происходит примерно через 3 недели после заражения и длится от 2 до 6 недель. У женщин он чаще всего располагается на половых губах или шейке матки, а у мужчин — на половом члене, в анальном канале или во рту. Из-за специфического расположения это поражение иногда путают с герпесом или оставляют незамеченным.
При размножении на теле бактерий спирохет происходит так называемое макулярная сыпь, которая принимает форму пятен, папул или пустул, чаще всего на туловище или верхней части рук. Со временем она может поразить руки и ноги, в том числе внутреннюю часть стоп, кожу головы и лицо. Эти изменения не вызывают зуда и держатся на коже несколько недель.
Сифилис может вызывать очень нехарактерные симптомы, которые чаще связаны с другими заболеваниями и поэтому недооцениваются. Заболевание может сопровождаться повышением температуры, чувством упадка сил и усталости, головными и мышечными болями, периодическими эрозиями во рту, потерей веса или выпадением волос.
На поздней стадии сифилис может привести к серьезным, опасным для жизни осложнениям. Размножающиеся бактерии повреждают внутренние органы, в том числе систему кровообращения и двигательную систему, что влияет на ухудшение подвижности. Заболевание также поражает нервную систему, что может привести к расстройствам личности или психическим расстройствам.
Нейросифилис
Сифилис – инфекционное заболевание, передающееся половым путем, вызываемое Treponema pallidum.
Возбудитель
Возбудителем сифилиса является бледная трепонема (Treponema pallidum), принадлежащая к порядку Spirochaetales, семейству Spirochaetaceae, роду Treponema. Морфологически бледная трепонема (бледная спирохета) отличается от сапрофитирующих спирохет (Spirochetae buccalis, Sp. refringens, Sp. balanitidis, Sp. pseudopallida). Под микроскопом бледная трепонема представляет собой спиралевидный микроорганизм, напоминающий штопор. Она имеет в среднем 8-14 равномерных завитков равной величины. Длина трепонемы 7 — 14 мкм, толщина 0, 2-0, 5 мкм. Для бледной трепонемы характерна выраженная подвижность в отличие от сапрофитирующих форм. Ей присущи поступательное, качательное, маятникообразное, контрактильное и ротаторное (вокруг своей оси) движения. С помощью электронной микроскопии выявлено сложное строение морфологической структуры бледной трепонемы. Трепонема покрыта мощным покровом из трехслойной мембраны, клеточной стенки и мукополисахаридного капсулоподобного вещества. Под цитоплазматической мембраной расположены фибриллы — тонкие нити, имеющие сложное строение и обусловливающие многообразное движение. Фибриллы прикрепляются к концевым виткам и отдельным участкам цитоплазматического цилиндра с помощью блефаропластов. Цитоплазма мелкогранулярная, в ней находятся ядерная вакуоль, ядрышко и мезосомы. Установлено, что разнообразные влияния экзо- и эндогенных факторов (в частности, ранее применявшиеся препараты мышьяка, а в настоящее время — антибиотики) оказали воздействие на бледную трепонему, изменив некоторые ее биологические свойства. Так, оказалось, что бледные трепонемы могут превращаться в цисты, споры, L-формы, зерна, которые при снижении активности иммунных резервов больного могут реверсировать в спиралевидные вирулентные разновидности и вызывать активные проявления болезни. Антигенная мозаичность бледных трепонем доказана наличием в сыворотке крови больных сифилисом множественных антител: протеиновых, комплементсвязывающих, полисахаридных, реагинов, иммобилизинов, агглютининов, липоидных и др. Трепонема в очагах поражения чаще располагается в межклеточных щелях, периэндотелиальном пространстве, кровеносных сосудах, нервных волокнах, особенно при ранних формах сифилиса. Нахождение бледных трепонем в периэпиневрии еще не является доказательством поражения нервной системы. Чаще подобное обилие трепонем имеет место при явлениях септицемии. В процессе фагоцитоза часто возникает состояние эндоцитобиоза, при котором трепонемы в лейкоцитах заключаются в полимембранную фагосому. Факт заключения трепонем в полимембранных фагосомах — явление весьма неблагоприятное, так как, находясь в состоянии эндоцитобиоза, бледные трепонемы длительно сохраняются, защищенные от воздействия антител и антибиотиков. В то же время клетка, в которой образовалась такая фагосома, как бы защищает организм от распространения инфекции и прогрессирования болезни. Это зыбкое равновесие может сохраняться длительно, характеризуя латентное (скрытое) течение сифилитической инфекции.
Эпидемиология
Заболевание протекает системно с самого начала, поражая различные органы и структуры, включая нервную систему и при отсутствии адекватного лечения переходит в хроническую, часто асимптомную форму.
Пик заболеваемости приходился на конец 19 – начало 20 века, а случаи нейросифилиса к нашему времени постепенно стали такой редкостью, что практически перестали встречаться в повседневной практике неврологов. За последующие 3 – 4 десятилетия сложилось мнение не только о большой редкости нейросифилиса, но и о преобладании его малосимптомных, стертых форм.
Заболеваемость всеми формами сифилиса с 1989 по 1996 г. выросла более чем в 60 раз. В 1997 г. наметились признаки стабилизации на высоком уровне (заболеваемость составила 277, 3 случая на 100 тыс. населения, что превышает показатель 1996 г. только на 4%).
На фоне такого роста заболеваемости сифилисом можно было ожидать и роста числа случаев нейросифилиса, что и произошло, начиная с 1995 г.
Патогенез
Реакция организма больного на внедрение бледной трепонемы сложна, многообразна и недостаточно изучена. Заражение происходит в результате проникновения бледной трепонемы через кожу или слизистую оболочку, целость которых обычно нарушена. В то же время известно, что в сыворотке крови здоровых лиц имеются факторы, обладающие иммобилизующей активностью по отношению к бледным трепонемам. Наряду с другими факторами они дают возможность объяснить, почему при контакте с больным человеком не всегда отмечается инфицирование. Таким образом, важным патогенетическим фактором в возникновении сифилиса является состояние иммунной системы, напряженность и активность которой варьирует в зависимости от степени вирулентности инфекции. Поэтому дискутируется не только возможность отсутствия заражения, но и возможность самоизлечения, которое считается теоретически допустимым.
Инкубационный период – 20-40 дней с момента заражения до появления твердого шанкра.
Течение сифилиса
Сифилис подразделяют на первичный, вторичный, латентный и третичный. Первичный сифилис начинается с возникновения твердого шанкра и продолжается до его заживления или появления сыпи. Вторичный сифилис характеризуется разнообразными кожными проявлениями. Латентный сифилис (ранний и поздний) не имеет клинических проявлений, но серологические тесты положительные. Третичный сифилис характеризуется разнообразными проявлениями (характерно появление гумм)
Формы нейросифилиса
Развитие нейросифилиса возможно на любой стадии сифилиса, кроме первичного. Проявления нейросифилиса различны в зависимости от времени, прошедшего с момента заражения. Возможны проявления раннего (обычно в первые 5 лет заражения) и позднего нейросифилиса (клинические проявления развиваются через 10-17 лет после заражения).
Ранний нейросифилис
При раннем нейросифилисе процесс локализуется преимущественно в сосудах и оболочках головного и спинного мозга. К проявлениям раннего нейросифилиса относятся: ранняя менинговаскулярная форма (церебральные и спинальные проявления), симптомный и асимптомный менингит, миелит, васкулиты.
Сифилитические менингиты. Выделяют три формы сифилитических менингитов: бессимптомные менингиты, острые и хронические. Бессимптомный сифилитический менингит возникает у больных в начале вторичного периода сифилиса, зависит от первичного проникновения бледной трепонемы в нервную систему. Попадание трепонем в мозговые оболочки приводит к развитию воспалительной периваскулярной лимфоцитарной инфильтрации и разрастанию фиброзной ткани в оболочках. Больные жалуются на головную боль, раздражительность. Объективные признаки поражения нервной системы у большинства больных отсутствуют. Диагноз возможен только при исследовании спинномозговой жидкости, в которой обнаруживается лимфоцитарный плеоцитоз (десятки, реже сотни клеток), небольшое увеличение количества белка, положительная реакция Вассермана. Острый сифилитический менингит — также проявление вторичного сифилиса. Внедрение бледной трепонемы в этих случаях приводит к развитию экссудативно-пролиферативного процесса главным образом на основании мозга по ходу сосудов и периневральных пространств черепномозговых нервов. Заболевание развивается остро. Температура поднимается до 38-39. Наблюдается выраженный менингеальный синдром. Возможно появление очаговых воспалительных изменений. Хронические сифилитические менингиты-наиболее частое проявление вторичного сифилиса, обусловленное развитием хронического воспалительного процесса в мягких (лептоменингиты) и твердых (пахименингиты) оболочках головного и спинного мозга. Воспалительный процесс, как и при острых сифилитических менингитах, локализуется в оболочках на основании мозга, по ходу сосудов проникает в вещество головного и спинного мозга (менинго-энцефалит, менингомиелит). Характерным признаком хронического сифилитического менингита является поражение черепномозговых нервов, чаще всего глазодвигательных (паралич наружных и внутренних мышц глаза, косоглазие, птоз, диплопия, синдром Аргайль-Робертсона), зрительного (неврит и застой), обонятельного, тройничного и вестибулярного нервов. Течение хроническое или подострое с ремиссиями и обострениями.
Сифилитический васкулит обнаруживается более часто в течение первых лет после начала заболевания. Средние и крупные артерии основания мозга утолщены, адвентициальные и мышечные оболочки их инфильтрированы лимфоцитами, происходят разрастание внутренней оболочки, образование очагов грануляционной ткани и постепенное закрытие просвета (губнеровский эндартерит). В стенках сосудов обнаруживаются рассеянные милиарные гуммы. Развиваются головные боли, раздражительность, повторные нарушения мозгового кровообращения по типу геморрагии (в веществе мозга или субарахноидально) или размягчения. Характерными признаками нарушения мозгового кровообращения на почве васкулита являются их повторность, многоочаговость и тенденция к быстрому восстановлению даже без специфического лечения.
Неврологическая картина обусловливается локализацией очага поражения. В сосудах спинного мозга процесс локализуется чаще в области конечных ветвей передней спинальной артерии. В спинно-мозговой жидкости обнаруживаются (только в ранней стадии заболевания) небольшой (6-20 клеток в 1 мм) лимфоцитоз, увеличение белка (0, 6-1%). Реакция Вассермана при этой форме нейросифилиса в крови и спинномозговой жидкости бывает резко положительной.
Поздний нейросифилис
При позднем нейросифилисе поражается главным образом нервная ткань на различных ее уровнях. К паренхиматозным, поздним формам относятся: спинная сухотка (tabes dorsalis), прогрессивный паралич, гуммы головного и спинного мозга, миатрофический спинальный сифилис, спастический паралич Эрба.
Возможны также поздний сифилитический менингит, поздние васкулярные формы.
Спинная сухотка (tabes dorsalis). Инкубационный период составляет от 5 до 50 лет, в среднем 20 лет. В основе спинной сухотки лежат воспалительная инфильтрация и дегенерация задних корешков в зоне их вхождения в спинной мозг и задних канатиков спинного мозга. Характерными симптомами являются стреляющие корешковые боли (вплоть до табетических болевых кризов), нарушения глубокой чувствительности с выпадением глубоких рефлексов и сенситивной атексией, нейрогенные расстройства, импотенция. Выяется синдром Аргайла Робертсона, нередки нейрогенные артропатии (сустав Шарко), трофические язвы на нижних конечностях. Все эти симптомы могут оставаться и после антибактериальной терапии.
Прогрессивный паралич — позднее проявление инфекции, обычно развивается спустя 10-20 лет после инфицирования. Он представляет собой энцефалитическую форму нейросифилиса, связанную с непосредственным проникновением трепонем из периваскулярных пространств в клетки мозга, и проявляется медленно нарастающими нарушениями когнитивных функций с изменениями личности вплоть до развития деменции. Нередко встречаются маниакальные и депрессивные состояния, бредовые идеи, галлюцинации. Болезнь неуклонно прогрессирует, приводя к летальному исходу в течение нескольких месяцев или лет. Признаки прогрессивного паралича и спинной сухотки могут сочетаться, в таких случаях диагностируют табопаралич.
Сифилитическая гумма может локализоваться в области базальных ликворных цистерн и приводить к сдавлению черепных нервов на основании головного мозга. Клиническая картина напоминает признаки объемного поражения мозга с прогрессирующей внутричерепной гипертензией. Иногда гумма локализуется в спинном мозге, вызывая нарастающий нижний парапарез, парагипестезию, нарушения функции тазовых органов.
Спастический паралич Эрба характеризуется постепенно прогрессирующим парезом нижних конечностей с повышением мышечного тонуса, сухожильных рефлексов, клонусами стоп, патологическими рефлексами, но без существенных тазовых, чувствительных и трофических расстройств. Спастические явления преобладают над паретическими. Верхние конечности в процесс обычно не вовлекаются.
Менинговаскулярный нейросифилис. Менинговаскулярная форма нейросифилиса развивается при поражении мелких сосудов за счет развития эндоваскулита с периваскулярным воспалением. В сосуде развивается пролиферация интимы, истончение медии, воспалительные изменения адвентиции с инфильтрацией лимфоцитами и плазмоцитами. Постепенное сужение просвета предрасполагает к развитию тромбоза и закупорки сосуда. Манифестирует менинговаскулярная форма в среднем через 5-7 лет после заражения и проявляет себя как ишемический инсульт у пациентов молодого возраста.
Лечение
Наиболее эффективно внутривенное введение высоких доз пенициллина (2-4 млн ЕД 6 раз в сутки) в течение 10-14 дней. При аллергии к пенициллинам применяют цефтриаксон (роцефин) по 2 г в сутки в/в или в/м в течение 10-14 дней, Так же возможно использование эритромицина, тетрациклин. На ряду с антибактериальной терапией проводится посиндромная терапия.