Язва желудка, ее виды и стадии
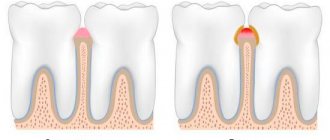
Язвенная болезнь желудка (далее — ЯБЖ) — заболевание, при котором возникает дефект слизистой и может затрагиваться подслизистый слой. Это хроническая болезнь, протекающая волнообразно, с периодами обострения и ремиссии.
Язва может локализоваться в разных отделах желудка:
- субкардиальном и кардиальном — в верхней части;
- антральном — в нижнем отделе;
- в теле — в срединной части;
- в пилорическом канале — у перехода в двенадцатиперстную кишку.
По размерам язва бывает:
- малой — в диаметре до 5 мм;
- средней — в диаметре 6-19 мм;
- большой — в диаметре 20-30 мм;
- гигантской — в диаметре более 30 мм.
Также различают язву, ассоциированную с бактерией Helicobacter pylori (далее — НР) и не ассоциированную с ней.
Заболевание проходит в несколько стадий:
- обострения — возникновение дефекта на слизистой оболочке;
- рубцевания — образование соединительной ткани на месте язвы;
- ремиссии — заживление дефекта.
Отдельно выделяют стадию рубцово-язвенной деформации органа.
Осложнения язвенной болезни
Иногда при язвенной болезни развиваются угрожающие жизни осложнения: пенетрация, перфорация (прободение), кровотечение и сужение (стеноз) пилородуоденального отдела желудка.
Язвы часто осложняются кровотечением, даже если они не вызывали болей. Симптомами язвенного кровотечения могут быть рвота ярко-красной кровью или красно-коричневой массой частично переваренной крови, которая напоминает кофейную гущу, и появление черного дегтеобразного кала. При очень интенсивном кровотечении в стуле может появляться алая кровь. Кровотечение может сопровождаться слабостью, головокружением, потерей сознания. Пациента необходимо срочно госпитализировать.
Язвы двенадцатиперстной кишки и желудка могут повреждать стенку этих органов насквозь, образуя отверстие, ведущее в брюшную полость. Возникает боль — внезапная, интенсивная и постоянная. Она быстро распространяется по всему животу. Иногда человек чувствует боль, которая усиливается при глубоком дыхании. Симптомы менее интенсивны в пожилом возрасте, а также у людей, принимающих кортикостероиды или у очень тяжело больных. Повышение температуры тела указывает на развитие инфекции в брюшной полости. При не оказании медицинской помощи развивается шок (резкое падение артериального давления). При перфорации (прободении) язвы требуется операция.
Язва может разрушить всю мышечную стенку желудка или двенадцатиперстной кишки и проникнуть в смежный орган, например печень или поджелудочную железу. Это осложнение называется — пенетрация язвы.
Отек воспаленных тканей вокруг язвы или рубец после предыдущих обострений болезни могут сузить выход из желудка (пилородуоденальный отдел) или просвет двенадцатиперстной кишки. При таком виде непроходимости часто возникает неоднократная рвота, выделяются большие объемы пищи, съеденной за многие часы до этого. Отмечается чувство переполнения желудка после еды, вздутие живота и отсутствие аппетита — наиболее частые симптомы нарушения проходимости. Со временем частая рвота ведет к потере веса, обезвоживанию и нарушению равновесия минеральных веществ в организме. Лечение язвы в большинстве случаев уменьшает непроходимость, но тяжелые нарушения проходимости могут потребовать эндоскопического или хирургического вмешательства.
Лечение язвенной болезни желудка и двенадцатиперстной кишки должно проходить только под контролем лечащего врача. Дело в том, что самостоятельный приём различных антацидов и других средств, снижающих кислотность желудочного сока, может облегчить симптомы заболевания, но данное улучшение состояния будет лишь кратковременным. Только адекватное лечение, назначенное врачом-гастроэнтерологом, может привести к полному заживлению язв.
Основные причины возникновения
Причиной возникновения дефекта на слизистой желудка считается нарушение равновесия между агрессивным секретом желудка и защитными качествами слизистой оболочки. Для переваривания пищи в желудке выделяется пепсин и соляная кислота. Чтобы они не разрушали желудок, на его поверхности образуется слизь, защищающая орган. Если кислоты вырабатывается больше, а слизи меньше, может образоваться язва. Фоном для такой патологии может быть снижение моторики желудка, нарушение регенеративных — восстановительных свойств слизистой оболочки на фоне некоторых заболеваний.
К основной этиологической причине образования язвы относят поражение слизистой НР. Эта бактерия успешно выживает в кислой среде и вырабатывает энзим (фермент), вызывающий воспалительную реакцию с последующим образованием дефекта. Helicobacter pylori выявляют у 82% пациентов, страдающих язвой желудка.
Еще одной причиной может стать бесконтрольный прием противовоспалительных нестероидных препаратов, например, аспирина.
Провоцирующими факторами могут стать:
- курение и злоупотребление алкоголем;
- постоянное употребление острой пищи;
- стрессовые ситуации;
- наследственная предрасположенность;
- еда всухомятку;
- нарушение режима питания.
Язва желудка часто развивается на фоне некоторых заболеваний, таких как атрофический гастрит, гормональные патологии.
Причины возникновения язвенной болезни
Одной из основных причин развития язвенной болезни на данный момент считают инфекцию, вызываемую микроорганизмом Helicobacter pylori (H.pylori) . Однако следует отметить, что H.pylori инфекцией инфицировано приблизительно более половины населения земного шара и у многих людей данная инфекция протекает бессимптомно, у части инфицированных развивается хронический гастрит, атрофический гастрит, рак желудка. Воздействие Helicobacter pylori на слизистую оболочку желудка может зависеть от состояния иммунной системы макроорганизма, развитие язвенной болезни зависит от наличия сопутствующих факторов.
Факторы, способствующие развитию язвенной болезни (факторы риска)
- Нервно-психический фактор (стрессы).
- Курение (также курение ухудшает заживление язв и повышает вероятность их повторного развития — рецидивов, степень риска при курении табака зависит от количества выкуриваемых в день сигарет).
- Наследственность.
- Нарушение режима и характера питания.
- Злоупотребление алкоголем.
Для возникновения язвенной болезни, как правило, необходимо не изолированное действие одного из перечисленных факторов, а их комбинация. С современной точки зрения развитие язвенной болезни представляется как результат нарушения равновесия между факторами «агрессии» и факторами «защиты» слизистой оболочки желудка и двенадцатиперстной кишки. Факторы агрессии (кислота, желудочно-дуоденальная дискинезия, Helicobacter pylori и др.) преобладают над защитными (мукопротеины и бикарбонаты слизи, механизмы регуляции выработки желудочного сока и др.).
Эндоскопические стадии язвенной болезни
- открытая язва,
- рубцующаяся язва,
- стадии красного рубца, белого рубца.
Размеры язвы
- небольшая (менее 0,5 см);
- средняя (0,5–1 см);
- крупная (1,1–3 см);
- гигантская (более 3 см).
Симптомы заболевания
ЯБЖ чаще проявляет себя обычно весной и осенью, в период обострения заболевания. Первый признак заболевания — боль, возникающая сразу после приема пищи. Это связано с тем, что выделяющийся во время еды пепсин и соляная кислота агрессивно воздействуют на незащищенный слизью дефект. Причем проявления болевой симптоматики нарастают в течение часа после приема пищи. Боль локализуется в области эпигастрия, в области сердца, может иррадиировать — отдавать под лопатку, как при инфаркте. На высоте болевого синдрома часто возникает тошнота, которая может закончиться рвотой, приносящей облегчение.
Другие диспептические проявления и признаки болезни: изжога, снижение аппетита, запоры. На проблемы с желудком может указывать обложенный язык. На этом фоне больной быстро теряет вес.
Клиническая картина язвенной болезни
Наиболее постоянным и важным симптомом язвенной болезни является боль. Боли при язвенной болезни имеют четко выраженную ритмичность (время возникновения и связь с приемом пищи), и сезонность обострений.
По времени возникновения и связи их с приемом пищи различают боли ранние и поздние, ночные и «голодные». Ранние боли возникают спустя 0,5–1 ч после приема пищи, длятся 1,5–2 ч и уменьшаются по мере эвакуации желудочного содержимого. Такие боли более характерны для язвенной болезни желудка в верхнем его отделе.
Поздние боли появляются через 1,5–2 ч после приема пищи, ночные — ночью, а «голодные» — через несколько часов после еды и прекращаются после приема пищи. Поздние, ночные и «голодные» боли более характерны для локализации язвы в антральном отделе желудка или язвенной болезни двенадцатиперстной кишки.
Характер и интенсивность болей могут различаться (тупые, ноющие, жгучие, режущие, схваткообразные). Локализация болей при язвенной болезни различна и зависит от расположения язвы: при язве на малой кривизне желудка боли чаще возникают в подложечной области, при дуоденальных язвах — в подложечной области справа от срединной линии. При язвах кардиального отдела желудка боль может быть за грудиной или в области сердца, в этом случае важно дифференцировать язвенную болезнь со стенокардией или инфарктом миокарда. Боль часто происходит после приема антацидов, молока, пищи и даже после рвоты.
Кроме болевого синдрома в типичную клиническую картину язвенной болезни входят различные диспептические симптомы.
Изжога — один из ранних и частых симптомов, характерных для язвенной болезни. Изжога может возникать в те же сроки после приема пищи, что и боли. Она нередко предшествует появлению боли, а в последующем часто сочетается с болевым синдромом. Эти два симптома имеют тесную взаимосвязь, и некоторые больные с трудом их различают. В более поздние сроки заболевания изжога может исчезнуть. Но иногда она может быть единственным субъективным проявлением язвенной болезни.
Отрыжка — довольно частый, но не специфический симптом язвенной болезни. Наиболее характерна отрыжка кислым. Появление отрыжки связано с нарушением эвакуации содержимого желудка вследствие длительного спазма и выраженного воспалительного отека привратника или луковицы двенадцатиперстной кишки. Следует также помнить, что отрыжка характерна при диафрагмальной грыже.
Тошнота и рвота — это диспептические симптомы, характерные для обострения язвенной болезни. Тошнота часто сочетается с рвотой, хотя рвота может возникать и без предшествующей тошноты.
Рвота у больных язвенной болезнью часто отличается некоторыми специфическими особенностями: во-первых, она возникает на высоте болей, являясь как бы кульминацией боли; во-вторых, она приносит значительное облегчение. Рвотные массы, как правило, имеют кислую реакцию с примесью недавно съеденной пищи. Рвота может наблюдаться и натощак.
Аппетит при язвенной болезни обычно сохранен или даже повышен (так называемое болезненное чувство голода). Снижение аппетита возможно при выраженном болезненном синдроме, может возникать страх перед приемом пищи из-за возможности возникновения или усиления боли. Снижение аппетита и страх перед едой могут привести к значительному похудению больного.
Запоры наблюдаются у половины больных язвенной болезнью, особенно в период обострения. Запоры при язвенной болезни обусловлены рядом причин: спастическим сокращением толстой кишки, щадящей диетой, бедной грубоволокнистой клетчаткой и отсутствием вследствие этого стимуляции кишечника, ограничением физической активности, применением антацидов (альмагель и др.).
Симптомы зависят от расположения язвы и возраста пациента. В некоторых случаях боли могут отсутствовать (безболевые язвы). В этих случаях язвы обнаруживают, когда развиваются осложнения (язвенное кровотечение, перфорация язвы — прорыв стенки язвы в брюшную полость, пенетрация язвы). Только около половины людей с дуоденальными язвами (язвы двенадцатиперстной кишки) имеют типичные симптомы. У детей, пожилых людей, пациентов, принимающих некоторые лекарства, симптомы могут быть нетипичными или вообще отсутствовать.
Лечение заболевания
Язвенная болезнь желудка хорошо лечится консервативными методами, которые включают фармакотерапию и физиотерапевтические процедуры. В экстренных и в некоторых других случаях показано оперативное вмешательство.
Медикаментозное лечение
В лечение язвы желудка используется комплексная фармакотерапия, включающая лекарственные средства, направленные на первопричину возникновения патологии, снимающие раздражение слизистой оболочки и создающие защитный барьер для желудочного сока и снимающие болевые ощущения. В основную группу лекарственных препаратов входят:
- Ингибиторы протонного насоса — препараты пролонгированного действия, снижают секреторную активность желудка.
- Антацидные средства — обволакивают слизистую оболочку, защищая ее от агрессивного воздействия желудочного сока, и снижают его кислотность.
- Антибактериальные препараты — направлены на эрадикацию (уничтожение) Helicobacter pylori. Лучший эффект достигается, когда антибиотики комбинируют. При ЯБЖ назначают макролиды, противопротозойные препараты, антибиотики пенициллинового и тетрациклинового ряда.
- Препараты висмута — снимают воспаление и образуют нерастворимый коллоид, создающий защитную пленку при соединении с белком.
- Витамин В5 (Пантотенат) — нормализует выработку соляной кислоты, стимулирует регенерацию слизистой оболочки.
- Метилметионинсульфония хлорид, который еще называют витамином U — воздействует как цитопротектор, способствующий снижению желудочной секреции и заживлению язвы желудка.
Лечение может быть дополнено и другими препаратами, направленными на устранение причин, вызвавших язвенную патологию.
Физиотерапия
Физиопроцедуры помогают заживлению язвы и могут быть использованы в комплексной терапии. На механизмы саморегуляции и адаптации благотворно воздействуют:
- лазеропунктура — воздействие на биоактивные точки лазерным лучом;
- КВЧ-терапия — влияние электромагнитных волн миллиметрового диапазона;
- магнитотерапия — воздействие низкочастотных магнитных полей.
УЗ-терапию используют для улучшения моторики желудка в случае его атонии. Эта процедура также улучшает кровоснабжение органа, снижает количество бактерий и снимает воспаление.
Хирургическое лечение
Экстренная операция выполняется в случае массивного кровотечения и прободной язвы желудка. Хирургическое вмешательство показано также при осложненной форме ЯБЖ в случае незаживающей язвы, также при малигнизации, когда патология приобретает злокачественный характер. В некоторых случаях используются щадящие способы: лапароскопия или эндоскопия.
специалисту
Наши врачи ответят на любые интересующие вас вопросы
Тумасова Анна Валерьевна Врач гастроэнтеролог
Диагностика язвенной болезни
Врач может заподозрить наличие язв в желудке или двенадцатиперстной кишке при наличии характерных жалоб пациента. После осмотра и расспроса больного врач назначит ряд исследований для подтверждения или исключения диагноза язвенной болезни.
Эндоскопическое исследование желудка и двенадцатиперстной кишки — ФЭГДС (фиброэзофагогастродуоденоскопия). При данном исследовании врач вводит тонкий, гибкий инструмент (оптоволоконную трубку — эндоскоп) с источником света и микрокамерой на конце в пищевод и далее в желудок и двенадцатиперстную кишку (12пк) пациента.
Исследование проводят с целью осмотра внутренней поверхности органов желудочно-кишечного тракта (для обнаружения язв и определения их локализации, а также для исключения осложнений: кровотечение, перфорация, пенетрация, стеноз), в ходе исследования врач может взять образцы ткани (биоптаты) из желудка.
Полученные биоптаты исследуют в лабораторных условиях для исключения злокачественного заболевания (при язвенной болезни желудка), обнаружения Helciobacter pylori, уточнения вида гастрита. С помощью эндоскопа часто можно также остановить кровотечение из язвы (прижигание язвенного дефекта).
Рентгенологическое исследование. Обзорный снимок органов брюшной полости производят при подозрении на наличие перфорации язвы (прободение стенки желудка или двенадцатиперстной кишки), при этом в брюшной полости определяется скопление свободного газа (воздуха), поступающего из желудочно-кишечного тракта.
При подозрении на опухоль, стеноз привратника или 12 пк проводят рентгенографическое исследование желудка и двенадцатиперстной кишки после приёма бариевой взвеси.
Исследования для выявления H.pylori инфекции. На настоящий момент существует множество методов диагностики H.pylori инфекции, в том числе уреазный дыхательный тест, определение антител в крови, ПЦР диагностика на наличие H.pylori в кале, биопсия слизистой желудка на наличие H.pylori.
Исследование крови. Общий анализ крови не позволяет обнаружить язву, но может выявить анемию, являющуюся следствием язвенного кровотечения, или повышенное количество лейкоцитов, как признак осложнений.
Питание и вредные привычки при язве желудка
Диета при ЯБЖ — обязательная часть лечения. В острый период питание должно быть максимально щадящим, бережно воздействующим на слизистую оболочку и не стимулирующим секреторную активность желудка. В первые два дня предпочтение отдается слизистым супам на рисовом отваре без овощей и мяса, киселю или теплому чаю с сахаром и сухариками. В последующие 6 дней в лечебном питании используется стол №1.
Разрешенные продукты
Общие правила питания:
- в рацион включать легкоусвояемую пищу;
- еда должна быть теплой,
- нельзя употреблять холодные и горячие блюда;
- есть нужно медленно, маленькими порциями
- продукты нужно измельчать и перетирать;
- допускается запекание, варка, тушение;
- исключаются жареные продукты и специи;
- перерыв в приеме пищи не должен быть больше 3 часов;
- пищу необходимо тщательно пережевывать.
При язве желудка разрешены следующие продукты и блюда:
- Слизистые супы: с добавлением рисовой, манной, овсяной крупы, можно добавлять сливки или сливочное масло;
- Слизистые каши: на воде или молоке из той же крупы, можно добавить сливки;
- Рыба и мясо: нежирная говядина, телятина, индейка, кролик, курица. Для приготовления мясо необходимо отварить, пропустить через мясорубку, добавить сливочного масла, запечь в виде пюре суфле, можно готовить паровые котлеты, биточки, тефтели;
- Яйца: всмятку, можно паровой омлет;
- Ягоды и фрукты: запеченные несладкие фрукты, компоты из сухофруктов;
- Молочные продукты: молоко, суфле из протертого творога, приготовленное на пару, сливки.
- Напитки: некрепкий чай с добавлением сливок или молока, отвар шиповника, кисель молочный или фруктово-ягодный.
В блюда можно добавлять рафинированное растительное масло или несоленое сливочное.
Запрещенные продукты
В период обострения исключаются продукты, которые раздражают слизистую желудка и повышающие выработку желудочного сока: жирное мясо, сдоба, пресервы, консервированные и копченые продукты, кондитерские изделия с кремом, блюда с уксусом и специями, чеснок.
Не включают в рацион овощи с грубой клетчаткой, а также редис, редька, дайкон, капуста, помидоры, репа, грибы.
Необходимо отказаться от продуктов, вызывающих бродильные процессы: бобовые, сладкие фрукты и соки, газированные напитки.
На период лечения категорически нельзя курить и употреблять алкоголь.
Профилактика язвенной болезни
Язвы желудка можно избежать, если следовать некоторым правилам. В первую очередь — отказаться от вредных привычек, так как этиловый спирт и табак снижают защитные свойства слизистой оболочки и раздражают ее.
Режим питания не менее важен в профилактике: есть нужно в определенное время, интервал между приемами не должен превышать 4 часов. Нельзя есть всухомятку, так как сухая грубая пища травмирует стенки желудка.
Для тех, кто работает по ночам, рекомендуется сменить место работы, чтобы трудиться только в дневное время. Необходимо избегать стрессов, лечить воспаление желудка, гормональные заболевания, посещайте гастроэнтеролога не реже раза в полгода.