- Что такое верхнечелюстной синусит?
- Симптомы
- Осложнения
- Типы и виды верхнечелюстного синусита
- Как проводится диагностика верхнечелюстного синусита
- Лечение
- Этиотропная терапия
- Пункция
- «ЯМиК»-катетеризация
- Лечение симптомов верхнечелюстного синусита
- Хирургическое вмешательство
- Лечение дома
- Профилактика
Верхнечелюстной синусит (от лат. «пазуха» и «воспаление») — это воспаление слизистой оболочки соответствующих пазух носа. Причины этого заболевания различны: аллергия, ринит, больные зубы, воспаление тканей вокруг зубов, травмы. Лечение включает в себя консервативные процедуры, домашние средства и хирургическое вмешательство.
Что такое верхнечелюстной синусит?
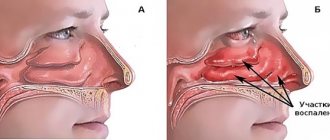
У человека есть несколько видов пазух: лобные, клиновидные, верхнечелюстные и ячейки решетчатого лабиринта. В каждом из этих видов может произойти воспаление слизистой оболочки. Тогда начнется синусит. Верхнечелюстной синусит иначе называется гайморит и представляет собой воспаление придаточных пазух носа.
Впервые верхнечелюстные пазухи проиллюстрировал Леонардо да Винчи, а уже саму болезнь открыл Натаниэль Гаймор — британский хирург и анатом (он же подробно описал верхнечелюстные пазухи в своем трактате 1651 года). В то время гайморит лечили домашними методами и прогреванием.
Клиническая картина
В основном в период обострения пациенты жалуются на затруднения при дыхании носом и выделения из носовой полости, которые могут быть слизистыми, слизисто-гнойными или гнойными.
Гнойная форма заболевания сопровождается жалобами на неприятные ощущения в области клыковой ямки и корня носа со стороны воспаленной верхнечелюстной пазухи. В некоторых случаях боль может отдавать в надбровную или височную область. Головная боль в период обострения чаще всего носит разлитой характер, напоминая невралгию тройничного нерва. Нередко отмечается гипосмия или аносмия (снижение или потеря обоняния). Довольно редко бывают случаи закрытия носослезного канала, и тогда наблюдается слезотечение из глаза.
Встречается гиперпластический двусторонний верхнечелюстной синусит. В период обострения наряду со всеми признаками этого заболевания отмечается общая слабость, недомогание, высокая (фебрильная) температура (38-390С).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Типы и виды верхнечелюстного синусита
В зависимости от этиологии (причины возникновения) болезни различают риногенные, одонтогенные, травматические и аллергические верхнечелюстные синуситы.
Риногенный гайморит возникает на фоне течения ринита (когда воспаляется слизистая оболочка носа). Слизистая оболочка — главное препятствие на пути инфекций. При попадании на нее бактерий развивается насморк или ринит. Основания возникновения ринита различны: вирусы, гипертермия, аллергии
, снижение защитных свойств организма, проникновение синтетических средств, влияние сухого воздуха, слишком продолжительное применение лекарств с сосудорасширяющим или сосудосуживающим действием.
Характеризуется ринит заложенностью, течением из носа, нарушением кровообращения в полости носа, развитием застойных кровяных явлений. Всего существует 4 вида ринита: аллергический
, хронический, острый, вазомоторный.
Одонтогенный синусит возникает вследствие воспаления слизистой верхнечелюстной пазухи из-за инфекции от нездорового зуба, тканей вокруг него, образовавшегося сообщения между пазухой и полостью рта после удаления зуба. Симптомами этого заболевания могут быть апатия, потеря аппетита, головная боль, ломота в висках, выделения из носа или уха, кашель, насморк и другие. В зависимости от протекания болезни выбирают разные способы лечения: антибактериальную терапию и промывание гайморовых пазух, откачивание гноя или операцию.
Травма гайморовой пазухи или челюсти также может привести к возникновению синусита.
Причиной аллергического гайморита служит гиперчувствительность организма к одному из раздражителей. Начинается заболевание в полости носа, а затем распространяется на гайморовые пазухи. Что же обычно служит аллергеном? Это пыльца в период цветения, шерсть и экскременты домашних любимцев, пылевые клещи, лекарства, бытовая химия, духи, косметика, химикаты, грязный городской воздух.
По длительности недуга синуситы делят на:
- острый (меньше 3 месяцев);
- рецидивирующий острый (может повторяться до четырех раз в год);
- хронический (больше 3 месяцев);
- обострение хронического гайморита (добавление новых симптомов к уже существующим).
По степени тяжести симптомов синуситы бывают:
- легкие
- средней тяжести
- тяжелые.
Причины возникновения
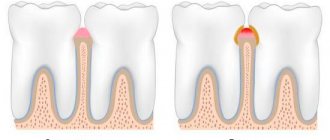
Ключевая причина для формирования кисты гайморовой пазухи – стоматологическое заболевание. Особенно, когда лечение не проводилось или выполнено некачественно. Патология развивается на фоне запущенного кариеса, периодонтита и пульпита на жевательных единицах. Обусловлено это анатомическими особенностями. Премоляры и моляры расположены ближе всего к придаточным пазухам носа и отделены от них тонкой перегородкой.
Еще недавно зубы с кистами подвергали экстракции. Сегодня стоматологи предпочитают проводить органосохраняющие операции. Все этапы работы выполняется под контролем при помощи дентального микроскопа.
Стоматолог-эндодонт удаляет кисту, проводит стерилизацию и пломбирование каналов.
Спровоцировать образование опухоли способно искривление носовой перегородки, аномалии челюсти, хроническая закупорка протоков носовых желез, вследствие ринита или синусита.
Диагностика заболевания
Новообразование размерами до 15 мм диагностируется только при проведении КТ. Заподозрить наличие патологии способен стоматолог на профилактическом осмотре ротовой полости пациента по имеющимся жалобам.
Клинические симптомы
При разрастании кисты у пациента появляются настораживающие симптомы, схожие с проявлениями острого гайморита. К ним относятся:
- острая головная боль;
- хроническая заложенность носа;
- прозрачные или желтые выделения из носа;
- ощущение тяжести и распирания в зоне под глазами;
- наличие вязкого слизистого комка в горле после пробуждения.
Клинические симптомы становятся ярко-выраженными по мере перекрывания просвета в носовой полости. При наличии сопутствующих стоматологических проблем возникает боль в зубе, отек десны.
Потенциальные осложнения
При отсутствии лечения инфекция распространяется на рядом расположенные зубы верхней челюсти. Есть риск деформации костей или перелома челюсти, развитию абсцесса, флегмоны и других гнойных осложнений.
Киста сопровождается синуситом и хроническим гайморитом. Разрастание новообразования опасно нарушением зрения. Образование гнойной кисты способно привести к развитию менингита или энцефалита.
Комплексное лечение
При лечении патологии стоматологи используют медикаментозные и хирургические методики. Выполняется удаление новообразования в ходе хирургического вмешательства. Дальнейшая медикаментозная терапия призвана устранить симптомы воспалительного процесса и предотвратить осложнения.
Лечение в условиях стоматологии
Большинство пациентов обращается в стоматологию, когда размеры кисты превышают 1 см. Хирург-стоматолог удаляет мешок с гноем путем цистэктомии или цистотомии. Выбор методики осуществляется исходя из размеров кисты и клинических показаний.
Перед стоматологом поставлен ряд задач:
- удалить источник воспаления в ротовой полости и купировать воспалительный процесс;
- обеспечить дренаж для оттока гноя;
- при возможности сохранить больной зуб;
- заполнить образовавшуюся полость костным материалом;
- закрыть свищ между ротовой полостью и синусом.
Стационарное лечение в лор-отделении
Если появление кисты обусловлено лор-патологиями следует обратиться на консультацию к отоларингологу. Опухоли удаляются путем проведения хирургической операции, лазером или при помощи щадящей эндоскопической методики. В ходе эндоскопии врач получает доступ к зоне поражения через носовые ходы или отверстие в лицевой стенке верхнечелюстной пазухи. Выполняется контроль манипуляций на экране монитора.
Как проводится диагностика верхнечелюстного синусита
Во время диагностики заболевания необходимо собрать ряд показаний: узнать о жалобах, записать симптомы, проанализировать анамнез пациента и провести обследование (компьютерная томография, рентген).
Возможные симптомы: головная, височная боль, носовые и ушные выделения, накопление слизи на задней стороне глотки, интоксикация (в тяжелых случаях).
Анамнез должен содержать сведения о перенесенных заболеваниях, травмах, переохлаждениях и т.д.
Осмотр, как правило, заключается в пальпации и перкуссии в области околоносовых пазух, а также включает фарингоскопию и риноскопию.
Острый гайморит. Симптомы. Лечение. Профилактика.
- Главная
- Пациентам
- Статьи
- Острый гайморит. Симптомы. Лечение. Профилактика.
»
»
»
Некоторые кости черепа человека представляют собой полые образования, то есть внутри имеют пазухи (гайморовые (верхнечелюстные), решетчатые, лобные (фронтальные), основную (сфеноидальная)). Воспаление слизистой оболочки одной или нескольких этих пазух носа называется общим термином — синусит (от лат. sinus — пазуха).
Самой большой пазухой является гайморова (верхнечелюстная).
Попадание в пазуху бактерии, вируса или аллергена провоцирует развитие отека, просвет пазухи уменьшается, образуется избыточное количество слизи, которая нарушает движение воздушного потока. В полости начинают размножаться бактерии, продуцирующие гной.
Гайморит – это воспаление гайморовой (верхнечелюстной) пазухи.
Симптомы:
• Повышенная температура тела, озноб.
• Общее недомогание. • Насморк (выделения из носа обычно сначала слизистые, а на 5-7 день — гнойного характера). • Заложенность носа. • Чихание. • Боль в области гайморовых пазух (подглазнично-щечной области), отдающая в зубы, лоб, корень носа. • Боли усиливаются при наклоне головы вперед, чихании или кашле. • Гнусавость. • Снижение обоняния.
Формы
По типу воспаления выделяют: • острый катаральный гайморит (вирусный) обычно не отличается от насморка и проявляется заложенностью, выделениями из носа, иногда отмечается небольшая тяжесть в щечно-подглазничной области. Острый катаральный гайморит может закончиться выздоровлением или перейти во вторую стадию, то есть стадию острого гнойного гайморита; • острый гнойный гайморит (бактериальный) характеризуется скоплением гноя в гайморовых (верхнечелюстных) пазухах. Лицевая боль становится более интенсивной, присоединяется головная боль, общее состояние больного значительно ухудшается.
При любой из форм гайморит может быть: • односторонним (воспаление пазухи с одной стороны); • двухсторонним (воспаление пазухи с обеих сторон).
Причины
Острый гайморит развивается: • как осложнение после острых респираторных инфекций; • при наличии очагов инфекции в области носоглотки (ринит (насморк), тонзиллит (воспаление небных миндалин)); • на фоне заболевания зубов верхней челюсти (одонтогенный гайморит); • в результате аллергии; • в результате травм и ранений верхней челюсти (травматический). Предрасполагающим фактором также является сезонный гиповитаминоз, то есть состояние сниженного тонуса организма на фоне недостатка витаминов (как правило, в осенне-зимний период).
Диагностика
• Анализ жалоб и анамнеза заболевания: заложенность носа, густые выделения из носа (возможно, зеленого цвета), головная или лицевая боль, усиливающиеся при наклоне головы вперед, гнусавость, повышение температуры тела, наличие предшествующего заболеванию насморка, простудных заболеваний, факт лечения у стоматолога и т.д. • Общий осмотр: наличие припухлостей в области щек, при надавливании в области гайморовых пазух отмечается дискомфорт — от повышенной чувствительности и легкой болезненности до резкой боли, отдающей в область глазницы и др. • Риноскопия — инструментальный осмотр носовой полости, в ходе которого могут быть обнаружены признаки развития воспалительного процесса (отечность и покраснение слизистой оболочки, гнойные выделения). • Эндоскопический осмотр носа позволяет обнаружить гной в среднем носовом ходе, что свидетельствует о наличии гнойного гайморита. • Рентгенологическая диагностика: на рентгеновском снимке гайморовых пазух в некоторых случаях виден уровень жидкости. • Диагностическая пункция гайморовой пазухи: специальной тонкой иглой под местным обезболиванием прокалывают стенку верхнечелюстной пазухи в носу. Затем с помощью шприца вытягивают содержимое пазухи. При получении гноя пазуху промывают и вводят в нее лекарственное вещество. • УЗИ околоносовых пазух иногда применяется как альтернатива рентгеновскому исследованию. • Орофарингоскопия (обследование ротовой полости) на выявление кариозных зубов, оценка состояния пломб и др. При необходимости показана консультация стоматолога.
Лечение
Медикаментозное лечение: • сосудосуживающие препараты в виде спреев или капель в полость носа (препараты данной группы снимают отек слизистой и способствуют выведению застоявшейся жидкости из гайморовых пазух). Средства применяются коротким курсом, продолжительностью 5-7 дней; • спреи в нос, содержащие антибиотики и стероидные гормоны (обладают противовоспалительным действием); • антигистаминные препараты, если заболевание развилось на фоне аллергических реакций; • муколитики – препараты, способствующие разжижению содержимого гайморовых пазух и, как следствие, улучшающие его выведение; • при гнойном гайморите возможно назначение антибиотиков (в виде таблеток или инъекций).
Немедикаментозное лечение. • Пункции (прокол) верхнечелюстных пазух. Метод позволяет быстро извлечь гнойное содержимое (что приводит к быстрому уменьшению головной и лицевой боли, улучшению общего состояния) и ввести непосредственно в пазуху лекарственные вещества. Проведение пункций гайморовых пазух во многих случаях позволяет обойтись без назначения антибиотиков. • Промывание носа солевыми, травяными и антисептическими растворами: Процедуру можно проводить самостоятельно в домашних условиях с помощью специальных устройств для носового душа, спреев или спринцовки; • Физиотерапию (лечение с помощью природных и искусственно создаваемых физических факторов) назначают только при хорошем оттоке содержимого из пазух. • Прием общеукрепляющих препаратов.
Хирургическое лечение проводится при наличии орбитальных (глазных) и внутричерепных осложнений. Лечение сводится к вскрытию гнойных полостей и их санации, то есть удалению гноя.
Осложнения и последствия
• Воспаление мягких тканей лица. • Распространение воспаления в дыхательные пути: воспаление бронхов (бронхит), легких (пневмония), а также ушей (отит). • Распространение воспалительного процесса в полость черепа с развитием менингита (воспаление мозговых оболочек), энцефалита (воспаление вещества головного мозга) или абсцесса мозга (образование гнойных полостей). • Гнойное воспаление костей черепа (осложнение, требующее хирургического вмешательства). • Воспаление глазного яблока и его оболочек, что может стать причиной потери зрения. • Воспаление тройничного нерва (крупного нерва в области лица), сопровождающееся сильной болью. • Сепсис — тяжелое осложнение, развивающееся при попадании возбудителя в кровеносное русло, с дальнейшим образованием вторичных очагов воспаления в жизненно важных органах. • Риск летального исхода.
Чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений!!!
Профилактика
• Своевременное и адекватное лечение насморка (ринита). • Лечение заболеваний носа, сопровождающихся затруднением носового дыхания (хронический ринит, искривление перегородки носа). • Своевременная санация (лечение) кариозных зубов. • Своевременное лечение аллергии. • Профилактика простудных заболеваний и укрепление иммунитета:
закаливание в осенне-зимний период; избегать переохлаждений; прием поливитаминных комплексов в осенне-зимний период; ношение защитных повязок в период массовой заболеваемости, например, гриппом; сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень и др.).
Информацию подготовил врач-оториноларинголог высшей категории, доктор медицинских наук И. В. Райцелис
Источники: «Оториноларингология», руководство для врачей В. Т. Пальчун, А. И. Крюков, г. Москва «Медицина», 2001 г. «Оториноларингология: национальное руководство» под редакцией В. Т. Пальчуна, ГЭОТАР-Медиа, 2008 г.
Лечение
Этиотропная терапия
Быстрых результатов в терапии помогает добиться назначение средств против бактерий (главных возбудителей острого синусита):
- β-лактамы: амоксициллин, клавуланат, цефаклор, цефуроксима аксетил, сульбактам;
- фторхинолоны: левофлоксацин, гатифлоксацин, моксифлоксацин;
- макролиды: азитромицин, кларитромицин.
Пункция
Данный способ применяют, если не удалось вылечить болезнь медикаментозно. Является самым известным способом для удаления гноя из верхнечелюстных пазух. Довольно болезненный, в отличие от других процедур.
«ЯМиК»-катетеризация
Довольно результативное средство в борьбе с верхнечелюстным синуситом, не вызывает осложнений. Достаточно болезненная процедура, как и пункция, больные не всегда хорошо могут ее переносить.
Важно: выполнение операции нецелесообразно при изолированном поражении одной околоносовой пазухи, так как можно занести инфекцию в здоровые околоносовые пазухи.
Что происходит в пазухе?
К хроническому синуситу предрасполагают:
- неадекватное лечение острого воспаления, с самолечением и несоблюдением врачебных рекомендаций;
- наличие анатомических особенностей, затрудняющих дренирование верхнечелюстной пазухи — искривление носовой перегородки, деформации носовых раковин и наличие новообразований, нарушающих вентиляцию и дренаж гайморовой пазухи;
- наличие сопутствующей патологии ЛОР-органов, таких как аллергический ринит, поллиноз.
Переход воспаления в хроническую фазу характеризуется структурными изменениями слизистой оболочки. Сохраняется отечность с серозно-слизистыми выделениями, свойственная острому синуситу. В результате в пораженной пазухе возникает комплекс нарушений продуктивно-экссудативного характера, которые поддерживают инфекционное воспаление и обычно не способны разрешиться самостоятельно.
Со временем в процесс вовлекаются глубоко лежащие ткани и соседние анатомические структуры, развиваются осложнения. Очаг хронической инфекции в пазухе ослабляет реактивность иммунной системы, делая человека предрасположенным к инфекциям верхних дыхательных путей.
Лечение симптомов верхнечелюстного синусита
Симптоматическое лечение гайморита включает в себя топические деконгестанты (такие как ксилометазолин и оксиметазолин), которые улучшают вентиляцию околоносовых пазух, муколитики (например, карбоцистеин), улучшающие секрецию слизи, местные антисептические препараты (мирамистин и другие) и ирригационную терапию (к примеру, носовой душ, перед применением которого нужно применить сосудосуживающие препараты), вымывающие слизь и убивающие микробов в полости пазух, топические глюкокортикостероиды, комбинированные средства (нестероидные и противовоспалительные препараты — парацетамол, ибупрофен).
Среди наиболее действенных препаратов для лечения симптомов синусита можно выделить Сиалор на основе ионов серебра
. Он оказывает противовоспалительное действие, препятствует размножению бактерий. Благодаря мягкому действию препарата сохраняется баланс микрофлоры и создаются благоприятные условия для регенерации слизистой носа.
Хирургическое вмешательство
Лекарственные методы лечения не всегда эффективны, иногда необходимо прибегнуть к помощи операции. При этом различаются как подходы к больным пазухам (экстраназальный, эндоназальный, комбинированный), технологии хирургии (увеличительные приборы и освещающие устройства), так и методы хирургии.
Важно: после перенесенного синусита пациенты должны периодически (не реже раза в 3 месяца) наблюдаться у оториноларинголога.
Лечение дома
Вариантом лечения верхнечелюстного синусита дома являются паровые ингаляции, благодаря которым улучшается кровообращение, разжижаются скопления слизи, а также улучшается приток лекарств из крови. Но при остром течении верхнечелюстного синусита такой способ опасен, он может спровоцировать генерализацию инфекционного процесса.
Можно делать ингаляции с отваром трав (календула, чистотел, лавровый лист, череда шалфей, ромашка). В закипевшую воду добавляют спиртовую настойку прополиса (1 чайная ложка на 0,5 л отвара) и пару капель йода.
Кроме подобных ингаляций можно дышать и над вареным картофелем. Важно: дышать нужно по 10 минут ежедневно, курс — неделя.
Прогревают нос и поваренной солью в мешке, варены яйцом, синей лампой. Промывают нос следующим раствором: 1 чайная ложка на стакан, фурацилин (2 таблетки, отвары трав (шалфей, чистотел, ромашка). Повтор процедуры может быть до 10 раз в день.
Симптомы
Воспаление околоносовых пазух сопровождается такими клиническими проявлениями:
- затруднение дыхания через нос, его заложенность;
- головная боль и/или боль в области воспаленной пазухи (лоб, область переносицы, верхняя челюсть);
- умеренные слизистые или слизисто-гнойные выделения из носа;
- стекание слизи по задней стенке глотки (постназальный синдром), что может сопровождаться кашлем;
- повышение температуры, слабость, потливость возможны при остром течении синусита, вызванного микробной флорой.
Хирургическое лечение: в каких случаях оно необходимо?
Хирургическое лечение заболевания у взрослых преследует несколько целей:
- Эвакуация патологического содержимого верхнечелюстной пазухи и полости носа.
- Удаление образований, поддерживающих воспаление в верхнечелюстной пазухе (полипов, чрезмерных псевдополипозных разрастаний слизистой оболочки, кист).
- Промывание верхнечелюстной пазухи с использованием противовоспалительных и антимикробных препаратов.
- Обеспечение достаточного дренирования. Это может потребовать корректирующих манипуляций в области устья пазухи, коррекции носовых раковин и резекции перегородки полости носа.
Создание адекватного оттока и достаточной вентиляции пазухи – важнейшая задача при лечении хронических синуситов. Но не всегда удается восстановить дренаж и вылечить хронический гайморит консервативным путем, во многих случаях необходима операция.
Выявление выраженных воспалительных явлений и явных структурных изменений в пазухе – ключевое показание к хирургическому лечению. Операция необходима в случаях, когда консервативное лечение хронического гайморита оказывается малорезультативным: при гиперпластической форме болезни, наличии полипов, кист и других образований, нарушающих дренаж и вентиляцию верхнечелюстной пазухи.