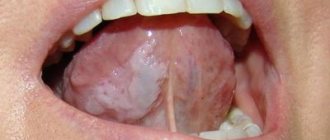
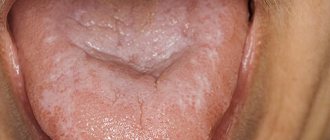
Язвы, вызванные травмированием
Основная причина появления язвочек при травмировании слизистой – попадание инфекции в ранку. Чаще всего белые высыпания возникают из-за привычки грызть ногти или кончик карандаша и ручки.
Любители семечек и жестких зубных щеток тоже могут попасть в зону риска. Многие полагают, что жесткая щетина лучше счищает налет. На самом деле это не так. Если старательно чистить зубы такой щеткой, можно повредить эмаль, десну и вызвать воспаление.
Иные причины травмирования слизистой:
- неудобные протезы;
- брекеты или другие ортодонтические конструкции;
- привычка неосознанно прикусывать щеку или язык;
- воздействие на слизистую лекарственными препаратами или кислотами.
Как лечить?
Достаточно убрать раздражающий фактор и подождать 1 – 2 недели. Обычно язвочки проходят сами. Если этого не случилось, рекомендуется обратиться к доктору.
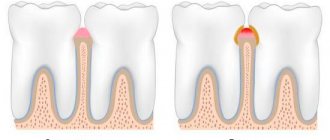
Характеристика кровяного пузыря на слизистой рта
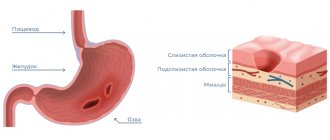
Слизистая оболочка защищает весь организм от негативного влияния окружающей среды, от вредоносных микроорганизмов, разного рода загрязнений, а также обладает достаточно высоким уровнем регенерации. Если на слизистой оболочке полости рта регулярно появляются кровяные пузыри, то следует отнестись со всей серьезностью к данному сигналу и принять меры.
Кровавый шарик во рту — гематома (синяк), что характеризуется скоплением крови в определенном месте полости рта. Возникновение кровавых пузырьков — своего рода кровоизлияние, которое возникает вследствие травматизации капилляров и тонких сосудов слизистой.
Пузырь на слизистой оболочке может быть с прозрачной серозной жидкостью без присутствия крови. Это означает, что сосуды не были повреждены, и образовавшаяся рана носит поверхностный характер. Такие пузыри на слизистой оболочке заживают гораздо быстрее. Наличие крови в пузыре говорит о глубокой травме и большем периоде ее заживления, рассасывания крови.
Язвы, вызванные заболеваниями полости рта
Белые болячки во рту могут появиться из-за заболеваний полости рта. Самой распространенной причиной является стоматит. Он бывает нескольких видов:
- афтозный;
- герпетический;
- бактериальный;
- грибковый.
| Белые язвочки у взрослых и детей возникают при афтозном и герпетическом стоматите. Это заболевание может появиться из-за стресса, невылеченного кариеса, недостатка витамина С, перенапряжения. Лучше не заниматься самолечением, а сразу обратиться к врачу. В качестве рекомендаций, помимо медикаментов, может быть лечение кариеса, сбалансированный рацион, снижение напряжения и т.д. |
| Отдельно выделяют две формы стоматита – афты Беднара и афты Сеттона. Первые развиваются только у ребенка из-за травмирования слизистой или плохой гигиены полости рта. Такие высыпания еще называют эрозиями. Афты Сеттона – явление более сложное и болезненное. Начинается с появления уплотнений, которые затем перерастают в болезненные язвочки. Образуются чаще всего на внутренней стороне щек, в уголках губ и по бокам языка. |
| Еще одна причина появления белых язвочек – гингивит. У курильщиков подобные высыпания встречаются гораздо чаще из-за воздействия никотина на слизистую. Столкнуться с гингивитом рискуют и те, у кого плохая гигиена полости рта, сниженный иммунитет и гормональные нарушения. Если его не лечить, он может перейти в пародонтит: когда затрагиваются ткани, поддерживающие зуб. А это прямой путь к потере зубов. |
Причины герпесного стоматита
Различают два типа герпетического стоматита: острый и хронический. Острый герпетический стоматит, как утверждает доктор Комаровский, возникает только у детей до 3 лет, когда впервые детский организм, уже лишенный антител к вирусу герпеса, полученных от матери, впервые подвергается вирусной атаке извне. Причем источником заражения, как правило, являются сами родители — носители вируса, которые целуют малыша или облизывают его соску или ложечку для кормления.
Рецидивирующий, или хронический стоматит — это уже удел взрослых. Болезнь носит рецидивирующий характер, как только происходит ослабление иммунных сил организма. При этом первичное заражение может произойти как воздушно-капельным путем (чихание), так и бытовым (например через использование одной посуды с носителем вируса) или гематогенным (через кровь во время инъекций и пр.). Инкубационный период заболевания может длиться до двух недель в зависимости от состояния иммунитета.
Внимание!
До конца патогенез заболевания в стоматологии еще неизвестен. Но если организм ослаблен, спровоцировать активацию вируса герпеса 1 и 2 типа может любая травма неба или десен!
Лечение
Терапия сводится к уничтожению патогенных микроорганизмов, медикаментозное восстановление слизистой оболочки, предупреждение рецидивов. При составлении плана лечения учитывается вид возбудителя инфекции, стадии развития воспаления, возраст пациента.
При гнойном стоматите применяют антибиотики (таблетки или инъекции), антисептики (растворы, гели и мази) и противовоспалительные препараты. Иногда возникают сильные боли, особенно при тяжелой форме протекания болезни, поэтому ротовую полость обрабатывают обезболивающими. Перед едой слизистую обрабатывают анестезирующим препаратом.
Также в этот период важно беречь ротовую полость от лишнего раздражения: не употреблять алкоголь, острую, кислую или соленую пищу, а также сильно горячие блюда.
Механизм образования кровяного пузыря на слизистой рта
Кровавые пузырьки во рту в большинстве случаев не представляют собой ничего опасного для жизни. Они образуются в результате механического повреждения слизистой. При возникновении микротравмы происходит атака вредоносных микроорганизмов на поврежденный участок.
После этого в организме человека включается целый ряд ответных реакций:
- Активизируется иммунная система. К поврежденному месту мгновенно поступают моноциты и лейкоциты, также макрофаги, что атакуют вредоносного возбудителя и быстро уничтожают его.
- Иммунные клетки гибнут. Это является сигналом для других клеток и в области поражения выделяются вещества, что являются медиаторами воспаления слизистой оболочки — серотонин, гистамин и брадикинин.
- Данные вещества вызывают сильный спазм кровеносной системы и отток крови затрудняется. После снятия спазма вся накопленная кровь моментально поступает к месту воспаления. Она движется с большой скоростью и под давлением. Во рту происходит отслойка слизистой, и возникает пузырь с кровянистым наполнением.
Виды заболевания
Гнойный стоматит является осложнением разных видов воспаления слизистой. Он бывает:
- бактериальный. Провоцируют возникновение различные микроорганизмы (стафилококком, стрептококком, грибами рода Candida);
- вирусный. Развивается на фоне гриппа, герпетической, энтеровирусной и ВИЧ-инфекции. В этом случае заметно ухудшается общее самочувствие, а поражения имеют обширную площадь;
- афтозный. Характерно появление афт (эрозий), которые имеют белый, желтый или серый цвет. Они причиняют дискомфорт, вызывая сильную боль, из-за них может выделяться гной изо рта;
- травматический. Развивается из-за механического, химического или физического повреждения. Это может быть, например, из-за слишком горячего напитка или плохо подогнанных протезов;
- вегетирующий пиостоматит. Множественные мелкие пузырьки с жидкостью преобразуются в язвы и эрозированные участки, после чего могут остаться рубцы.
Плоский лишай — хроническое полиэтиологичное заболевание с высыпаниями папул на слизистых оболочках и коже. Изолированные поражения плоским лишаем слизистой оболочки рта наблюдается в 75% случаев. Это — одна из наиболее распространенных болезней слизистой оболочки рта.
Появление лихеноидных высыпаний в полости рта, как правило, связано с эмоциональными стрессами, нервно-психическими потрясениями, негативными эмоциями. Имеет значение нарушение нейроэндокринной регуляции (раннее начало климактерического периода).
Эрозивно-язвенная форма плоского лишая слизистой оболочки рта, являясь предраковым заболеванием, требует от врача-стоматолога пристального внимания и квалифицированного лечения. При выявлении врачом-стоматологом тотального поражения слизистой оболочки рта эрозивно-язвенной формой плоского лишая пациента направляют на стационарное лечение в клинику кожных болезней.
В стационаре, как правило, пациент получает большие дозы кортикостероидных препаратов и другие лекарственные средства внутрь. В то же время меньше внимания уделяется местному лечению эрозивно-язвенных поражений слизистой оболочки рта [1-6].
Цель исследования — разработать эффективную методику лечения эрозивно-язвенной формы плоского лишая в условиях поликлиники при тотальном поражении слизистой оболочки полости рта, десны и губ.
Материал и методы
Клиническое обследование и лечение пациентов проводили на базе отделения заболеваний слизистой оболочки рта кафедры госпитальной терапевтической стоматологии, пародонтологии и гериатрической стоматологии.
Под наблюдением находились 7 пациентов (1 мужчина и 6 женщин) в возрасте от 46 лет до 71 года с эрозивно-язвенной формой плоского лишая (см. таблицу).
Жалобы при поступлении
Пациенты предъявляли жалобы на необычный вид слизистой оболочки рта, потерю вкусовых ощущений, жжение, боль при приеме пищи и чистке зубов, шероховатость и стянутость слизистой оболочки рта.
У всех пациентов отмечали тревожно-мнительный синдром, негативные психоэмоциональные состояния со склонностью к депрессиям, канцерофобии. Заболевание протекало с чередованием периодов ремиссий и обострения. Обострению всегда предшествовал стресс.
При осмотре кожных покровов у 3 пациентов выявлены единичные папулы на коже предплечий рук. При осмотре слизистой оболочки рта выявляли множественные папулезные высыпания на дорсальной поверхности языка, слизистой оболочке щек, губ, вестибулярной поверхности десны (рис. 1, 2).
Рисунок 1. Плоский лишай, эрозивно-язвенная форма. Пациент А., 52 года.
Рисунок 2. Плоский лишай, эрозивно-язвенная форма. Пациент Б., 46 лет.
На слизистой оболочке переходных складок щек и вентральной поверхности языка на фоне яркой гиперемии определялись резко болезненные обширные эрозии и язвы (рис. 3)
Рисунок 3. Плоский лишай, эрозивно-язвенная форма. Пациент Г., 68 лет.
Метод лечения
Сущность метода заключается в сочетанном применении стероидных препаратов — как общим курсом (преднизолон), так и местно (дипроспан). В полости рта проводили комплекс лечебных мероприятий. Кроме того, после консультации с психоневрологом пациентам назначали дневные антидепрессанты: флуоксетин 20 мг, по 1 капсуле утром или ципралекс — 10 мг, по 1 таблетке утром.
Курс лечения антидепрессантами зависел от давности заболевания, тяжести психоэмоциональных сдвигов и составлял 3-6 мес.
Успешное излечение пациентов нашей группы без назначения препарата преднизолон внутрь на сегодняшний день не представляется возможным. Но в нашу задачу входило применение этого препарата в щадящих дозах.
Такая схема была предложена ранее проф. А.Л. Машкеллейсоном:
1. Преднизолон 0,005 г
Схема: 1-я неделя — 4 таблетки в день, через день;
2-я неделя — 3 таблетки в день, через день;
3-я неделя — 2 таблетки в день, через день;
4-я неделя — 1 таблетка в день, через день.
2. Делагил 0,25 г 1 таблетка 2 раза в день, ежедневно, курс 4 нед.
3. Витамин РР 0,05 г 1 раз в день, после еды, курс 4 нед.
4. Витамин А, масляный раствор, 8-10 капель на ржаной хлеб 2 раза в день, курс 4 нед.
Местное лечение
Этому этапу лечения мы придавали существенное значение. Устраняли травмирующие факторы, проводили коррекцию гигиены, профессиональную гигиену, замену протезов из разнородных металлов. Исключали кандидоз. Проводили антисептическую обработку эрозий и язв с последующим втиранием преднизолоновой мази, а через 10 мин — геля Холисал или Камистад.
С предварительной премедикацией (седативные, антигистаминные препараты) под элементы поражения слизистой оболочки рта (очаги экссудации и гиперемии, эрозии, язвы) инсулиновой иглой вводили дипроспан 1 дозу и 4 мл 2% раствора лидокаина (без вазоконстриктора).
При необходимости инъекцию препарата дипроспан повторяли через 4-6 нед.
Характеристика лекарственных препаратов
1. Ципралекс, флуоксетин
Дневные антидепрессанты. Устраняют депрессивные реакции различного генеза, панические расстройства, тревогу, фобии. Способствуют улучшению настроения.
Лечебный эффект развивается через 3-4 нед постоянного приема. Не вызывает седации.
Флуоксетин
20 мг, 1 капсула в первой половине дня вне зависимости от приема пищи. Затем дозу постепенно увеличивают до 2 капсул — двукратный прием в первой половине дня. Курс лечения 3-6 мес.
Ципралекс
— 10 мг, 1 таблетка в первой половине дня.
2. Дипроспан
Дипроспан* — глюкокортикостероидный препарат. Международное (непатентованное) название: бетаметазон*.
, Бельгия.
Лекарственная форма — суспензия для инъекций. В 1 мл суспензии дипроспана содержится 6,43 мг бетаметазона дипропионата и 2,63 мг бетаметазона натрия фосфата. Комбинированный состав препарата обладает существенными преимуществами при применении в клинических условиях. Одна из составляющих препарата (бетаметазона натрия фосфат) хорошо растворима и легко абсорбируется из места введения, что обеспечивает уже через 1-3 ч противовоспалительное и обезболивающее действие. Другая составляющая препарата (бетаметазона дипропионат) малорастворима и медленно абсорбируется из депо, образуемого в месте инъекции. Последнее обеспечивает пролонгированное (до 4-6 нед) действие препарата после введения.
Дипроспан обладает высокой глюкокортикостероидной активностью, но в отличие от своих предшественников (гидрокортизона, преднизолона, кеналога) имеет ряд преимуществ:
— незначительное минералокортикостероидное действие, быстрое и вместе с тем пролонгированное мощное противовоспалительное и обезболивающее воздействие;
— не вызывает местных мелкокристаллических реакций;
— не оказывает местно-дистрофического действия на ткани;
— назначается как однократно, так и повторно (при наличии показаний).
3. Преднизолон
— синтетический аналог стероидного гормона коры надпочечников гидрокортизона. Глюкокортикостероиды оказывают противовоспалительное, десенсибилизирующее, противоаллергическое, противошоковое и антитоксическое действие.
Назначают при нейродермитах, дерматозах, экземе, аллергическом шоке и др. При лечении эрозивно-язвенной формы плоского лишая применяют в комбинации с делагилом. Назначают с 2,5 мг и постепенно снижают дозу до полного прекращения приема препарата.
Форма выпуска: таблетки с содержанием 0,001 г и 0,005 г преднизолона.
4. Хингамин (делагил)
— противомалярийный препарат. Хингамин быстро вызывает гибель бесполых эритроцитарных форм всех видов плазмодиев. Спектр действия хингамина не ограничивается влиянием на малярийный плазмодий. Он оказывает тормозящее действие на синтез нуклеиновых кислот, активность некоторых ферментов, иммунные процессы. В результате этого препарат нашел широкое применение при лечении коллагенозов (системная красная волчанка, склеродермия, ревматоидный артрит) и дерматозов (плоский лишай). Препарат хорошо и быстро всасывается и медленно выделяется из организма.
Форма выпуска: таблетки по 0,25 г; порошок; ампулы по 5 мл 5% раствора.
При лечении эрозивно-язвенной формы плоского лишая применяется в комбинации со стероидными препаратами по 0,25 г 2 раза в день в течение 1 мес.
5. Кислота никотиновая (витамин РР, витамин В3)
— относится к витаминам группы В. Никотиновая кислота играет существенную роль в жизнедеятельности организма. Она является простетической группой ферментов кодегидразы I и II, осуществляющих роль переносчиков водорода и принимающих участие в окислительно-восстановительных процессах.
Назначают никотиновую кислоту для нормализации окислительно-восстановительных процессов в организме и расширения сосудов. С этими целями витамин РР назначают при лечении плоского лишая.
Форма выпуска: порошок и таблетки по 0,05 г и ампулы, содержащие 1 мл 0,17% раствора натрия никотината, что соответствует 0,1% никотиновой кислоты. При лечении плоского лишая витамин РР назначают по 0,05 г 1-2 раза в день после еды в течение 1 мес. Также инъекции раствора витамина РР под элементы поражения.
При применении никотиновой кислоты внутрь натощак могут возникнуть покраснение лица и верхней половины туловища, головокружение. Лицам с повышенной чувствительностью к никотиновой кислоте следует назначить никотинамид.
6. Ретинол (витамин А)
нормализует обменные процессы в эпителии, функцию клеточных мембран, стимулирует регенерацию эпителиальных клеток.
Витамин А содержится в продуктах животного происхождения (сливочное масло, яичный желток, печень).
Суточная потребность в витамине А составляет для взрослого человека 1,5 мг, или 5000 МЕ.
При лечении плоского лишая назначают внутрь по 8-10 капель масляного раствора витамина А 2-3 раза в день на курс 1,5 мес; местно в виде аппликаций масляного раствора витамина А на участки поражения 2-3 раза в день на 15 мин на курс 1,5 мес.
7. Оральные гели Холисал, Камистад
Противовоспалительное, обезболивающее действие.
Результаты лечения и обсуждение
После завершения курса лечения пациенты жалоб не предъявляли. При осмотре слизистой оболочки рта отмечали исчезновение очагов экссудации, гиперемии, полную эпителизацию эрозий, язв, значительное уменьшение лихеноидных высыпаний (рис. 4).
Рисунок 4. Плоский лишай, эрозивно-язвенная форма. Пациент Б., 46 лет. После лечения.
У 2 пациенток на фоне стресса через 1-1,5 мес после лечения возникло обострение (появились экссудация, гиперемия и одиночные небольшие эрозии на слизистой оболочке щек). Этим пациенткам повторно проведен курс общего и местного лечения.
При осмотре группы пациентов через 6 мес после завершения курса лечения жалобы отсутствовали. На неизмененной слизистой оболочке рта определялись одиночные папулы. Психоэмоциональное состояние пациентов заметно улучшилось.
Метод лечения, который мы предлагаем, позволяет избегать госпитализации, что является существенным преимуществом. Кроме того, эффективность местного введения дипроспана позволяет назначать щадящие дозы преднизолона и снизить риск осложнений.
При местном введении дипроспана с лидокаином быстро устраняются болевые симптомы, что в сочетании с действием дневных антидепрессантов приводит к заметному улучшению психоэмоционального состояния пациентов.
Таким образом, эффективность лечения эрозивно-язвенной формы плоского лишая при тотальном поражении всех отделов слизистой оболочки рта значительно возрастает благодаря комбинированному применению стероидных препаратов, а также местным лечебным мероприятиям в полости рта. Наш опыт подтверждает реальную возможность лечения пациентов с данным заболеванием в условиях поликлиники.
Диагностика
Правильная диагностика – залог быстрого выздоровления. Если вы чувствуете вкус гноя во рту, обнаружили покраснения или белые образования на слизистой, то необходимо обратиться к стоматологу. На основе визуального осмотра ротовой полости, жалоб пациента и определении причин возникновения врач назначит правильные лекарства. Если инфекция будет бактериальной, то дополнительно могут понадобиться клинические анализы.
Самолечение может привести к появлению опасных побочных эффектов, а механическое удаление корок или белого налета с эрозий без специальных растворов может способствовать не только появлению новых, но и присоединению нежелательных инфекций. Также могут появиться осложнения: гной в афтах, переход в хроническую форму, образование рубцов.