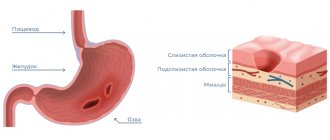
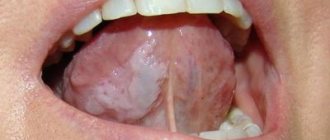
Лейкоплакия полости рта: причины болезни
К причинам, вызывающим развитие заболевания, относятся:
- Курение. При употреблении табака ротовая полость подвергается воздействию различных раздражителей, среди которых термические (поступающий дым имеет температуру порядка 60 градусов Цельсия) и химические (никотин, смолы и продукты горения). Не менее опасен и жевательный табак, тоже являющийся провоцирующим фактором.
- Употребление в течение длительного времени на постоянной основе либо очень горячей, либо очень холодной пищи.
- Механическая травма (неправильный прикус, острые края зубов, ортопедические конструкции, установленные с нарушениями).
- Металлические пломбы, являющиеся причиной возникновения гальванических токов.
- Вдыхание паров бензина, бензола, лаков и красок, а также других смол.
- Нарушение гормонального фона, постоянные стрессы и недостаток ретинола.
Симптомы
Первые признаки заболевания зачастую остаются незамеченными, поскольку не вызывают никаких болевых ощущений или дискомфорта у пациента. Тем не менее специалист сможет определить по внешнему виду слизистой оболочки, губ и участка смыкания зубов начавшуюся лейкоплакию.
Первый признак болезни – возникновение ороговевшей области серого цвета, которая может появиться на небе (у курильщиков), в уголках рта, на внутренней стороне щеки и пр. На этом участке образуется легко убираемый белый налет, однако через несколько дней образование вновь дает о себе знать. Пациент может чувствовать уплотненность во рту, но, как показывает практика, большинство людей на это просто не обращает внимания.
Образуются бляшки, диаметром не более 4 сантиметров. Они могут появиться:
- на внутренней поверхности щёк;
- на языке (на спинке или по бокам);
- на нёбе;
- на дёснах;
- в уголках рта.
Процесс формирования бляшек занимает до одного месяца. На первой стадии участок будущего образования кажется немного припухлым, при прощупывании пальцами уплотнения не чувствуется. Однако с течением времени появляется еще один симптом лейкоплакии полости рта – слизистая оболочка в месте появления припухлости теряет первоначальный блеск и становится шероховатой, что заметно при касании.
Болевых ощущений при этом не возникает: лишь иногда возможно ощущение сухости в месте очага.
Постепенно окраска пятен меняется с серого на ярко-выраженный белый. Пятна в большинстве случаев имеют чёткие границы. Их увеличение возможно в случае, когда болезнь переходит во вторую свою стадию, именуемую веррукозной.
Нередко болезнь вызывает возникновение кандидоза и злокачественных раковых образований. В запущенном состоянии лейкоплакия с большим трудом поддается лечению: пораженные участки еще сильнее роговеют, могут формироваться язвы, инфекция постепенно захватывает и другие участки рта.
Как проявляется заболевание у детей?
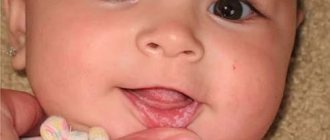
У детей болезнь протекает в острой форме и сопровождается появлением покраснения и отеков на слизистой оболочке полости рта. Ребенок плохо спит, у него может отсутствовать аппетит, появляется плаксивость.
Болезнь у детей может возникнуть по следующим причинам:
- Ослабление иммунитета.
- Заражение при кормлении грудью.
- Передача грибка во время родов.
- Заражение через бытовые предметы.
Если заболевание своевременно не диагностируется и не лечится, в скором времени у ребенка во рту появляется белесый налет, напоминающий творог, а в запущенной стадии возникают язвы, которые сопровождаются кровоточивостью и вызывают сильную боль у малышей.
Виды
- Всех чаще встречается простая или, как её еще называют, плоская лейкоплакия. Выявляется, как правило, случайно во время осмотра стоматологом, так как пациент не испытывает никаких субъективных ощущений. Крайне редко возникает жжение, может измениться внешний вид слизистой. Если болезнь затрагивает язык, может возникнуть потеря вкусовых ощущений.
- Волосатая лейкоплакия языка напоминает стоматит. Формыпоявившегося пятна, как и его размеры, могут быть различными, цвет – от бледно-серого до белого. Поверхность слизистой в месте поражения становится слегка шероховатой, что чувствуется на ощупь. На щеках проявляется цельными или прерывистыми линиями. Может встречаться и на губах, где выглядит как наклеенная тонкая бумага.
- Веррукозная лейкоплакия – второй этап развития болезни. Ороговение утолщается, пораженный участок как бы возвышается над находящимися рядом тканями. При касании пальцами чувствуется уплотнение.
- Эрозивная форма. Несвоевременная диагностика двух предыдущих стадий заболевания приводит к ухудшению ситуации – человек ощущает боль при воздействии на очаг любых раздражителей, во рту видны эрозии или язвы.
- Мягкая лейкоплакия — одна из разновидностей рака. Её отличительной чертой является шелушение тканей в районе очага поражения. Для уточнения диагноза требуется гистологический метод исследования клеток.
- Лейкоплакия Таппейнера. Эта форма болезнь поражает людей, злоупотребляющих курением. Согласно проведенным исследованиям, ежедневное выкуривание 10 сигарет в день увеличивает шанс начала развития заболевания в 50 раз (с увеличением числа сигарет увеличивается и риск)
Болезнь начинается с образования очагов на нёбе (иногда они появляются на деснах). Слизистая оболочка меняет свой цвет на ярко-выраженный серый или синеватый, что заметно невооружённым взглядом, на ней появляются складки. Могут начать появляться красноватые узелки, что сопровождается инфекционными воспалениями ротовой полости (причина- скопление секрета слюнных желёз в тканях).
Диагностика лейкоплакии полости рта
Лечение любого заболевания начинается с диагностики: не является исключением в этом плане и лейкоплакия.
При осмотре врач опрашивает пациента на предмет выяснения факторов, способствующих развитию заболеванию. К ним относятся регулярное воздействие табачного дыма, работа во вредных условиях, недавно проведенные стоматологические операции и пр.
Далее назначаются лабораторные исследования. Могут проводиться следующие процедуры:
- забор ткани (биопсия). Сопровождается анестезией;
- исследование забранного материала под микроскопом. Метод позволяет определить наличие или отсутствие раковых клеток в образовании;
- берётся мазок слизистой;
- делается проба Шиллера (слизистая оболочка окрашивается раствором, состоящим из воды и йода – очаги лейкоплакии не окрашиваются);
- берётся кровь на анализ (повышение СОЭ может свидетельствовать о наличии злокачественных новообразований).
Помимо этого, врач дополнительно может назначить анализ мочи, провести биохимическое исследование крови и запросить результат флюорографии. Может потребоваться консультация онколога (при подозрении на рак), терапевта (для исключения инфекционных заболеваний) и дерматолога (с целью поиска других очагов заболеваний).
Лейкоплакия полости рта: лечение медицинскими препаратами
Лечение подразумевает полную ликвидацию раздражающих факторов, приведших к развитию болезни:
- отказ от курения;
- стачивание острых краев зубов;
- санация ротовой полости;
- замена пломб;
- применение средств для защиты поверхности губ.
Дополнительно назначается курс витамина A, продолжительностью не менее месяца, затормаживающего процесс ороговения тканей.
Если принятые меры не вызвали полного исчезновения проявлений заболевания, допускается хирургическое вмешательство: очаг иссекается, в зависимости от степени развития болезни используется криодеструкция или электрокоагуляция.
Особого внимания заслуживают язвы, ибо они могут перерасти в раковые опухоли. Для их лечения назначаются препараты, усиливающие процесс регенерации и эпителизации тканей. Если положительная динамика отсутствует, не избежать оперативного вмешательства.
Человек, заболевший лейкоплакией, должен постоянно посещать стоматолога для осмотра, чтобы не допустить злокачественного перерождения клеток.
Помимо отказа от курения, пациенту корректируется диета: на время лечения из рациона исключается острая и слишком солёная пища, рекомендуется употреблять больше овощей и фруктов.
Назначаются препараты:
- средства, восстанавливающие эпителий (наибольшую эффективность показал 30-процентный ацетат токоферола, который наносится на поврежденные участки трижды в день на 15 минут, после чего смывается водой);
- антисептики (после каждого приёма пищи рекомендуется полоскать рот раствором хлоргексидина в концентрации 0,05%);
- анальгетики (их применение оправдано при наличии болевых ощущений. Неплохо себя зарекомендовал Лидокаин, наносящийся на слизистую оболочку до еды).
Ни в коем случае нельзя применять препараты, обладающие раздражающим действием, поскольку в противном случае это чревато формированием раковых клеток.
Если в течение пары недель нет улучшений, назначается хирургическая операция: это может быть либо иссечение скальпелем, либо применение холода в виде жидкой струи азота.
При буллезных дерматозах изолированное поражение полости рта встречается в 60—90% случаев. Диагноз при первичном обращении за медицинской помощью больным с пузырными дерматозами ставится лишь в 9—30% случаев [4, 9].
На ранних стадиях развития заболевания при изолированном поражении слизистой оболочки рта (СОР) особую сложность представляет дифференциальная диагностика вульгарной пузырчатки, буллезного пемфигоида и плоского лишая (ПЛ), которая проводится с учетом клинических, патоморфологических, иммунологических признаков.
Вульгарная пузырчатка
(пемфигус) — тяжелое аутоиммунное буллезное заболевание, характеризующееся нарушением межклеточных контактов в супрабазальных слоях эпидермиса, обусловленным продукцией IgG к белкам межклеточной адгезии, приводящим к акантолизу и образованию пузырей и эрозий на коже и (или) слизистых оболочках [6, 9, 11]. Пузырчаткой чаще болеют женщины трудоспособного возраста (40—60 лет).
Основной мишенью аутоантител являются структурные элементы десмосом на клеточной поверхности кератиноцитов: десмоглеины 1-го типа (молекулярная масса антигена — 160 kD), десмоглеины 3-го типа (молекулярная масса — 130 kD), а также десмоколлины, адгезирующие молекулы кадгеринового типа — трансмембранные гликопротеины с внеклеточным доменом — и другие белки [10].
При вульгарной пузырчатке в 67—85% случаев первые признаки заболевания отмечаются на слизистых оболочках. Поражения СОР длительное время (до нескольких лет от начала заболевания) остаются основным симптомом [4, 12].
Больных беспокоят резкая болезненность в местах высыпаний, затруднения при жевании и глотании, выраженная саливация, глубокие трещины в углах рта, препятствующие его открыванию [17].
Клиническая картина вульгарной пузырчатки характеризуется образованием пузырей размером от 1—2 мм до 10 см и более с тонкой покрышкой, прозрачным или мутным содержимым, овальной, грушевидной или неправильной формы на видимо неизмененных слизистых оболочках зева, щек (преимущественно в ретромолярной области), боковой поверхности языка, твердого и мягкого неба, подъязычной области, гортани, глотки, пищевода. Пузыри, быстро вскрываясь, образуют легкокровоточащие эрозии розовато-желтоватого цвета с блестящей влажной поверхностью, покрытые легко снимающимся фибринозным налетом, окаймленные обрывками эпителия (остатки покрышки пузыря) [5, 17] (рис. 1,). В некоторых случаях эрозии быстро увеличиваются в размерах, поражая обширные поверхности СОР. Преобладание эрозий над пузырными элементами на СОР приводит к трудностям в диагностике пузырчатки. Характерна медленная эпителизация эрозий даже при адекватной глюкокортикостероидной терапии [7].
Рис. 1. Клинические и морфологические признаки вульгарной пузырчатки. а — эрозии на слизистой оболочке рта у больного М. с вульгарной пузырчаткой; б — патоморфологическая картина в биоптате, взятом со слизистой оболочки рта: акантоз эпителия, надбазальный пузырь, акантолитические клетки в полости пузыря; в — реакция прямой иммунофлюоресценции (конфокальная лазерная сканирующая микроскопия ×1000). Фиксация IgG в межклеточных промежутках эпидермиса у больной вульгарной пузырчаткой.
Симптомы Никольского, Асбо-Хансена у больных пузырчаткой — положительные. При цитологическом методе диагностики в мазках-отпечатках со дна эрозий обнаруживаются акантолитические клетки.
Характерными признаками при патоморфологическом исследовании биоптатов, полученных из очага поражения на СОР, являются супрабазальные щели и пузыри (в некоторых случаях — в нижних отделах шиповидного слоя эпидермиса), в полости которых присутствуют нити фибрина и акантолитические клетки округлой формы с эозинофильной цитоплазмой и крупным гиперхромным ядром, которые могут располагаться изолированно или в виде небольших скоплений. В полости пузыря возможно наличие единичных эозинофильных лейкоцитов [16] (см. рис. 1, б). Биопсия неповрежденного пузыря СОР крайне затруднительна вследствие высокой ранимости покрышек пузырей.
«Золотым стандартом» в диагностике пузырчатки для выявления фиксированных иммуноглобулинов в слизистых оболочках и коже является иммунофлюоресцентный метод. Однако при постановке прямой реакции иммунофлюоресценции (РИФ) обнаружение фиксированных IgG в межклеточной субстанции СОР не всегда информативно, так как отмечается свечение и в нормальном эпителии десен [10].
Диагностическое значение имеют результаты РИФ, получаемые при исследовании биоптатов видимо непораженной кожи. При вульгарной пузырчатке фиксированный иммуноглобулин IgG (реже — IgA, IgM и компоненты комплемента) выявляются в коже уже на ранних стадиях заболевания и локализуются в межклеточных промежутках шиповидного слоя эпидермиса (см. рис. 1, в). В отдельных случаях отложение иммуноглобулинов и компонентов комплемента наблюдается не только в межклеточном пространстве эпидермиса, что характерно для вульгарной пузырчатки, но и в зоне дермоэпидермального соединения, что осложняет дифференциальную диагностику пемфигуса и пемфигоида [3, 13].
Методом иммуноферментного анализа (серологический метод диагностики) выявляют циркулирующие антитела к десмоглеинам 1-го и 3-го типов. При вульгарной пузырчатке с изолированным поражением СОР определяются антитела к десмоглеину 3-го типа, тогда как при наличии высыпаний на слизистых оболочках и коже обнаруживаются антитела к десмоглеину как 1-го типа, так и 3-го. Уровень аутоантител к десмоглеинам статистически значимо коррелирует со степенью тяжести заболевания [12].
Буллезный пемфигоид —
приобретенный аутоиммунный субэпидермальный пузырный дерматоз доброкачественного течения, характеризующийся отложением IgG к трансмембранным гликопротеинам десмосом вдоль базальной мембраны и чаще встречающийся у пожилых больных (60—70 лет) [11, 12].
При буллезном пемфигоиде образуются антитела к белкам базальной мембраны: гликопротеину внутренней пластинки полудесмосомы BP230 (BPAG1; молекулярная масса — 230 kD) и трансмембранному гемидесмосомальному гликопротеину BP180 (BPAG2; молекулярная масса — 180 kD [13].
Изолированное поражение СОР при буллезном пемфигоиде встречается в 10—20% случаев. Больных беспокоит зуд при появлении высыпаний.
Для клинической картины буллезного пемфигоида характерны пузыри на слизистых оболочках щек и десен, а также твердого неба, редко — глотки, гортани, размерами от нескольких миллиметров до 5—10 см в диаметре и больше, с толстой покрышкой, серозным или серозно-геморрагическим содержимым на гиперемированном фоне, сохраняющиеся в течение нескольких дней [11].
При вскрытии пузырей образуются болезненные эрозии с четкими границами без тенденции к периферическому росту, легкокровоточащие, без фибринозного налета, покрытые серозными или серозно-геморрагическими корками, сравнительно быстро эпителизирующиеся с образованием пигментации [9] (рис. 2, а,).
Рис. 2. Клинические и морфологические признаки буллезного пемфигоида. а, б — эрозии на слизистой оболочке рта у больного К. с буллезным пемфигоидом; в — патоморфологическая картина при буллезном пемфигиде; г — реакция прямой иммунофлюоресценции (конфокальная лазерная сканирующая микроскопия ×1000). Фиксация IgG вдоль базальной мембраны у больного буллезным пемфигоидом.
Симптом Никольского на видимо неизмененной коже — отрицательный, однако при потягивании за обрывки покрышки пузыря определяется симптом перифокальной отслойки на расстоянии более 2—3 мм. Симтом Асбо-Хансена — положительный.
У больных пемфигоидом при цитологическом методе диагностики в мазках-отпечатках, полученных со дна свежих пузырей, обнаруживается большое количество эозинофилов (>20—30%), акантолитические клетки отсутствуют [11].
При патоморфологическом исследовании биоптатов определяется субэпидермальная полость или пузырь. В большинстве случаев полость пузыря и подлежащие участки дермы содержат многочисленные эозинофильные лейкоциты, лимфоциты и примесь нейтрофильных лейкоцитов. Межклеточный отек с проникновением эозинофильных лейкоцитов в эпидермис (эозинофильный спонгиоз) может наблюдаться в эпидермисе по периферии полости [14] (см. рис. 2, б).
При непрямой РИФ выявляется линейное отложение IgG вдоль базальной мембраны (см. рис. 2, в). РИФ выявляет циркулирующие IgG к белкам базальной мембраны в 65—90% случаев [10].
На ранних стадиях развития при изолированном поражении СОР дифференциальная диагностика вульгарной пузырчатки и буллезного пемфигоида представляет особую сложность (табл. 1).
Таблица 1. Диагностические признаки вульгарной пузырчатки и буллезного пемфигоида
ПЛ
— хроническое аутоиммунное, опосредованное Т-клетками, в том числе CD4+ и CD8+, заболевание кожи и слизистых оболочек, отличающееся полиморфизмом высыпаний. ПЛ встречается в любом возрасте, чаще — у женщин 30—60 лет [2, 7, 8].
В развитии воспалительного процесса в эпителии СОР при ПЛ важную роль играют как Т-хелперы, так и Т-киллеры. Однако непосредственно в эпителиальный пласт проникают только CD8+ Т-клетки; CD4+ Т-лимфоциты и В-клетки в эпителии отсутствуют. Обнаружение большой фракции CD4+-лимфоцитов в инфильтратах подтверждает роль Т-хелперных клеток в формировании местной иммунной реакции. Вместе с тем только CD8+ Т-клетки оказывают непосредственное разрушающее действием на эпителиоциты [1]. При разных формах ПЛ СОР отмечается поликлональная активация В-клеток — увеличение уровня в сыворотке IgG, IgM, IgA. В то же время происходит снижение уровня IgE [7].
Поражение СОР при ПЛ (изолированное или в сочетании с поражением кожи) встречается в 60—80% случаев. Больных беспокоят болезненность при приеме пищи, жжение.
Клиническая картина ПЛ многообразна и характеризуется множеством форм: типичная (кератотические узелки образуют сетку на слизистой); экссудативно-гиперемическая; эрозивно-язвенная; буллезная и атипичная. Наиболее часто при ПЛ поражена слизистая оболочка щек, языка, ретромолярное пространство, меньше — десна, дно полости рта, твердое небо [15].
Тяжелое течение заболевания отмечается при эрозивно-язвенной (встречается в 23% случаев) и буллезной формах П.Л. При эрозивно-язвенной форме появляются эрозии (реже — язвы) полигональной формы, покрытые фибринозным налетом, склонные к слиянию, вокруг которых на гиперемированном и отечном основании располагаются типичные папулезные высыпания (рис. 3, а,). Буллезная форма характеризуется появлением наряду с типичными папулезными высыпаниями на СОР пузырьков и пузырей размерами от 2—3 мм до 1—1,5 см в диаметре, с серозным или серозно-геморрагическим содержимым, с толстой покрышкой, сохраняющихся до 2 сут. Пузыри формируются только в пределах папулезных элементов и лишь при генерализованном процессе могут возникать и на видимо неизмененной коже. При вскрытии пузырей образуются эрозии, покрытые фибринозным налетом, геморрагическими или серозно-геморрагическими корками (геморрагическая форма ПЛ). Дно эрозий легко кровоточит [11, 14] (см. рис. 3, б).
Рис. 3. Клинические и морфологические признаки плоского лишая. а — эрозивно-язвенная форма плоского лишая; б — буллезная форма плоского лишая; в — патоморфологическая картина при плоском лишае. Электронограмма. Шиповатая клетка с признаками активации лизосомального аппарата. Крупные лизосомы (Л) и формирование на базе лизосомы лизофагосомы (ЛФ). Вымывание матрикса митохондрии (М). Десмосомы (Д) эпителиальных клеток; г — электроннограмма. Группа мегамитохондрий с атипическими мембранными структурами; д — реакция непрямой иммунофлюоресценции, окрашивание на CD45. Массивная лимфоидная инфильтрация слизистой оболочки рта при плоском лишае. Диапедез лимфоцитов, множество дендритных клеток в эпителии; е — патологическая экспрессия молекулы CD29 на эпителиальных клетках слизистой оболочки рта при плоском лишае.
Разные формы ПЛ могут трансформироваться одна в другую [1, 8, 15]. На слизистой оболочке щек и красной кайме губ в редких случаях ПЛ может озлокачествляться [11, 14].
Важное диагностическое значение при ПЛ имеют изоморфная реакция Кебнера (появление новых элементов на месте раздражения СОР под действием экзогенных факторов); тусклое белое свечение пораженного участка в лучах Вуда.
В мазках-отпечатках обнаруживают разрушенные, безъядерные эпителиальные клетки или клетки с эксцентрично расположенными ядрами, обилие кокковой флоры.
Патоморфологическими признаками ПЛ являются: субэпидермальные полости, гипер- и паракератоз; гипергранулез; лимфоцитарный инфильтрат; вакуольная дегенерация в шиповидном слое; акантоз, неравномерная гиперплазия эпителия; периваскулиты; фрагменты малых слюнных желез, окруженные инфильтратом круглоклеточного типа [1, 16] (см. рис. 3, в).
Главной особенностью строения эпителиального покрова СОР при ПЛ, по данным Е.В. Ивановой (2003), является появление апоптозных телец и гигантских митохондрий в базальном и шиповидных слоях (см. рис. 3, г). Типичные морфологические признаки — проникновение в базальный слой эпидермиса лимфоцитов и выраженная реакция в нем дендритных клеток (см. рис. 3, д). В участках поражения при ПЛ на клетках СОР наблюдается снижение экспрессии молекул CD 29 в клетках базального слоя [1] (см. рис. 3, е).
При исследовании методом прямой иммунофлюоресценции на границе между эпидермисом и дермой выявляют обильные скопления фибрина, в тельцах Сиватта — IgM, реже — IgA, IgG и компонент комплемента [11] (табл. 2).
Таблица 2. Дифференциальная диагностика вульгарной пузырчатки и ПЛ
Врачи разных специальностей испытывают трудности в дифференциальной диагностике буллезных дерматозов при изолированном поражении СОР. Диагностические ошибки приводят к отсрочке терапии больных с тяжелыми дерматозами: вульгарной пузырчаткой, буллезным пемфигоидом, ПЛ и другими.
Основными моментами, препятствующими своевременному установлению диагноза, являются:
— многообразие заболеваний, при которых патологические изменения (элементы) локализуются на СОР, и сходство их клинических проявлений;
— быстрые изменения клинической картины под воздействием экзогенных и эндогенных факторов;
— преимущественно хроническое рецидивирующее течение заболеваний.
В повседневной практической деятельности врачи зачастую ставят диагноз пузырных дерматозов только на основании результатов клинических и (или) цитологических исследований, что часто приводит к диагностическим ошибкам. Ни один из современных клинических и лабораторных методов диагностики не позволяет с абсолютной достоверностью поставить диагноз, в связи с чем для своевременной постановки диагноза и назначения адекватной терапии целесообразны тщательное обследование больного врачами смежных специальностей и использование совокупности данных клинического, морфологического, иммунологического тестирования в качестве дифференциально-диагностических критериев.
Таким образом, при изолированном поражении СОР при буллезных заболеваниях актуально применение междисциплинарного подхода, что может помочь распознать и диагностировать ранние проявления этих заболеваний.
Лейкоплакия полости рта: чем лечить в домашних условиях
Помимо медикаментозного лечения, лейкоплакию полости рта можно лечить средствами народной медицины.
Рецептов существует немало, вот лишь основные из них:
- полоскания травами (подходят настои душицы, ромашки, женьшеня и других адаптогенов, уменьшающих воспалительный процесс и повышающих сопротивляемость организма к воздействию вредных факторов);
- регулярное употребление орехов и настоек на их основе;
- полоскания отварами календулы, зверобоя, эвкалипта. Хорошо себя показывает чередование – один раз ротовая полость полощется раствором соды, спустя пару часов – настоем из трав. Подобную процедуру следует повторять не менее 5 раз в день;
- смазывание очагов поражения облепихой и оливками (плоды нужно предварительно размять в руках, чтобы появился сок).
Своевременное выявление заболевания и соблюдение всех рекомендаций врача – залог выздоровления в минимально возможные сроки и уменьшение риска возникновения осложнений. Если начать лечение на начальной стадии, свести вероятность появления осложнений получается практически к нулю.
Как лечить кандидоз полости рта?
Лечение проводится с применением местных и общих, специфических и симптоматических средств. Среди основных задач терапии можно назвать устранение очагов инфекции в ротовой полости (санацию), лечение заболеваний, которые сопутствуют кандидозу и являются факторами риска, стимуляцию защитных сил организма. Общая длительность лечения обычно составляет не менее 7-10 дней.
В качестве средств местной терапии используются полоскания — с использованием растворов борной кислоты, соды, тетрабората натрия. Для более длительного и эффективного воздействия такие средства можно применять в виде аппликаций — смочив раствором ватный тампон или бинт.
Нистатин при кандидозе полости рта используется для борьбы с основной причиной заболевания — грибковой инфекцией. Лечение кандидоза во рту также может включать в себя применение других антимикотических (противогрибковых) препаратов — например, левориновой мази. Наилучший эффект достигается при использовании нескольких препаратов, чередовании их в течение нескольких дней.
Противогрибковые препараты назначают и для системной терапии — в этом случае внутрь принимают такие лекарства от кандидоза полости рта и других инфекций, как ламизил, дифлюкан, леварин, низорал и др. В наиболее тяжелых случаях заболевания в схему терапии включают прием иммуномодулирующих препаратов, а также использование других средств, оказывающих стимулирующее воздействие на иммунитет и способствующих укреплению собственных защитных сил организма.
Не менее важной задачей является защита от дополнительных грибковых и бактериальных инфекций, которые могут присоединиться к заражению грибком Candida и осложнить течение болезни. С этой целью проводят полоскания антисептическими растворами — фукорцином, йодинолом и другими.
В качестве альтернативного средства можно использовать антисептический ополаскиватель для полости рта АСЕПТА, содержащий активные компоненты хлоргексидин и бензидамин. Оба этих вещества обладают широким противомикробным действием. Регулярное применение ополаскивателей АСЕПТА также оказывает выраженный противовоспалительный эффект и помогает не только устранить неприятные симптомы, но и снизить риск развития осложнений.