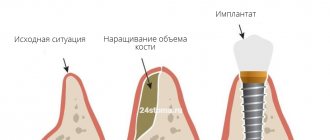
НРК — это один из способов наращивания кости перед имплантацией. К операции прибегают для гарантии первичной стабильности импланта и исключения риска отторжения титанового корня, развития воспаления ткани. Недостаток кости восполняется костным заменителем, который закрепляется мембраной. Используют собственные или синтетические материалы. Метод безопасен: хирургическое вмешательство организуют под местной анестезией, делают небольшие разрезы тканей, производят подсадку костного материала, контролируют процесс приживления трансплантата.
Что такое направленная костная регенерация
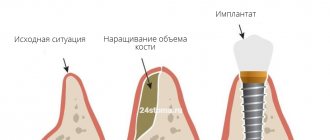
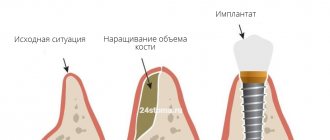
Направленная костная регенерация — это операция по возмещению недостатка костной ткани заменителем, который закрепляют барьерной мембраной. После процедуры вокруг трансплантата образуется каркас (его формируют сосуды и клетки-остеоциты, которые продуцируют новую ткань). Натуральная кость постепенно заменяет искусственный материал.
Наращивание методом НРК производят по классическим параметрам:
- толщина вестибулярной костной стенки (у щеки) — до 2-2,5 мм;
- толщина кости между имплантатом и корнем соседней единицы — до 2,5-3 мм;
- толщина костной стенки между двумя титановыми корнями — до 3 мм.
Часто задаваемые вопросы о наращивании костной ткани
Каковы показания к процедуре синус-лифтинга?
Наращивание объема костной ткани показано, если дно гайморовой пазухи расположено очень низко по отношению к ротовой полости, и для установки имплантата не хватает объема кости. Другая ситуация – это убыль костной ткани после удаления зуба, что связано с отсутствием жевательной нагрузки на этот участок.
Наращивание костной ткани необходима всем, кто решил установить имплантат?
Здравствуйте. Разумеется, нет. Всё зависит от каждого конкретного случая. Вообще, синус-лифтинг делается только в том случае, если у пациента слабая или истончённая кость. В остальных же случаях обходятся без этой операции.
Почему вообще возникает дефицит костной ткани?
Самая часта причина — естественная атрофия (рассасывание) кости после потери зуба. Как показывают исследования, наиболее интенсивно кость атрофируется в первые 2-4 месяца после удаления зуба.
Можно ли избежать направленной костной регенерации при имплантации зубов?
Если отсутствуют меньше 3 подряд идущих зубов, альтернативы нет. Пациент вынужден либо делать процедуру остеопластики, либо отказываться от имплантации в пользу съемного протезирования или установки моста.
Уход за полостью рта после направленной регенерации костной ткани?
Требует остарозжность при чистке зубов и потреблении пищи. Рекомендуется ограничивать потребление слишком твердой еды, чтобы не допустить возможности расхождения швов и ограничить физическую нагрузку.
Как проходит восстановление объема костной ткани?
Для восстановления объема костной ткани при очень тонком участке на месте зубной альвеолы проводят расщепление кости и заполнение полости костной тканью (применяют ауто-, алло- или синтетический трансплантат). Далее после завершения регенерации кости уже можно устанавливать и сам имплантат. Когда нужно нарастить высоту кости, одновременно с внедрением имплантата наращивают костную ткань специальным препаратом, ее заменяющим. Поверх наносят мембранное покрытие. Кость альвеолярного отростка с различными конструкциями наращивания должна заживать и укрепляться в течение 4 – 6 месяцев, после чего уже можно ставить искусственный зуб (керамическую или металлокерамическую коронку). Для восстановления костной ткани челюсти применяют аутогенный трансплантат (кость берется у самого пациента из другого участка челюсти); аллотрансплантат (донорская кость берется у другого человека) или синтетические материалы, имитирующие кость (они содержат кальций и фосфор).
Необходимо ли восстановление костной ткани при пародонтите и пародонтозе?
Восстановление костной ткани при пародонтите или пародонтозе требуется, когда происходит атрофия костной ткани альвеолярных отростков челюстей.
В каких случаях подходит направленная костная регенерация?
Методика подходит для случаев, когда костная ткань имеет среднюю и незначительную степень повреждения как по ширине, так и по высоте. Допускается одновременная установка имплантов. Преимущество технологии заключается в отсутствии необходимости пересаживать костный блок.
Почему после удаления зуба атрофируется костная ткань?
Проблема недостатка костной ткани часто возникает при длительном отсутствии жевательной нагрузки на область после удаления зуба. Также операция по синус-лифтингу показана, когда гайморова пазуха находится слишком низко к ротовой полости, и для установки импланта не хватает объема костной ткани.
Показания
Операция позволяет нарастить «нужный» объем для проведения качественной классической имплантации, способствует восстановлению функций челюсти, возвращает десне привлекательный облик.
Кость наращивают «с запасом», поскольку после операции поверхностные слои будут снабжены небольшим объемом кислорода по причине их меньшего кровообращения. Поэтому рассчитывают рассчитывают объем неизбежной резорбции ткани.
Помимо имплантации, показаниями к НРК являются:
- быстрое восстановление физиологических параметров после удаления зуба;
- врожденная или приобретенная дефектность кости вокруг зубов;
- профилактика смещения зубов, их расшатывания, выпадения при заболеваниях тканей пародонта.
Почему происходит атрофия?
Какие костные материалы применяются
Остеопластика предполагает использование материалов, заменяющих кость. Ранее использовались трансплантаты, которые не получили широкого применения по причине частых отторжений чужеродного материала:
- Аллотрансплантанты
— донорская кость других людей. Материал получали от трупов, обрабатывали, стерилизовали, хранили в банках костной ткани. - Ксенотрансплантаты
— кости животных (крупного рогатого скота, свиней). Материал освобождали от белков методом нагревания (для исключения вероятности аллергической реакции после пересадки).
Мы не применяем устаревшие методики. Сейчас разработано множество синтетических компонентов, способствующих росту собственной кости, которые мы используем для наращивания костной ткани.
Синтетические материалы имеют высокую степень сродства и совместимости с натуральной костью, являются ее аналогами. Это гранулированные составы на базе:
- фосфатов кальция;
- хондроитин-сульфата;
- биостекла.
Эффективность и безопасность искусственных материалов подтверждена многочисленными исследованиями. Они просты в применении, хорошо приживаются, способствуют регенерации собственной кости, гипоаллергенны.
При остеопластике возможна комбинация искусственного заменителя и собственной кости человека в форме стружки (аутотрансплантат). Методика помогает сохранить объем заложенной костной ткани и ускорить темпы восстановления. Этот же метод выручает, если предстоит нарастить большой объем ткани.
При небольшом дефиците можно обойтись только синтетическими материалами.
Снижение частоты осложнений у больных с переломами нижней челюсти и сокращение сроков их нетрудоспособности — серьезная медико-социальная задача, решение которой теснейшим образом связано с репаративной регенерацией кости. Этот процесс зависит от генетического и эпигенетического факторов.
Известно, что скорость регенерации тканей генетически очень жестко лимитирована в небольших пределах, измеряемых часами и даже минутами. Так, для синтеза молекулы коллагена требуется от 4 до 11 ч. Если сборка молекулы длится <4 ч, она будет неполноценной. Такая молекула либо не выйдет из клетки и будет в ней демонтирована, либо будет сейчас же разрушена, как только появится во внеклеточном пространстве, тканевыми протеазами. На современном уровне развития науки невозможно выйти за пределы, разрешенные генотипом. Следовательно, не стоит и ставить заведомо невыполнимую задачу влияния на него с целью ускорения регенерации.
Другое дело, если мы будем воздействовать на эпигенетический компонент, стремясь создать идеальные условия для метаболических процессов в клетке. Это позволит клетке синтезировать необходимые вещества в максимально короткие сроки, заложенные в генотипе. Эпигенетический фактор слагается из многих составляющих: гормональный фон, обеспеченность клеток строительным материалом, витаминами, кислородом, интенсивность резорбции кости, прочность иммобилизации отломков и пр. Эпигенетический компонент весьма вариабелен и вполне доступен для воздействия. Следовательно, можно считать оправданной и реальной задачу создания такого эпигенетического компонента, который способствовал бы максимальной реализации генетических потенций.
В сущности, это — задача, которую мы пытаемся решить на протяжении многих поколений. Сложность ее решения связана с тем, что отсутствуют знания по целому ряду ключевых моментов: 1) до сих пор неизвестны все составляющие эпигенетического фактора; 2) сама генетическая программа не идентична у разных индивидов; 3) разные ткани обладают разной генетической программой; 4) неизвестен оптимум эпигенетического компонента на протяжении всего периода консолидации отломков.
Формирование костной мозоли представляет собой совокупность процессов роста и развития, которые, как известно, исключают друг друга [4]. В костной мозоли одновременно протекают оба процесса, но в разных клеточных популяциях, причем в каждый определенный момент преобладает тот или иной процесс и каждому из них соответствует свой эпигенетический компонент, составляющие которого призваны оптимизировать каждую стадию процесса регенерации.
Идеально оптимизировать все стадии регенерации невозможно. Можно лишь пытаться создать оптимум для той стадии регенерации, в которой находится максимум структур в данное конкретное время. На наш взгляд, от существующей практики назначения 1—2 стимуляторов остеогенеза (гормон, витамин, метилурацил — МУ и пр.) на весь период сращения сломанной кости следует отказаться как от нецелесообразной, а то и просто вредной.
Положительные результаты, полученные отдельными исследователями от применения того или иного препарата, объясняются тем, что в какой-то момент применение этого препарата совпадает с соответствующей фазой регенерации. Самые лучшие результаты ограничиваются сомнительным сокращением срока нетрудоспособности — максимум, на 1 нед.
Таким образом, от нестадийного лечения следует отказаться как от неоправдавшего себя. Необходима целенаправленная разработка стадийных схем лечения, успех которой зависит от знания протяженности и очередности стадий репаративной регенерации кости.
Данные литературы и наш опыт позволяют выделить 5 стадий репаративной регенерации кости [1, 3, 7]: I стадия — 1—2 дня после перелома — деструктивно-резорбтивная; II стадия — 3—8 дней — сочетание дегенеративно-воспалительной и пролиферативной стадий; III стадия — 9—14 дней — синтетическая стадия; IV стадия — 15—21 день — стадия ремоделирования; V стадия — 22—28 дней — стадия созревания костной мозоли.
Исследованиями последних лет показана прямая зависимость интенсивности регенерации от I, пусковой стадии — деструктивно-резорбтивной [2, 6]. Постоянная, точно дозированная микродеструкция кости, лежащая, в частности, в основе компрессионно-дистракционного остеогенеза, позволяет пролонгировать эту стадию сколь угодно долго, поддерживать длительное время процесс репаративной регенерации на очень высоком уровне и бескровно замещать большие дефекты костной ткани [10].
При переломе кости возникает воспалительная реакция, первыми участниками которой являются нейтрофильные лейкоциты. Уже в конце 2-х суток при распаде этих клеток выделяются холин и другие медиаторы, которые приводят к трансформации моноцитов в макрофаги. Эти клетки не только занимаются очищением раны от некротических тканей, распадающихся нейтрофилов, продуктов бактериального распада, но и синтезируют большое количество цитокинов (трансформирующий фактор роста-β, морфогенетический белок кости, инсулиноподобный фактор роста, фактор роста фибробластов, эндотелиальный фактор роста сосудов и др.). Общепризнанным считается, что источником, предшественником остеокластов, являются макрофаги, «сливающиеся» в 1 гигантскую многоядерную клетку [13]. И это кажется логичным, так как для очистки костной раны нужен свой специфический «чистильщик», которым как раз и является остеокласт. Несмотря на обилие цитокинов, до сих пор неясно, под влиянием какого медиатора макрофаги превращаются в остеокласт. Особенностью цитокинов является то, что они действуют на очень коротком расстоянии и на строго определенные клетки-мишени. Остеокласт представляет собой гигантскую клетку, возникшую от слияния несколько десятков макрофагов, что хорошо укладывается в философскую категорию перехода количества в качество. Остеокласт может резорбировать кость, что невозможно для макрофага. Фактически остеокласт является костным макрофагом — «чистильщиком» костной раны.
Существует тесная связь между скоростью резорбции и образования кости. В этом процессе участвуют остеобласты, скелетогенные стволовые и клетки-предшественники, которые могут дифференцироваться по остеогенному либо по хондрогенному пути [8]. Эта дифференцировка зависит от степени восстановления микроциркуляторной сети в месте повреждения и степени оксигенации тканей [9, 11]. Мезенхимальные клетки, т.е. эмбриональные, способны активно делиться и дифференцироваться в разные клетки. Дифференцировка всех этих клеток контролируется и направляется фактором роста фибробластов, инсулиноподобным фактором роста и др. [12].
Наше предположение, что длительное поддержание репаративной регенерации в зоне растяжения молодой костной мозоли (дистракция) на высоком уровне обусловлено не только активностью остеобластов, но и качеством санации костной раны остеокластами, нуждается в проверке. С этой целью были проведены опыты на крысах, в которых исследовали влияние стимуляции и торможения I деструктивно-резорбтивной фазы на репаративную регенерацию нижней челюсти.
Материал и методы
В 1-й эксперимент включили 90 белых беспородных крыс массой 180—200 г, которым под эфирным наркозом рассекали мягкие ткани в правой подчелюстной области, скелетировали нижнюю челюсть, и между первым и вторым молярами маникюрными кусачками производили перелом тела нижней челюсти. Стремясь создать открытый перелом, перфорировали слизистую оболочку, обеспечивая сообщение полости рта с местом перелома челюсти. Наружную рану зашивали. Иммобилизации не производили, но крысы получали мягкую измельченную полноценную пищу. Важную роль в осуществлении физиологического контроля резорбции костной ткани играет гормон паращитовидной железы, чем и определялся дизайн опытов.
Крыс разделили на 3 группы. Животным 1-й группы (контроль) инъецировали физиологический раствор, во 2-й группе — деструктивно-резорбтивную фазу стимулировали путем внутримышечного введения паратиреоидного гормона (ПТГ) в дозе 0,1 ЕД на 100 г массы тела животного в первые 3 дня после перелома; в 3-й группе деструктивно-резорбтивную фазу в те же сроки тормозили интраоральным введением МУ в дозе 2 мг на 100 г массы тела [5].
Во 2-й эксперимент включили 180 таких же животных с аналогичными переломами нижней челюсти. Животных распределили на 9 групп по 20 в группе в зависимости от используемых препаратов. Им в первые 5 сут после перелома нижней челюсти вводили ретаболил, индометацин, дексаметазон, тестостерон, витамин Е, витамин D3, витамин А, ПТГ и кальцитонин (КТ). ПТГ (0,1 ЕД/100 г) и КТ (0,1 ЕД/100 г) вводили внутримышечно ежедневно. Дексаметазон (0,004 мг/100 г) и тестостерон (0,01 мг/100 г) ежедневно инъецировали под кожу. Ретаболил (0,5 мг/100 г) вводили под кожу на 1-й и 5-й дни после перелома. Витамин Е (0,125 мг/100 г), витамин D3 (100 нг/100 г), витамин А (6 ЕД/100 г) и индометацин (0,03 мг/100 г) вводили в полость рта из шприца ежедневно. Чтобы меньше травмировать животных, часть препаратов давали в 1-ю, а часть — во 2-ю половину дня. Результаты оценивали через 1 мес по количеству осложнений и прочности сращения отломков нижней челюсти. Прочность сращения отломков оценивали с помощью машины Instron 1122. Для анализа брали нижние челюсти только с нормальной консолидацией отломков.
Результаты и обсуждение
Как мы и предполагали, использование ПТГ уменьшило количество осложнений на 36%, а применение МУ почти на столько же увеличило (табл. 1).
Необходимо отметить, что длительное применение МУ (в течение 2 нед) привело к тому, что осложнений стало недостоверно меньше, чем в контрольной группе, животные которой получали плацебо. Это объясняется тем, что МУ, отрицательно повлияв на I, резорбтивную, стадию, оказал в более поздние сроки положительное влияние на одну из последующих синтетических стадий.
Статистическая обработка результатов показала, что прочность сращения отломков у животных, получавших ПТГ, была достоверно значительно выше, чем у животных, получавших МУ (см. рисунок).
Рисунок 1. Влияние введения ПТГ и МУ на величину максимального усилия (а) и общей работы (б), необходимых для разрушения костной мозоли нижней челюсти крысы. 1 — нижняя челюсть интактных животных; 2 — нижняя челюсть нелеченых животных; 3 — нижняя челюсть животных после введения ПТГ; 4 — нижняя челюсть животных после введения МУ.
Таким образом, стимулирование I, резорбтивной стадии репаративной регенерации, не только уменьшило число осложнений, но и создало оптимальные условия для остеогенеза, что обеспечило более прочное сращение отломков.
Основываясь на информации о ведущей роли остеоиндукции в репаративном остеогенезе и на результатах нашей работы по стимуляции резорбтивной фазы остеогенеза, обусловленной выделением из травмированной кости белков остеоиндукторов, мы изучали влияние на остеоиндуктивный механизм ряда препаратов, являющихся остеотропными и применяющихся в клинической практике.
После обработки материалов 2-го эксперимента было установлено, что ретаболил, дексаметазон, тестостерон и витамин Е ухудшают остеоиндуктивный потенциал кости, способствуют возникновению травматического остеомиелита, замедляют сращение отломков и, следовательно, их применение в первые дни после травмы нежелательно. Целесообразность применения в ранние сроки после перелома витамина А и КТ сомнительна, так как их действие, по-видимому, опосредовано через синтез остеоиндуктивного фактора, а это требует времени. Поэтому они показаны со второй трети регенераторного периода, т.е. в синтетической стадии. Но их применение, как и индометацина, по крайней мере, безвредно. Хорошие результаты дали ПТГ и активный витамин D3 — кальцитриол (табл. 2).
Исследование показало, что необходима разработка критериев, позволяющих выявлять тип регенерации у конкретного индивида, т.е. устанавливать генетический потенциал его регенераторной способности. Следует объединить силы клиницистов и экспериментаторов с целью определения границ стадий репаративного остеогенеза и разработки методов создания оптимальных условий на каждой из них. Решение этих задач не под силу 1—2 группам; необходима общая координация усилий для разработки принципиально новой тактики и стратегии лечения больных с переломами костей.
Виды мембран
Мембранная техника, которую использует хирург, нужна для изоляции пространства от фиброзной ткани — создания условий для нормальной регенерации ткани. К мембранам предъявляют несколько требований:
- биологическая совместимость;
- прочность;
- предупреждение миграции клеток эпителия;
- соответствующий период резорбции.
В практике применяют два типа мембран:
- Резорбируемые.
Самостоятельно рассасываются через 6-24 недель после наращивания. Мембраны применяют при небольших дефектах (когда нужно нарастить не больше 2 мм) — они не так хорошо держат форму, как следующий вид. - Нерезорбируемые.
Не рассасываются — их устраняют через несколько месяцев после операции.
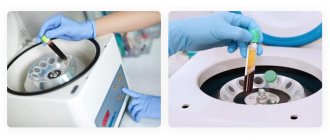
Для быстрого срастания искусственного материала с костной тканью челюсти в ряде случаев используют мембраны из плазмы крови пациента.
Этапы НРК
Операцию организуют под анестезией. Хирург действует по классическому алгоритму:
- Разрезает десну вдоль лунки потерянного зуба, делает несколько разрезов сбоку — отслаивает десневой лоскут.
- Фиксирует в оголенную кость имплант (если операцию организуют одновременно с имплантацией).
- Замещает недостающий объем трансплантатом, покрывает его мембраной с выступом на 2-3 мм за пределы костного материала. Если не исключает факт вдавливания мембраны внутрь дефекта, сверху накладывает титановую сетку.
- Закрепляет мембрану (швами или винтами).
- Сводит края раны, накладывает швы.
Операция длится 1-1,5 часа.
Можно ли проводить одновременно с имплантацией
Две операции комбинируют в одну при соблюдении условий:
- форма дефекта позволяет правильно установить искусственный корень в любой из плоскостей;
- при установке имплантат находится в пределах костного контура (не выходит за касательную, проведенную к линии кости);
- устраняют горизонтальный (не вертикальный) дефект.
Вживленный имплант может стать барьером для роста кровеносных сосудов и тормозить формирование новой кости. Если имплантат выступает за контур костной ткани, не исключают риск получения сформировавшейся фиброзной ткани с включениями подсаженного материала.
Регенерация костей: чем можно ей помочь
3K 4 мин.
Кости составляют основу опорно-двигательного аппарата. Под прочной защитой костей находятся ценные структуры организма — костный мозг, в котором в течение всей жизни идет образование всех клеток крови и иммунитета, а также головной и спинной мозг, осуществляющие регуляцию всех функций организма.
Фото: flickr.com / Yussef
Фото: flickr.com / Yussef
Долгая эволюция создала совершенный механизм образования костной ткани в нашем организме — механизм остеогенеза. Он обеспечивает как ее постоянное обновление (физиологическую регенерацию или так называемое ремоделирование), так и восстановление после травм (репаративную регенерацию).
Кость формально можно назвать композиционным материалом, в состав которого входят органические вещества (основной белок-коллаген) и неорганические вещества (основные соли — кальция и фосфора). Два главных вида клеток — разрушающие кость (остеокласты) и формирующие кость (остеобласты) — трудятся в течение всей нашей жизни, обеспечивая обновление костной ткани и ее восстановление после травм.
Биоминерализацию белков могли осуществлять организмы уже более 600 млн лет назад. Раковины моллюсков, иглы морского ежа, наружный скелет членистоногих — результат этого процесса. Процесс биоминерализации коллагена при образовании костной ткани (то есть инкрустация его солями кальция, фосфора и некоторыми микроэлементами) эволюционно древний, с одной стороны, а с другой — находящийся под контролем нервной и гуморальной (через кровь с помощью биологически активных веществ и гормонов) систем. Кроме того, в костной ткани и костном мозге находится глубокий резерв организма — центральное депо стволовых клеток, замещающих в течение жизни состарившиеся или погибшие клетки во многих органах и тканях.
Изучение механизмов и процессов остеогенеза постепенно привело к пониманию того, какие материалы и конструкты на их основе нужно разрабатывать, чтобы осуществлять органотипическое (то есть с формированием типичного для этого органа структур) замещение костных дефектов. Этот подход называется биомиметическим.
Когда же может понадобиться помощь регенерационным процессам в костной ткани, если они такие совершенные, эволюционно древние? Есть такие ситуации. Во-первых, это так называемые костные дефекты, превосходящие по размерам критические, костные дефекты у пожилых людей с нарушениями кальциевого обмена и, наконец, костные дефекты у онкологических больных после химио- или лучевой терапии, когда регенерация затруднена.
То есть такие материалы востребованы при реконструктивно-пластических операциях в травматологии, челюстно-лицевой хирургии, стоматологии и, конечно, в онкологии.
Сегодня опухоли костей и метастазы в костную ткань не приговор. Их удаляют, замещая дефекты остеопластическими материалами. Полнота реабилитации у этой категории больных напрямую зависит от успехов в медицинском материаловедении.
История создания остеопластических биоматериалов насчитывает более 60 лет. Первое поколение таких материалов составляли биоинертные материалы, второе — биоактивные, биодеградируемые, третье — материалы для стимулирования специфических клеточных ответов на молекулярном уровне.
Золотым стандартом, тем не менее, остается использование аутологичной (собственной) костной ткани. Однако необходимость дополнительного оперативного вмешательства и недостаточное количество материала для закрытия крупных дефектов привели к идее использовать аллогенную (другого организма) костную ткань. Но при этом появилась опасность переноса от донора неидентифицированных инфекционных, а также аллергизирующих агентов. Материаловеды предложили использовать для этих целей синтетические кальций-фосфатные материалы, близкие по составу к неорганической составляющей костной ткани. Они широко применяются и сегодня, так как биосовместимы, обладают остеоиндуктивными (стимулирующими остеогенез) свойствами и используются клетками для построения новой кости. Однако оказалось, что они растворяются медленнее, чем образуется кость.
Неожиданный толчок в развитии биоматериалов дало изучение скелета кораллов. Он состоит из карбоната кальция, имеет особо прочную кристаллическую решетку-арагонит, сквозную пористость (что обеспечивает поток питательных веществ, газов, прорастание сосудов) и скорость биорезорбции сходную со скоростью остеогенеза. Он оказался блестящим материалом природного происхождения для замещения костных дефектов. Однако добыча кораллов ограниченна, и трудно стандартизировать их микроэлементный состав. Это привело к идее трехмерной печати для создания конструктов с целью замещения костных дефектов заданной формы, пористости и архитектоники поверхности, используя в качестве «чернил» кальций-фосфатные материалы.
Следующим этапом развития этого направления стала 3D-печать композиционных конструктов, содержащих как натуральную кость, так и органическую составляющую. В качестве таковой используют полимеры как природного (коллаген, альгинат, хитозан), так и синтетического происхождения. Еще более стимулировать остеогенез удалось при насыщении таких конструктов собственными стволовыми клетками из костного мозга, что открыло возможности изготовления персонализированных имплантатов заданной геометрии, пористости и архитектоники.
И, наконец, современные исследования в этой области посвящены разработке технологий функционализации таких 3D-конструктов биологически активными веществами (например, для пожилых людей или при крупных дефектах), антибиотиками (при открытых костных травмах, опасности инфицирования и развития воспалительных процессов) или противоопухолевыми препаратами. В последнем случае предполагается с помощью конструктов осуществлять адресную доставку химиопрепаратов с пролонгированным действием, что позволит снизить нагрузку системной (внутривенной) химиотерапии у онкологических больных.
Наталья Сергеева, доктор биологических наук, профессор, завлабораторией МНИОИ им. П. А. Герцена — филиал ФГБУ «НМИЦ радиологии» Минздрава России