- Причины рака слюнной железы и группы риска
- Симптомы заболевания
- Методы диагностики
- Классификация: типы рака слюнной железы
- Стадии заболевания
- Лечение
- Осложнения и рецидивы
- Прогноз жизни при разных стадиях рака и профилактика
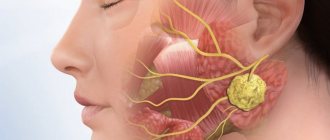
Слюнные железы вырабатывают слюну — жидкость, находящуюся в ротовой полости и выполняющую некоторые важные функции: смачивание слизистой оболочки, пищи, облегчение артикуляции, глотания, защиту от болезнетворных бактерий и пр. Выделяют две группы слюнных желез:
- Большие: подъязычные, околоушные, подчелюстные.
- Малые имеют микроскопическое строение, разбросаны по всей ротовой полости — всего их насчитывается несколько сотен.
Рак может развиваться во всех этих железах. Чаще всего (в 7 из 10 случаев) доброкачественные и злокачественные опухоли возникают в околоушных слюнных железах. Примерно 1–2 опухоли из десяти приходятся на подчелюстные слюнные железы, в 50% случаев они имеют злокачественный характер. В редких случаев рак развивается в подъязычной или мелких слюнных железах.
Причины рака слюнной железы и группы риска
Нормальная клетка слюнной железы становится раковой, когда в ней происходит определенный набор мутаций. К развитию злокачественных опухолей приводят мутации в онкогенах (гены, которые активируют размножение клеток) или генах-супрессорах опухолей (подавляют размножение клеток, «чинят» поврежденную ДНК, запускают запрограммированную клеточную смерть — апоптоз). В каждом конкретном случае судить о причинах произошедших в клетках мутаций очень сложно. Нельзя сказать, почему именно они произошли.
Выделяют некоторые факторы риска, повышающие вероятность развития злокачественной опухоли:
- Чем старше человек, тем больше накапливается изменений в его генах, тем выше вероятность развития различных типов рака.
- У мужчин рак слюнной железы бывает чаще, чем у женщин.
- Облучение головы. Например, это может быть ранее перенесенный курс лучевой терапии, воздействие ионизирующих излучений на рабочем месте.
- Есть данные о том, что риск рака слюнных желез повышен у людей, которые имеют определенные профессиональные вредности: контакт с асбестом, пылью сплавов никеля, работа на предприятиях, которые занимаются производством резины, деревообработкой.
Роль наследственности на данный момент считается незначительной. Большинство больных не имеют отягощенного семейного анамнеза (близких родственников, у которых был диагностирован тот же тип рака). Не доказана роль алкоголя и табака. Известно, что эти вредные привычки в целом повышают риск развития рака головы и шеи, но связь со злокачественными опухолями слюнных желез не обнаружена.
Опасен ли мобильный телефон? Во время одного исследования ученые обнаружили, что у активных пользователей сотовых телефонов чаще встречаются опухоли околоушной слюнной железы (как правило, доброкачественные). Но другие исследования такой взаимосвязи не выявили.
Симптомы заболевания
Доброкачественные и злокачественные опухоли слюнных желез проявляются сходными симптомами. Одно из главных отличий в том, что рак растет намного быстрее и чаще приводит к ряду симптомов, связанных с прорастанием в окружающие ткани, сдавлением нервов.
Нужно посетить врача, если вас стали беспокоить следующие симптомы:
- Появилось уплотнение или отек во рту, в области щеки, челюсти, шеи.
- Вы заметили, что ваше лицо стало асимметричным.
- Беспокоит боль во рту, в области шеи, уха, щеки, челюсти. Она долго не проходит.
- Онемение части лица.
- Слабость в мимических мышцах, из-за этого половина лица может быть «опущена», что становится особенно заметно при оскаливании зубов, нахмуривании бровей.
- Не получается широко открыть рот.
- Затруднение глотания.
Диагностика
Перед тем, как назначить анализы, онколог осматривает пациента, задает вопросы о симптомах, которые его настораживают и хронических заболеваниях. Далее следует клиническое обследование:
- УЗИ и КТ слюнных желез;
- биопсия (для гистологического анализа ткани опухоли);
- ортопантомография;
- рентген челюсти;
- рентген слюнной железы после введения йодсодержащего контрастного препарата (сиалоаденография);
- радиоизотопное исследование;
- мазок для цитологического исследования.
Если есть подозрение, что опухоль успела метастазировать, врач направляет на дополнительное обследование – УЗИ лимфоузлов, МРТ, рентгенографию, ПЭТ (позитронно-эмиссионная томография).
Методы диагностики
Во время первичного приема врач-онколог беседует с пациентом, расспрашивает его, пытаясь выяснить факторы риска, проводит осмотр. Доктор ощупывает опухоль на лице и шейные лимфатические узлы, оценивает чувствительность лица и работу мимических мышц. После этого больной может быть направлен на дополнительную консультацию к ЛОР-врачу.
Компьютерная томография и магнитно-резонансная томография помогают оценить размеры, форму и расположение опухоли, обнаружить очаги в лимфатических узлах и других органах. В настоящее время золотым стандартом в поиске отдаленных метастазов является ПЭТ-сканирование. Если опухоль находится рядом с челюстью, проводят рентгенографию. Рентгенографическое исследование грудной клетки помогает обнаружить метастазы в легких, оценить состояние легких и сердца перед хирургическим лечением.
Самый точный метод диагностики рака слюнных желез — биопсия. Во время этой процедуры врач получает фрагмент патологически измененной ткани и отправляет в лабораторию для цитологического, гистологического исследования.
Чаще всего проводят тонкоигольную аспирационую биопсию. Опухолевую ткань получают с помощью полой иглы, напоминающей ту, что используют для инъекций. Если не удается получить нужное количество ткани, врач проводит инцизионную биопсию: делает разрез и удаляет часть опухоли.
Если в образце обнаружены опухолевые клетки, диагноз рака практически не вызывает сомнений.
Противопоказания к исследованию
Нет противопоказаний, связанных с состоянием самих слюнных желез. Но существуют препятствия более общего характера, усложняющие томографию слюнных желез или делающие обследование невозможным:
- психические расстройства, в то числе клаустрофобия;
- первые три месяца беременности;
- наличие в теле пациента металлических предметов.
При нарушениях нервно-психического характера зачастую требуется подготовка с участием психолога. Во время подготовки к МРТ человека убеждают в безопасности процедуры, морально готовят к пребыванию внутри изолированной камеры. При наличии неконтролируемых движений (например, дрожания частей тела) бывает необходим наркоз.
Беременным женщинам проводят магнитно резонансную томографию, но в первом триместре лучше воздержаться даже от магнитного воздействия на плод.
Наибольшую опасность представляют предметы из металлов, особенно ферромагнитных, попавших в зону действия аппарата. Не допускается нахождение инвалидных колясок и протезов в кабинете, где расположено оборудование. Исследуемого доставляют на каталке или носилках. При необходимости заменяют одежду, чтобы не было металлических пряжек, пуговиц, люверсов.
Съемные зубные протезы, кольца, серьги и браслеты снимаются. Однако, несъемные объекты, как кардиостимуляторы, титановые штифты или пластины, становятся непреодолимым препятствием.
Классификация: типы рака слюнной железы
Слюнные железы состоят из разных типов клеток, любые из них могут дать начало злокачественной опухоли. Поэтому тут встречаются разные типы рака:
- Мукоэпидермоидный рак слюнной железы — наиболее распространенная разновидность. Чаще всего он встречается в околоушных слюнных железах, реже — в подчелюстных и мелких. Эти опухоли редко бывают агрессивными.
- Аденоидная кистозная карцинома характеризуется очень медленным ростом и редким метастазированием. Однако, от этой злокачественной опухоли бывает очень сложно избавиться: она может рецидивировать спустя длительное время после лечения.
- Аденокарциномой называют злокачественную опухоль, которая развивается из железистых клеток. В слюнных железах могут возникать разные виды аденокарцином: ациноклеточный рак, полиморфная аденокарцинома низкой степени злокачественности, базальноклеточная аденокарцинома, светлоклеточный рак, цистаденокарцинома и др.
- К редким типам злокачественных раковых опухолей слюнных желез относят: плоскоклеточный рак, эпителиально-миоэпителиальную карциному, анапластическую мелкоклеточную карциному, недифференцированные карциномы.
О представленной статистике
Термин “5-летняя выживаемость” не означает, что вам осталось жить всего лишь 5 лет. Он используется при подсчете числа людей, проживших 5 лет и более со дня постановки диагноза. Многие люди живут гораздо дольше 5 лет.
Некоторые из статистических показателей на этой странице демонстрируют относительную выживаемость. При подсчете относительной выживаемости ученые принимают во внимание тот факт, что некоторые онкологические больные умирают не от рака, а по другим причинам.
Такой принцип позволяет создать более точную картину выживаемости. Статистику относительной выживаемости рассчитывают либо по стадиям рака больших слюнных желез, либо вне зависимости от типа и стадии заболевания.
Стадии заболевания
Рак слюнных желез, как и другие злокачественные опухоли, классифицируют по стадиям в соответствии с общепринятой системой TNM. Буква T в аббревиатуре обозначает характеристики первичной опухоли: размеры и степень ее прорастания в окружающие ткани, N — распространение в лимфатические узлы, M — наличие отдаленных метастазов. В зависимости от этих показателей, в течении рака слюнной железы выделяют следующие стадии:
- Стадия 0 — это «рак на месте» (карцинома in situ). Опухоль находится в пределах слоя клеток, которые образуют слюнную железу, и не прорастает в соседние ткани.
- Стадия I — опухоль, которая находится в пределах слюнной железы и имеет размеры не более 2 см.
- Стадия II — опухоль достигает размеров более 2 см, но не более 4 см.
- Стадия III — опухоль, которая достигает размеров более 4 см и/или распространяется в окружающие ткани, либо опухоль любого размера, которая проросла в окружающие ткани, распространилась в один шейный лимфатический узел на той же стороне, причем, очаг в лимфоузле не более 3 см и не распространяется за его пределы.
- Стадия IV включает подстадии IVA, IVB или IVC. Первые две характеризуются разной степенью распространения злокачественной опухоли в анатомические структуры головы, шеи, в лимфатические узлы. Если диагностирована стадия IVC, это означает, что имеются отдаленные метастазы.
Помимо стадий, выделяют три степени злокачественности рака слюнных желез:
- I степень — низкая степень злокачественности. Такие опухоли называют высокодифференцированными. Опухолевая ткань максимально похожа на нормальную ткань слюнных желез. Она медленно растет, и прогноз для таких пациентов наиболее благоприятен.
- II степень — это умеренно дифференцированные опухоли. Опухолевая ткань более существенно отличается от нормальной. Такой рак более агрессивен и отличается более плохим прогнозом.
- III степень — низкодифференцированные опухоли. Раковые клетки практически полностью утрачивают черты нормальных. Такие опухоли ведут себя наиболее агрессивно.
Определение степени злокачественности помогает врачу спрогнозировать, как будет вести себя рак, и правильно спланировать лечение.
Опухоли слюнных желез
СПЕЦИАЛИЗИРОВАННАЯ ОНКОЛОГИЧЕСКАЯ ПОМОЩЬ www.OncoClinic.com
Опухоли слюнных желез составляют 1-5% всех новообразований тела человека. Наиболее часто возникают в околоушных слюнных железах. Возраст больных — преимущественно 40-60 лет. 60-80% опухолей являются доброкачественными. Самая распространенная гистологическая форма доброкачественных опухолей — плеоморфная аденома (60%).
Злокачественные опухоли чаще развиваются в подъязычной, подчелюстной и малых слюнных железах (50-80%). Основными гистологическими формами являются мукоэпидермоидный рак и аденокистозная карцинома. Метастазирование карцином в регионарные лимфатические узлы наблюдается в 25-50% случаев. Для аденокистозной карциномы (цилиндромы) характерно отдаленное гематогенное метастазирование в кости и легкие (40-45%).
Международная гистологическая классификация опухолей слюнных желез
1. Аденомы: 1.1. Плеоморфная аденома. 1.2. Миоэпителиома (миоэпителиальная аденома). 1.3. Базальноклеточная аденома. 1.4. Аденолимфома. 1.5. Онкоцитома. 1.6. Каналикулярная аденома. 1.7. Сальноклеточная аденома. 1.8. Протоковая папиллома. 1.9. Цистаденома.
2. Карциномы: 2.1. Ацинозноклеточная карцинома. 2.2. Мукоэпидермоидная карцинома. 2 3. Аденокистозная кариинома. 2.4. Полиморфная низко-злокачественная аденокарцинома. 2.5. Эпителиально-миоэпи-телиальная карцинома. 2.6. Базальноклеточная аденокарцинома. 2.7. Сальноклеточная карцинома. 2.8. Папиллярная цистаденокарцинома. 2.9. Муцинозная аденокарцинома. 2.10. Онкоцитарная карцинома. 2.11. Карцинома слюнного протока. 2.12. Аденокарцинома. 2.13. Злокачественная миоэпителиома (миоэпителиальная карцинома). 2.14. Карцинома в плеоморфной аденоме (злокачественная смешанная опухоль). 2.15. Чешуйчатоклеточная карцинома. 2.16. Мелкоклеточная карцинома. 2.17. Недифференцированная карцинома. 2.18. Другие карциномы.
3. Неэпителиальные опухоли.
4. Злокачественные лимфомы.
5. Вторичные опухоли.
6. Неклассифицируемые опухоли.
7.0пухолеподобные процессы.
Международная классификация по системе TNM
Применима для рака околоушной, подчелюстной и подъязычной слюнных желез.
Т — первичная опухоль: Тх — недостаточно данных для оценки первичной опухоли, Т0 — первичная опухоль не определяется, Т1 — опухоль до 2 см в наибольшем измерении без распространения за пределы железы, Т2 — опухоль до 4 см в наибольшем измерении без распространения за пределы железы, ТЗ — опухоль с распространением за пределы паренхимы без поражения VII нерва и/или от 4 до 6 см в наибольшем измерении без распространения за пределы железы, Т4 — опухоль более 6 см в наибольшем измерении и/или с поражением основания черепа, VII нерва. Примечание. Все категории подразделяются на а — нет местного распространения и б — имеется местное распространение. О распространении за пределы железы свидетельствуют клинические или макроскопические признаки инвазии кожи, мягких тканей, кости или нерва. Микроскопические признаки сами по себе не означают распространения опухоли за пределы паренхимы для классификационных целей.
N/pN — регионарные лимфатические узлы: N/pNx — недостаточно данных для оценки поражения регионарных лимфатических узлов, N/pN0 — нет признаков метастатического поражения регионарных лимфатических узлов. pN0 — гистологические исследование материала выборочного участка тканей шеи включает 6 и более лимфатических узлов; гистологическое исследование материала, полученного с помощью радикальной шейной лимфаденэктомии, включает 10 и более лимфатических узлов, N/pN 1 — метастазы в одном лимфатическом узле на стороне поражения, до 3 см и менее в наибольшем измерении, N/pN2 — метастазы в одном или нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении или метастазы в лимфатических узлах шеи с обеих сторон или противоположной стороны, до 6 см в наибольшем измерении: N/pN2a — метастазы в одном лимфатическом узле на стороне поражения, до 6 см в наибольшем измерении, N/pN2b — метастазы в нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении, N/pN2c — метастазы в лимфатических узлах с обеих сторон или с противоположной стороны, до 6 см в наибольшем измерении, N/pN3 — метастаз в лимфатическом узле, более 6 см в наибольшем измерении.
М — отдаленные метастазы: Мх — наличие отдаленных метастазов не может быть оценено, М0 — нет отдаленных метастазов, M1 — отдаленные метастазы.
Требования к определению категорий рТ и рМ соответствуют требованиям к определению категорий ТиМ.
Группировка по стадиям
Стадия I Т1-2 N0М0 Стадия II ТЗN0М0 Стадия III Т1-2N1М0 Стадия IV Т4N0М0 ТЗ-4N1М0 Любая Т N2-3М0 Любая Т Любая NM1
Клиника. Доброкачественные опухоли больших слюнных желез развиваются безболезненно и медленно, иногда в течение десятков лет. Кожа над опухолью не изъязвляется и сохраняет подвижность. Огромные размеры новообразования не являются свидетельством его злокачественности. Опухоль глоточного отростка околоушной слюнной железы может вызывать развитие дисфагии, оталгии или тризма. Со стороны полости рта обнаруживается деформация глоточной стенки и дужек мягкого неба.
Клиническое течение злокачественных новообразований в ранних стадиях мало отличается от течения доброкачественных опухолей. Косвенные признаки злокачественности или озлокачествления — паралич лицевого нерва, появление болей, более короткий анамнез заболевания. По мере роста злокачественной опухоли ограничивается ее смещаемость, появляются инфильтрация подкожной клетчатки (слизистой) и покраснение кожи, которые впоследствии изъязвляются. Дальнейшее распространение опухоли приводит к вовлечению в процесс жевательных мышц и костей черепа.
Диагностика основана на клинических признаках злокачественности (быстрый рост, неподвижность опухолевого узла, болевой синдром, парез лицевого нерва, метастазирование), результатах УЗИ, рентгенологического (сиалография), цитологического и морфологического исследований. Дифференциальный диагноз проводится с воспалительными процессами, кистами, туберкулезным поражением. Опухоли околоушной слюнной железы необходимо также дифференцировать с метастатическим поражением околожелезистых и лимфатических узлов околоушных слюнных желез.
Лечение доброкачественных опухолей слюнных желез хирургическое (с интраоперационным гистологическим исследованием). При размерах первичной опухоли до 2 см выполняют энуклеацию опухоли или резекцию железы (для плеоморфной аденомы), в остальных случаях — субтотальную резекцию или паротидэктомию с сохранением ветвей лицевого нерва. Рецидивы плеоморфной аденомы лечат комбинированно.
Высокодифференцированные мукоэпидермоидные опухоли лечат хирургическим путем (паротидэктомия). Сохранение лицевого нерва допустимо при ранних стадиях (Т1-2), если нет клинических данных, свидетельствующих о его поражении. Лечение аденокистозной и низкодифференцированной мукоэпидермоид-ной карциномы, недифференцированной карциномы и аденокарциномы комбинированное (лучевая терапия + операция). Дистанционную лучевую терапию проводят в суммарной очаговой дозе 50-60 Гр на всю железу. При реализованных регионарных метастазах и низкодифференцированных опухолях в поле облучения включают шейные лимфатические узлы на стороне первичного очага. Через 2-3 нед выполняют паротидэктомию.
Наличие метастазов в шейных лимфатических узлах является показанием к фасциально-футлярному иссечению клетчатки либо операции Крайла. В этом случае регионарный лимфатический аппарат удаляют в едином блоке с железой. Лечение злокачественных опухолей подчелюстной слюнной железы осуществляют по тем же принципам с обязательным выполнением шейной лимфаденэктомии на стороне поражения. При лечении злокачественных опухолей малых слюнных желез профилактическую шейную лимфаденэктомию не выполняют. При местно-регионарном распространении и отдаленных метастазах низкодифференцированных опухолей применяют химиотерапию. С этой целью могут быть использованы схемы, включающие цисплатин, метотрексат, доксорубицин, 5-фторурацил. Паллиативное химиолучевое лечение (60-70 Гр) в ряде случаев позволяет перевести местно-распространенный опухолевый процесс в резектабельное состояние.
Прогноз. Пятилетняя выживаемость при лечении мукоэпидермоидных карцином высокой степени дифференцировки составляет 92%, низкой — 68%, для фиброзного варианта аде. нокистозной карциномы — 85%, смешанного — 50%, солидного — 0% (Garry L. Claiman, 1997). При аденокарциноме и других видах карцином излечение наблюдается в 20-25% случаев.
Поделиться ссылкой:
Лечение
Лечением пациента занимается команда врачей, в которую могут входить: клинический онколог, ЛОР-врач, онколог-хирург, челюстно-лицевой хирург, химиотерапевт, радиотерапевт и др. Программа лечения определяется стадией рака, гистологическим типом опухоли, ее локализацией (какая железа поражена), возрастом, общим состоянием и сопутствующими заболеваниями пациента.
Хирургия
Если опухоль не сильно проросла в окружающие ткани, то она является резектабельной, то есть ее можно удалить хирургическим путем. Задача хирурга — иссечь опухоль с захватом окружающих тканей так, чтобы на линии разреза не осталось раковых клеток, то есть обеспечить негативный край резекции. Если опухолевые клетки распространились в лимфатические узлы, или по данным биопсии диагностирован агрессивный рак, лимфоузлы также удаляют.
При раке околоушной слюнной железы хирургическое вмешательство представляет определенные сложности, потому что через железу проходит лицевой нерв, который контролирует работу мимических мышц. Если опухоль затрагивает только поверхностную долю железы, можно удалить ее отдельно — выполнить поверхностную паротидэктомию. При этом нет риска повредить лицевой нерв. В некоторых случаях приходится удалять всю железу, а если опухоль проросла в лицевой нерв — то и его.
При раке подъязычной и поднижнечелюстной железы хирург удаляет саму железу и часть тканей, расположенных вокруг нее, в том числе, возможно, костную ткань. В некоторых случаях приходится иссекать нервы, которые контролируют чувствительность, движения в нижней части лица, в языке, чувство вкуса.
При раке мелких желез удаляют пораженную железу и часть окружающих тканей. Объем операции зависит от размеров и расположения опухоли.
Лучевая терапия
Показания к применению лучевой терапии при злокачественных опухолях слюнных желез:
- Для борьбы со злокачественными опухолями, которые не могут быть удалены хирургическим путем в силу своего расположения или размеров. Иногда облучение дополняют курсами химиотерапии.
- После хирургического лечения. Такую лучевую терапию называют адъювантной, иногда ее сочетают с химиотерапией. Облучение после операции помогает уничтожить оставшиеся раковые клетки и предотвратить рецидив.
- При запущенном раке. В данном случае лучевая терапия направлена на борьбу с болью, нарушением глотания, кровотечением и другими симптомами.
Обычно облучение проводят пять дней в неделю в течение 6–7 недель. Если лучевую терапию применяют в паллиативных целях, курс будет короче.
Химиотерапия
Химиотерапию применяют при злокачественных новообразованиях слюнных желез довольно редко. Противоопухолевые препараты могут уменьшить размеры опухоли, но не способны полностью ее уничтожить. Чаще всего их назначают при запущенном раке в качестве паллиативного лечения или в дополнение к лучевой терапии.
В зависимости от типа и других характеристик рака, врач может назначить комбинации разных химиопрепаратов: карбоплатина, цисплатина, 4-фторурацила, доксорубицина, паклитаксела, циклофосфамида, винорелбина, доцетаксела, метотрексата. Химиотерапию при раке всегда проводят циклами. Пациенту вводят препарат, потом делают «передышку» в течение нескольких дней. Курс лечения может состоять из нескольких циклов.
Реабилитация
После лечения могут сохраняться некоторые проблемы, связанные с повреждением нервов: нарушение функции мимической мускулатуры лица, расстройства речи, глотания, косметические дефекты. Некоторые побочные эффекты химиопрепаратов и лучевой терапии проходят после завершения терапии, а другие сохраняются в течение длительного времени. В таких случаях показаны курсы реабилитации. Врач составляет программу восстановительного лечения индивидуально, в зависимости от тяжести и характера расстройств.
Осложнения и рецидивы
Даже если лечение завершилось успешно, и по результатам обследования в организме пациента не обнаруживаются признаки присутствия раковых клеток, в будущем может произойти рецидив. Поэтому нужно регулярно наблюдаться у врача-онколога, приходить на осмотры, проходить различные исследования и сдавать анализы.
Обычно доктор назначает осмотры раз в несколько месяцев в течение нескольких лет, затем — реже.
- Если произошел рецидив рака, варианты лечения могут быть разными:
- Если опухоль может быть удалена, выполняют хирургическое вмешательство с последующим курсом лучевой терапии.
- Если опухоль не получается удалить хирургически, врач назначает лучевую терапию в сочетании с химиотерапией.
- Если имеются отдаленные метастазы, основным методов лечения становится химиотерапия. Лучевую терапию и хирургическое лечение можно использовать для борьбы с некоторыми симптомами.
При запущенном раке с метастазами достижение ремиссии становится крайне маловероятным. В таком случае лечение будет направлено на замедление прогрессирования рака, борьбу с симптомами, продление жизни больного.
Врачи «Евроонко» берутся за лечение рака на любой стадии. Для нас не существует безнадежных пациентов. Всегда можно помочь, и мы знаем, как это правильно сделать, у нас есть все необходимые технологии, препараты последнего поколения.