Из чего состоит пульпа зуба?
Анатомическое строение пульпы зуба
С точки зрения анатомии ткань делится на две зоны. Коронковая зубная мякоть имеет рыхлую структуру и участвует в дентиногенезе, все слои пульпы зуба в этой части пронизаны обширной сетью капилляров и нервных клеток. Корневая пульпа зуба более плотная, поскольку не содержит большого количества клеточных элементов, зато насыщена коллагеновыми волокнами. Через апикальное отверстие каналы сообщаются с тканями пародонта и позволяют минералам и питательным веществам поступать к стенкам зуба.
Пульпа и дентин зуба образуют прочный комплекс — твердая ткань оберегает зубную мякоть от внешних раздражителей, а та, в свою очередь, помогает образованию дентина.
Пульпа переднего зуба плавно переходит от коронковой к корневой части, зубная мякоть моляров имеет четкие границы — устья дентальных каналов.
Гистологическое строение пульпы зуба
В пульпе находится большое количество различных элементов:
- Волокна эластина и коллагена снабжают орган гиалуроновой кислотой, уменьшая восприимчивость к токсинам и бактериям.
- Одонтобласты и звездчатые клетки отвечают за регенерацию пульпы зуба.
- Лейкоциты, лимфоциты и фибропласты поддерживают жизнедеятельность эпителия и организуют связь между клетками.
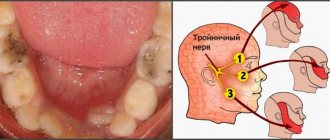
- Разветвленная сеть нервных отростков образует сплетение Рашкова и провоцирует возникновение болевой чувствительности при действии раздражителей — иннервация пульпы зуба происходит за счет тройничного нерва.
- Сосуды и капилляры обеспечивают кровоснабжение пульпы зуба, необходимое для питания тканей.
Состав пульпы зуба
Ткань на 74 % состоит из воды, оставшаяся часть — органические и неорганические слои. Клетки пульпы включают белковые соединения, кислоты, липиды, глюкозу и различные ферменты, что позволяет эпителию активно потреблять и перерабатывать кислород.
Многие ошибочно полагают, что пульпа — это нерв. Мнение неверно, поскольку кроме нервных сплетений ткань содержит кровеносные сосуды и коллагеновые волокна. |
Одонтобласты
Одонтобласты — это высокие призматические клетки, выстилающие полость коронки (ПК) подобно эпителиальному слою. Ядро с заметным ядрышком располагается базально. Цитоплазма включает многочисленные нитевидные митохондрии, хорошо развитую гранулярную эндоплазматическую сеть и очень большой комплекс Гольджи, от которого отделяются вакуоли со слоистым содержимым, скапливающиеся в направлении апикального полюса клетки, где они окончательно трансформируются в гранулы с осмиофильным содержимым. Содержимое вакуолей, освобождающееся путем экзоцитоза, представляет собой преколлаген и протеогликаны предентина. Некоторые гранулы выделяются в предентин и трансформируются в дентиновые матричные везикулы (МВ), которые начинают минерализацию дентина. Хорошо развитые запирающие зоны (33), zonulae occludentes, обеспечивают прочные связи между одонтобластами.
Очень длинный и часто разветвленный отросток, называемый волокном Томса (ВТ), появляется из апикального полюса каждого одонтобласта.
В предентине волокна Томса окружены сплетением коллагеновых микрофибрилл (см. стрелки), а в дентине они продолжаются в дентинных трубочках (ДТ) до дентиноцементного и дентиноэмалевого соединений. Сразу после выхода из апикальных полюсов волокна Томса отдают тонкие боковые ветви (В), плохо различимые в световом микроскопе. Волокна и их ветви окружены минерализованным перитубулярным дентином, называемым оболочкой Неймана (ОН). Волокна Томса и дентинные трубочки обеспечивают транспорт питательных веществ в дентин.
Хотя одонтобласты образуют комплекс тесно связанных клеток, они не формируют эпителиального слоя, так как не имеют базальной мембраны и обильно кровоснабжаются многочисленными капиллярами (Кап), окруженными собственными базальными мембранами (БМ). Нервные волокна (НВ) проходят между одонтобластами и сопровождают некоторые из волокон Томса в дентинных трубочках. Этим частично объясняется чувствительность дентина.
Функцией одонтобластов является продуцирование дентина в течение всей жизни человека, вызывющее прогрессивное уменьшение полости зуба.
Возрастные изменения пульпы зуба
Пульпа временных и постоянных зубов имеет схожую структуру и лишь со временем истончается. До формирования корней пульпа молочного зуба сосредоточена в коронковой части. Позже ткань начинает распространяться в дентальные каналы через апикальное отверстие и разрастаться в широкую сеть. Пульпа зуба у ребенка отличается массивной и плотной структурой, а также большим размером волокон.
Развитие пульпы зуба продолжается всю жизнь, но с возрастом процессы регенерации замедляются: количество активных клеток уменьшается, что приводит к хрупкости сосудов, недостаточному питанию тканей, зуб страдает от атрофии одонтобластов, то есть от невозможности образования дентина. Описанные изменения касаются пожилых людей.
Строение зуба
Если смотреть на зуб в разрезе, он представлен следующими тканями (от периферии к центру): эмаль, дентин, цементная и пульповая. Поддерживается в лунке за счет альвеолярной кости, десен и периодонтальной связки.
Часть зуба, видимая в полости рта, называется зубной коронкой, а части под ней, расположенные в десне и кости – шейкой и корнем. Шейка – это слегка зауженная часть зуба, окруженная десной. Корень погружен в зубную альвеолу. Сверху его есть apex radicis или верхушка, где находится отверстие: сквозь него нервно-сосудистый проходит в зуб.
Функции пульпы зуба
Основная роль пульпы заключается в выполнении нескольких задач для поддержания жизнедеятельности зуба.
- Пластическая функция.
Образование основного дентина, а также формирование твердой ткани при повреждениях. - Защитная функция.
Препятствие проникновению инфекций в пародонт через каналы, удаление мертвых клеток, поддержание процессов регенерации. - Сенсорная функция.
Сигнал о наличии внешнего или внутреннего раздражителя для сохранения здоровья зуба. - Трофическая функция.
Поступление питательных элементов к дентину и зубной эмали.
Функции
Основными задачами, которыми выполняет пульпа, являются:
- защитная;
- сенсорная;
- пластическая;
- трофическая.
Именно пульпа отвечает за правильное развитие и рост зачатка будущего зуба, дальнейшее формирование. При помощи этого органа происходит наращивание массы, толщины во весь период жизни. Без пульпы не происходит нормального питания тканей, выделение антиоксидантов и прочих веществ отвечает за твердость и защиту. Одной из важнейших функций также является сенсорная, то есть передача сигналов о состоянии тканей, боли при начале развития воспалительных процессов.
Что может стать причиной появления пульпита?
Ожог пульпы зуба
Как правило, ожог пульпы при обточке зуба возникает вследствие врачебной ошибки или неаккуратности. Перед протезированием коронковая часть обрабатывается при высоких температурах. Недостаточное охлаждение в процессе препарирования может привести к ожогу, который и спровоцирует последующее воспаление пульпы зуба.
Гематома пульпы зуба
После травмы зуба есть вероятность получения гематомы, то есть кровоизлияния в дентин. Коронка приобретает красноватый оттенок, при надавливании возникают болезненные ощущения. Однако ушиб, не перешедший в пульпит или некроз, не нуждается в лечении и со временем проходит сам.
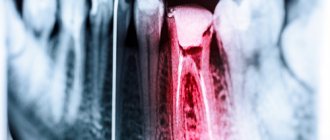
Кариес
Сквозь мельчайшие трещины в полости зуба инфекция и болезнетворные бактерии проникают в пульпу. Запущенный кариес — одна из самых частых причин развития пульпита.
Любые повреждения или осложнения заболеваний могут привести к плачевным последствиям, если их не лечить. Некроз пульпы зуба — процесс отмирания тканей при распространении зараженных клеток. Распознать аномалию можно по сероватому цвету зуба и непрекращающейся ноющей боли. Во время лечения врач проведет депульпацию, прочистит и запломбирует каналы. |
Заболевания пульпы
Существует три стадии пульпита: обратимый, необратимый и некроз тканей. Рассмотрим подробнее эти болезни пульпы.
- Бывают случаи, когда воспаление мягких тканей вызвано наличием постоянного раздражителя. К примеру, заболевание может быть вызвано механической травмой, гиперемией пульпы, некорректно установленной пломбой, химическим ожогом. Если боль после удаления раздражителя тут же проходит, такой пульпит можно считать обратимым.
- Постоянный воспалительный процесс, боль при котором не прекращается и становится со временем только сильнее, означает наличие острого необратимого пульпита. Такого рода заболевание пульпы чаще всего обусловлено наличием инфекционного очага и лечится оно только посредством депульпирования зуба.
- Некроз пульпы или ее отмирание, чаще всего бывает вызвано наличием серьезной травмы, химического воздействия или усиленного роста количества бактерий в пораженной области. Зачастую никаких болезненных проявлений при некрозе нет, однако сам зуб постепенно темнеет, меняет цвет и теряет блеск. Вылечить такой зуб можно только удалением некротических тканей, зачисткой и пломбированием каналов, а также последующей установкой коронки на поврежденный зуб.
Во избежание всех вышеописанных проблем, не забывайте регулярно посещать своего лечащего врача для профилактических осмотров, а также не запускайте острые болезненные состояния до хронических.
Терапевтические методы лечения пульпы зуба
Терапевтическими, или консервативными называют способы лечения, позволяющие обойтись без удаления ткани. Данные методы сохранения пульпы зуба доступны не всем пациентам, имеются определенные показания:
- возраст не старше 40 лет;
- глубокий кариес;
- острый серозно-гнойный или фиброзный пульпит;
- вскрытие пульпы зуба вследствие травмы;
- отсутствие врачебного вмешательства в процесс воспаления до настоящего времени.
Как правило, стоматолог обрабатывает операционное поле антисептическими растворами, удаляет пораженные ткани и закладывает в полость лекарственный препарат. Существует две методики выполнения данной процедуры.
- Непрямое покрытие пульпы зуба.
На дно полости закладывается антибактериальное средство, стимулирующее выработку костного вещества. Регенерация проходит естественным образом. - Прямое покрытие пульпы зуба.
Медикамент накладывается непосредственно на мягкую ткань для сохранения жизнеспособности здоровых клеток, затем изолируется прокладкой.
Далее зуб реставрируется временными материалами, после вторичного осмотра — восстанавливается окончательно.
Гистологический анализ пульпы в корреляции с различным по глубине кариозным процессом
Определение воспалительного процесса в пульпе в молочных зубах, вызванного развитием кариеса, ускользает при клиническом и рентгенологическом осмотре. Постановка точного диагноза и выявление воспалительного статуса тканей пульпы в молочных зубах позволяет подобрать правильное лечение и обеспечить успех ресторативной и эндодонтической терапии. Это особенно важно при работе с маленькими пациентами, так как ограниченная возможность кооперации с ними сильно осложняет прохождение повторного лечения.
Воспаление пульпы в кариозных молочных зубах классифицируют согласно клиническим признакам и симптомам. Однако у детей младшего возраста данное воспаление не может быть абсолютно достоверным. Таким образом, мы должны полагаться в большей части на рентгенографические данные. А единственным однозначным способом определения статуса воспаления пульпы остается только гистопатологическое исследование.
Лечение кариеса у детей весьма не просто из-за нечетких объективных данных, которые необходимы для постановки правильного диагноза. А все манипуляции на молочных зубах должны быть оправданными и обоснованными. Все возможные техники, такие как непрямое покрытие пульпы, пульпотомия, пульпэктомия и экстракция должны быть обоснованы присутствием определенных воспалительных изменений в пульпе. В настоящее время литературы по вопросам корреляции признаков, симптомов и гистопатологического статуса пульпы при кариесе молочных зубов недостаточно, что вызывает проблему выбора правильного способа лечения.
Таким образом, настоящее исследование призвано оценить данные гистопатологического статуса пульпы, полученные при изучении второго молочного моляра, вовлеченного в кариозный процесс. Гистологические показатели коррелируют с клиническими и рентгенологическими данными.
Материалы и методы
Простое экспериментальное исследование было проведено при участии 44 детей возрастом 6 лет и младше без серьезных проблем общего здоровья. Исследование проводилось на базе University Dental Hospital Sharjah (UDHS). Выбранные зубы были пригодны к восстановлению и резорбцией корня менее чем на 1/3 без рентгенологических признаков кальцификации, внутренней или внешней резорбции. Верхние и нижние вторые молочные моляры с кариесом на окклюзионной (22 зуба) и контактной (22 зуба) поверхностях. Исследование проводилось после получения одобрения всех необходимых комитетов согласно Хельсинской декларации. Родители детей были проинформированы об исследовании и дали письменное согласие.
Дети оказывались на кафедре спустя 2 недели после первых признаков боли. Девять детей через 2-3 дня после начала болевого синдрома, а оставшиеся участники отмечали постоянную боль больше, чем 10 дней. Клинический осмотр отобранных зубов показал относительно прочные твердые ткани и здоровую окружающую десну. Для выявления процента поражения кариесом, общей толщины твердых тканей, остаточной дентинной плотности (RDT) и периапикальной патологии была проведена внутриротовая прицельная рентгенография. Все указанные показатели определялись по шкале, а затем проверялись независимым исследователем, поэтому все данные можно считать точными и достоверными. Глубина кариеса оценивалась как процентное выражение общей толщины дентина.
Клинические манипуляции включали в себя местную анестезию, изоляцию раббердамом, удаление кариозных тканей, вскрытие пульповой камеры, ампутацию коронковой пульпы ложковым элеватором. Остановка кровотечения производилась 5 минутным прижатием ватного тампона, смоченным в физиологическом растворе. После чего корневая пульпа удалялась при помощи пульпоэкстракторов. После процедуры пульпэктомии за одно посещение проводилась реставрация зуба. Удаленная ткань пульпы помещалась в 10% буферный раствор формалина и отправлялась на гистопатологическое исследование.
Образцы ткани пульпы были погружены в парафин, а затем разрезаны. Подготовка к окраске проводилась в два этапа. Разрез проходил параллельно продольной оси до толщины в 5мюм. Для окрашивания использовался гематоксилин-эозин, который помогает определить тип воспалительных клеток, васкулярную пролиферацию и фиброз. Для подтверждения данных окрашивания гематоксилин-эозином проведена окраска по masson trichrome ( для фиброза) и иммуногистохимия для CD ( кластерная дифференциация) 45 лейкоцитного антигена и CD 34 эндотелиального маркера (DAKO, Denmark). Степень воспаления пульпы для CD45 определялась следующим образом: 0=норма, + (слабое) 1-50 клеток/20 HPF, ++ (среднее) 51-100 клеток/20 HPF, +++ (тяжелое) >100 клеток/20 HPF. CD34 определялся как + до 50 кровеносных сосудов с воспалительным инфильтратом/20 HPF, ++ 51-100 кровеносных сосудов с воспалительным инфильтратом/20 HPF, и +++ > 100 кровеносных сосудов с воспалительным инфильтратом/20 HPF. Подсчет лимфоцитов производился при помощи Olympus BX51 микроскопа (Hamburg, Germany). Распространенность фиброза соответственно маркирована как слабая, средняя и обширная в зависимости от плотности коллагена в срезах с окраской Masson trichrome. Количество клеток/20 HPF подсчитывалось помощником, а точность проверялась повторным подсчетом через промежуток времени. Полученные данные проанализированы t-тестом Стюдента для сравнения гистологических типов воспаления с клиническими параметрами. P<0.05 принималось как значимое.
Результаты
Возраст детей составлял 6 лет и менее. Произведена оценка 22 зубов с окклюзионным и контактным кариесом. Извлеченная пульпа из верхних и нижних молочных вторых моляров 44 детей препарирована и отправлена на гистологический анализ. Поведена корреляция между гистологическими данными и клиническими параметрами.
Результаты показали различное гистологическое состояние пульпы в зависимости от степени кариозного поражения окклюзионной или контактной поверхностей. Все образцы были сгруппированы в зависимости от природы воспалительного процесса. Группа А представляла собой фокальный или диффузный воспалительный инфильтрат, в основном состоящий из нейтрофилов, перемешанных с различным количеством лимфоцитов, плазматических клеток и единичных эозинофилов (Фото 1). Остальные группы ( B1, B2 и С) показали от слабого до тяжелого хронического воспаления, представленного лимфоцитами, макрофагами, плазматическими клетками вместе с пролиферацией кровеносных сосудов и различной степени выраженности фиброза (Фото 2). Группы B1, B2 и С были разделены на основе степени распространенности фиброза и ангиогенеза. Гистологические параметры коронковой и корневой пульпы были одинаковыми во всех случаях, кроме группы А. В группе А выявлено тяжелое острое воспаление в коронковой и относительно умеренное в корневой.
Фото 1: Гистологические срезы из группы А с признаками острого воспаления в виде инфильтрации нейтрофилами, разным количеством макрофагов, лимфоцитов и плазматических клеток, разбросанных вокруг расширенных кровеносных сосудов (а: окраска гематоксилин-эозином/20 HPF Olympus BX51) и тот же срез, окрашенный окраской антигена CD45 (b)
Фото 2: Гистологические срезы из группы B с хроническим воспалением, представленным умеренной инфильтрацией лимфоцитами и плазматическими клетками, ангиогенезом и фиброзом (а: окраска гематоксилин-эозином/20 HPF Olympus BX51) и тот же срез, окрашенный лейкоцит-антиген CD45 (b) окраской CD34 эндотелия кровеносных сосудов (с) и фиброза, окрашенного Masson trichrome (d).
В девяти случаях, когда пациенты попали для исследование спустя 2-3 дня после начала боли, обнаружены признаки острых воспалительных изменений, в то время как в остальных случаях, кроме одного, пульпа перешла в стадию хронического воспаления.
Все дети, обратившиеся за помощью, предъявляли жалобы на боль, в то время как клинически определялась здоровая ткань десны, а подвижность зуба во всех случаях была в пределах физиологичной. Прицельная рентгенография обнаружила минимальные изменения в периапикальных тканях. Кариозное поражение > 80% и остаточная толщина дентина <1 мм была ассоциирована с различной степенью воспалительного процесса в пульпе. Мы не выявили никакой значительной разницы (р>0.05) между гистологическим типом воспаления и клиническими параметрами, оцененными в данном исследовании.
Обсуждение
Гистопатологическое исследование было проведено на пульпе, взятой из молочных вторых моляров детей младше 6 лет. Критерий возраста был выбран для того чтобы полностью исключить влияние физиологической резорбции на развитие воспалительного процесса.
Для исследования отбирали зубы, боль в которых характеризовалась как спонтанная. В то время как критерием для отбора при осмотре в полости рта служила здоровая десна и плотные твердые ткани, что могло бы свидетельствовать о витальности зуба. Рентгенографическое исследование помогло исключить такую патологию как внутренняя и внешняя резорбция, а также кальцификацию пульповой камеры.
Пульпа отобранных зубов затем была отправлена на гистопатологическое исследование. Далее образцы были распределены на группы согласно типу воспаления: острое и хроническое. Мы наблюдали гистологические признаки пульпитов во всех случаях. В 10 случаях это был острый пульпит, в остальных — различная степень хронического воспаления. Природа и тяжесть воспаления была схожа в коронковой и корневой пульпе в 40 случаях, однако, в 4 случаях было зарегистрировано острое тяжелое воспаление в коронковой пульпе и только умеренное в корневой. Впервые в данном исследовании мы сообщаем, что гистологический тип воспаления (острый или хронический) влияет на развитие определенных симптомов и клинической картины.
Все отобранные зубы проявляли симптомы боли необратимого пульпита, внутриротовой осмотр выявил здоровую десну, а подвижность зубов была в пределах физиологических параметров. таким образом, дети, принявшее участие в исследовании, страдали от острых и хронических пульпитов, форма которых зависела от давности начала заболевания. Отсутствие подвижности и припухлость десны были критерием исключения невитальных зубов из исследования. Наличие периапикальных изменений свидетельствовали о переходе инфекции от коронковой пульпы к зоне фуркации и начале микроскопической корневой резорбции.
Рентгенологическая оценка распространенности кариозного процесса на окклюзионное и контактной поверхностях показала от 80 до 100% от общей толщины дентина, что гистологически соответствовало острому воспалительному процессу в 10 образах и хроническому в остальных. Полученные данные идут в согласии с предыдущими исследованиями по сравнению ответа пульпы на кариозный процесс. RDT находилось в пределах 0.25 мм и 1 мм в 24 образцах, в остальных случаях кариозный процесс проник в пульповую камеру. Показатель RDT был использован в качестве объективной оценки вероятной реакции пульпы. Мы отметили, что величина RDT в данном исследовании была ассоциирована с воспалительными изменениями в ткани пульпы.
Корреляциях клинического проявления кариеса в виде полости от 1-5 мм гистологически соответствовало острым и хроническим изменениям в пульпе. Также следует отметить, что кариес, оцениваемый рентгенологически в 80% случаях клинически выглядел менее распространенным. Таким образом, только лишь клиническая оценка кариозной полости не может считаться надежным ориентиром для выбора способа лечения, в дополнение обязательно нужно оценивать рентгенологическую картину и клинические проявления. Интересен и тот факт, что дефект в проксимальной зоне в 1 мм в двух клинических случаях был ассоциирован с острым воспалением, что может свидетельствовать о быстром прогрессировании кариеса за очень короткий промежуток времени.
Корреляция гистологических параметров с клиническим проявлением подтвердили обоснованность выбранного способа лечения (пульпэктомия в одно посещение). Из полученных результатов гипотетически можно сделать вывод, что временный моляр с кариозной полостью менее 80% объема всего зуба, с RDT более 1 мм, отсутствием периапикальных изменений, боли, плотных твердых тканях и здоровой десне может быть эффективно лечен только лишь методикой поэтапной экскавации.
Заключение
Временные вторые моляры с кариозным поражением более 2/3, с симптомами боли гистологически показывают воспаление коронковой и корневой пульпы во всех случаях. Учитывая клинические и рентгенологические параметры, пульпэктомия в одно посещение считается оптимальным способом лечения в данной ситуации.
Авторы: Vellore Kannan Gopinath, General and Specialist Dental Practice, College of Dentistry Khurshid Anwar, Basic Medical Sciences, College of Medicine, University of Sharjah, Sharjah, United Arab Emirates
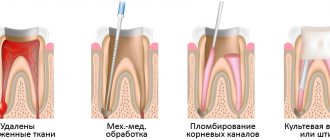
Хирургические методы лечения пульпы зуба
В случае когда терапевтические способы бессильны, остается только удаление пульпы зуба. Вариант применяется в тех случаях, когда иммунитет пациента ослаблен, заболевание находится на стадии обострения или зуб в дальнейшем будет использоваться в качестве опоры для протезирования. Хирургическое вмешательство подразумевает ампутацию или экстирпацию пульпы зуба.
- Ампутация пульпы зуба
— во время процедуры удаляется лишь коронковая часть. Назначается при остром пульпите или механическом повреждении зубной мякоти. - Экстирпация
— полное удаление пульпы. Используется при всех формах пульпита.
Пульпа может быть удалена витальным способом, то есть под анестезией без предварительного умерщвления. Если данный метод невозможен, врач прибегает к девитализации пульпы зуба — токсичное вещество оставляется в полости примерно на сутки, после чего отмершая ткань безболезненно извлекается. К средствам для девитализации пульпы зуба относят мышьяковистую или параформальдегидную пасту.
Девитализация
Нет смысла напоминать о том, как важно следить за здоровьем зубов, но если, все же, начался пульпит, его необходимо экстренно вылечить, чтобы не получить дальнейшие осложнения. К сожалению, единственный способ лечения — это полное удаление пульпы.
Иными словами этот процесс называется девитализация пульпы. Проводится процедура либо механическим путем при помощи специального инструмента, высверливающего отверстие в пульпарной ткани, либо химическим путем при помощи лекарств, растворяющих поврежденную область.
Наиболее часто используемая паста для девитализации пульпы содержит мышьяк. В однокорневые зубы она накладывается на сутки, в многокорневые на двое суток. Еще один препарат для девитализации пульпы — параформная паста, она используется в более тяжелых случаях и накладывается на срок от пяти дней до двух недель. Сверху на пасту устанавливается обезболивающий тампон и повязка из водного дентина.
В следующее посещение врачом проводится ампутация, экстирпация пульпы, а также инструментальная и антисептическая обработка каналов зуба. На место удаленной мягкой ткани устанавливается пломба с мумифицирующими свойствами, а поверх нее обычная, светоотверждаемая.