Каждое третье обращение к онкологу в социальных сетях или на порталах удаленного консультирования формулируется примерно так: «спасите-помогите, у меня увеличенные лимфоузлы».
Как правило, пишут молодые люди, обычно от 18 до 25 лет, и я не помню случая, когда в итоге выяснялось, что ситуация требует лечения у онколога. Чаще всего увеличение лимфоузлов вызывали больной зуб, горло, конъюнктивит и так далее.
Понятно, что страх и опасения за свое здоровье в таких случаях заставляют сразу же бежать к онкологу.
Однако так ли все просто, и стоит ли закатывать глаза по поводу любого обращения с увеличенным л/узлом?
Моя личная статистика показывает: если человек пришел на очную консультацию, он уже один из тех немногих, у кого ситуация не ограничилась банальным «поболело и прошло».
Разберем подробнее, как устроена лимфатическая система и поймем природу увеличенных лимфоузлов.
Общие сведения
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Лимфоузлы соединены лимфатическими сосудами – по ним циркулирует лимфа (жидкость с высоким содержание лимфоцитов, или «белых кровяных телец»). Вырабатываясь в костном мозге, лимфоциты циркулируют по организму, проходя сначала селезенку, затем лимфоузлы. Благодаря этому они получают способность вырабатывать антитела для уничтожения микробов.Источник: А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор Синдром увеличенных лимфатических узлов как педиатрическая проблема Практическая медицина, 2007, №5 (24), с.12-15
Когда в организм попадает инфекция, совершается своеобразная «атака» на нее, вследствие чего лимфоузлы могут увеличиваться (в этот период они активнее продуцируют антитела). После выздоровления узлы принимают нормальные размеры. Если их диаметр и плотность не возвращаются к первоначальному состоянию, ребенка необходимо показать врачу.
Что после?
Пациент получает рекомендации врача относительно периода восстановления. Обычно этот период протекает быстро и легко, серьезных ограничений не требует.
Результаты исследования готовы через неделю – десять дней после проведения процедуры. Это довольно долго, потому что процесс приготовления срезов трудоемок. К тому же иногда возникает необходимость уточнения диагноза посредством иммуногистохимии.
Получив из лаборатории заключение, врач ставит окончательный диагноз и назначает необходимое лечение.
Показатели нормы лимфатических узлов:
- диаметр примерно до 5 мм;
- мягкая консистенция;
- единичное расположение, то есть отсутствие соединения между собой либо с кожей;
- отсутствие боли при пальпации (прощупывании);
- подвижность.
Причины увеличения и основные группы лимфоузлов
| Группа лимфатических узлов | Типичные причины увеличения |
| Околоушная | Пиодермия (воспаление волосистой части головы, сопровождаемое гноем), воспаление наружного либо среднего уха, наличие вшей, атопический дерматит, экзема. |
| Затылочная | Различные воспаления в волосистой части головы, грибковые заболевания, краснуха и др. |
| Подбородочная | Абсцесс челюсти, воспаление нижней губы, поражение передних зубов, стоматит. |
| Подчелюстная | Гингивит, стоматит, поражение зубов. |
| Шейная (по направлению мышц в задней части шеи) | Ангина, хронический тонзиллит, туберкулез миндалин, аденоиды, мононуклеоз инфекционной формы. |
| Шейная (срединная) | Скарлатина, ангина, «болезнь кошачьей царапины», ходжкинская либо неходжкинская лимфома (важно – это злокачественные онкологические процессы!), токсоплазмоз. |
| Шейная (боковая) | Опухоли, туберкулез лимфоузлов, инфекции носоглотки. |
| Локтевая | Инфекции предплечья или кисти. |
| Подмышечная | Инфекции плеча или руки, реакция на вакцину, «болезнь кошачьей царапины». |
| Паховая | Инфекции кожи, костей и мышц нижних конечностей, воспаление суставов, дерматит, воспалительные процессы в половых органах, реакция на вакцину, введенную в бедренную зону. |
Показания к лимфодиссекции
Необходимость лимфодиссекции зависит от агрессивности конкретного заболевания и степени распространенности опухоли, то есть стадии рака.
Некоторые опухоли почти не метастазируют, поэтому при их лечении лимфодиссекция не применяется. Это, например, базальноклеточный рак. По той же причине в лимфодиссекции обычно нет необходимости на ранних стадиях рака.
Однако, для быстро метастазирующих видов рака лимфодиссекция является обязательной составляющей радикального лечения. При невозможности её проведения опухоль признается неоперабельной. Это касается, например, рака желудка, панкриатической карциномы, немелкоклеточной карциномы легкого.
В случае ряда заболеваний, — например, раке молочной железы, меланоме, плоскоклеточной карциноме кожи, — прежде чем проводить лимфодиссекцию, делают биопсию сторожевого лимфоузла, чтобы определить наличие в нем метастазов.
Сторожевым узлом называется ближайший на пути распространения опухоли лимфоузел. Чтобы обнаружить его, проводят картирование, выделяя пораженные ткани с помощью меченых изотопов или красящего вещества. После обнаружения сторожевой узел удаляется и передается на морфологическое исследование. Если в данном узле не выявлено следов поражения, то лимфодиссекцию не назначают, так как вероятность появления метастазов минимальна. Если же в сторожевом узле обнаружены опухолевые клетки, то без проведения лимфодиссекции прогноз ухудшается.
9500 пациентов ежегодно
- Принимаем пациентов 24/7
- Стабилизация состояния, реанимация, медицинский уход
Перезвоните мне!
Онкологическая настороженность
Лимфоузлы часто увеличиваются вследствие лимфогранулематоза (лимфома Ходжкина) либо лимфосаркомы (неходжкинская лимфома). Это злокачественные процессы, которые проявляются повышенной плотностью, безболезненностью и большим диаметром лимфоузлов при отсутствии других причин их деформации. Лимфатические узлы увеличиваются группами, несимметрично (например, с одной стороны шеи). На начальной стадии процесса сохраняется их подвижность, раздельное расположение. Если онкологический процесс продолжается без лечения, лимфоузлы могут спаиваться, редко возникает умеренная болезненность.Источник: Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15
Симптомы, при которых обязательна консультация врача – это увеличение лимфатических узлов:
- более 7 дней;
- более 1 группы;
- сопровождаемое повышенной температурой тела;
- у ребенка до года;
- прогрессирующее со временем;
- с изменением местных кожных покровов.
Как проводится лимфодиссекция?
Удаление лимфоузлов производится с обязательным соблюдением определенных принципов, выработанных в онкологии и призванных максимально снизить риск появления новых метастазов.
Во-первых, удаляется не отдельный очаг, а опухоль вместе с окружающей клетчаткой и лимфоузлами единым блоком, в ходе одной операции (принцип моноблочности).
Во-вторых, лимфодиссекция производится по зональному принципу, с учетом анатомических границ. Это значит, что нельзя удалить только отдельные узелки с метастазами из разных зон (принцип зональности).
В-третьих, метастазы необходимо удалять с учетом их взаимосвязи с соседними структурами (принципе футлярности).
Лимфодиссекция может производиться открыто или эндоскопически, под общим наркозом.
Если лимфодиссекция проводится в грудной, брюшной или тазовой полости, сначала удаляется пораженный опухолью орган, потом лимфоузлы и внутренняя клетчатка. При лимфодиссекции поверхностных лимфоузлов жировая клетчатка вместе с лимфоузлами отделяется от мышц и удаляется.
После удаления лимфоузлов производится перевязка и пересечение сосудов, затем операционная рана зашивается.
Нередко лимфодиссекция занимает больше времени, чем удаление первичного опухолевого очага.
Полученный материал после операции передают на морфологическое исследование.
9500 пациентов ежегодно
- Принимаем пациентов 24/7
- Стабилизация состояния, реанимация, медицинский уход
Перезвоните мне!
Методы диагностики
После осмотра и сбора жалоб и анамнеза специалист направляет ребенка на общее обследование. Оно включает рентгенографию, анализы крови и мочи. Дополнительно могут понадобиться такие исследования:
- серология крови;
- диагностика туберкулеза;
- биопсия лимфоузла с последующим цитологическим исследованием в лаборатории;
- УЗИ.
Иногда детям в рамках диагностики назначают прием антибактериальных препаратов. По их эффективности подтверждают либо опровергают бактериальную природу недуга.
Методы лечения
Увеличенные лимфоузлы – это не самостоятельное заболевание, а симптом какого-либо другого. Поэтому терапия в этом случае сводится к устранению первопричины такой реакции. Скорость возвращения узлов к нормальному размеру различается, в зависимости от тяжести и вида основного заболевания.
Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач.
Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист.
Почему при раке увеличиваются лимфоузлы
По мере роста раковой опухоли ее клетки начинают вымываться в лимфу, попадая в лимфатические капилляры, а затем в лимфоузлы, находящиеся ближе всего к очагу поражения. Врачи их называют сторожевыми. Лимфоциты пытаются уничтожить злокачественные клетки, но, как правило, безрезультатно. В итоге в лимфатическом узле начинает расти очаг опухоли (метастаз).
Пробив защиту первого уровня в виде сторожевых лимфоузлов, раковые клетки распространяются дальше в отдаленные части лимфатической системы, а затем – в органы и ткани. В результате опухоли начинают расти далеко от первичного очага – в печени, легких, головном мозге. У раковых больных на УЗИ обнаруживаются увеличенные лимфоузлы в самых разных частях тела.
Чем больше опухоль, тем выше вероятность поражения лимфоузлов. Иногда лимфаденит возникает раньше обнаружения опухолевого очага и является основным симптомом, с которым больные обращаются к врачу.
Преимущества обращения в «СМ-Клиника»
«СМ-Клиника» – это коллектив одних из лучших в Санкт-Петербурге специалистов, передовое диагностическое оборудование и комфортные условия. У нас нет очередей, все исследования выполняются быстро, прием ведут врачи высокой квалификации.
При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно!
Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам.
Источники:
- А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор. Синдром увеличенных лимфатических узлов как педиатрическая проблема // Практическая медицина, 2007, №5 (24), с.12-15.
- Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль. Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15.
Грек Елена Анатольевна Clinic
Автор статьи
Грек Елена Анатольевна
Врач высшей квалификационной категории
Специальность: иммунолог
Стаж: 24 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Что делать при воспалении лимфоузлов на шее: причины и лечение
Лимфаденит – это воспаление лимфоузлов на шее, о симптомах, лечении и причинах заболевания мы расскажем в статье.
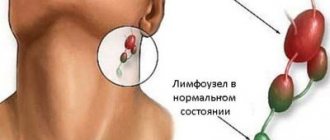
Задача лимфатических узлов – фильтровать лимфу по пути следования кровотока, чтобы патогены не попадали в жизненно важные органы. Именно благодаря им в крови возникает большое количество лимфоциты, то есть клетки иммунной системы. Когда пациент заболевает, что их число значительно увеличивается, а вместе с ними становятся больше в размерах шарообразные узелки, которые находятся в паху, в местах локтевых и коленных сгибов, в грудине и брюшной полости. Но самые важные лимфоузлы локализуются на шее. Именно они защищают основные вены и артерии, чтобы зараза не проникла в головной мозг.
Виды лимфаденита
Недуг можно назвать вспомогательным состоянием и даже симптомом чего-то более опасного, потому что сам по себе он не возникает, а только в комплексе с другим диагнозом воспалительного характера.
Когда в организме человека иммунная система дает сбой и образуется очаг заболевания, то по кровяному руслу патогены попадают в один из лимфатических узлов. На этой территории с помощью лейкоцитов и лимфоцитов одерживает победу заболевший человек. Но если причина достаточно сильная и инородные патогенные агенты возникают в большом количестве, то появляются первые признаки воспаления лимфоузлов на шее, а именно – их увеличение в размерах. Это происходит за счет активной выработки клеток иммунитета.
Но в зависимости от места локализации, степени тяжести и способа инфицирования есть несколько классификаций.
По способу заражения:
- гематогенный, то есть через кровь, когда в одной части тела появился очаг, и по венам или артериям патоген достиг лимфатического узла;
- контактный, происходит в случаях, когда инфицированы органы, находящиеся близко, например, носоглотка;
- механический – из-за повреждения тканей, кожных покровов вблизи лимфоузла с последующим проникновением патогена.
По источнику инфекции лимфаденит бывает:
- Специфический. Наиболее классическая клиническая картина, когда у пациента набухают шейные лимфооттоки из-за заражения кандидами или бактериями. Обычно это стафилококки или стрептококки, то есть самые частотные возбудители ангины, тонзиллита и других простудных заболеваний.
- Неспецифический. Патология развивается как обострение болезней, которые приводят к резкому снижению иммунной системы. Так часто случается при ВИЧ или туберкулезе. В таком случае назначают, помимо терапии основного недуга, значительную дозу иммуностимуляторов.
По степени тяжести течения:
- Острый. Характеризуется быстрым возникновением отечности, болей и резким воспалением шейных лимфоузлов. Симптоматика усиливается стремительно, может затрагивать близлежащие узлы. При некорректном или несвоевременном лечении могут возникнуть серьезные осложнения.
- Хронический. Это длительное течение болезни с нарастающими симптомами и рисками прогрессирующей болезненности. Обычно такая стадия начинается в тех случаях, когда не было проведено надлежащего лечения на начальном этапе воспалительного процесса.
- Реактивный, то есть очень быстрый. Процесс соответствует своему названию, потому что кроме отека и боли в области уха или челюсти нет других признаков недуга.
По клинической картине:
- Гнойный – бактериальный очаг находится рядом с органов иммунной защиты, поэтому при возникновении гноя он может затрагивать и их. В лимфоузлах также продолжается активное размножение патогенов. Без срочной терапии антибиотиками или в ряде случаев без оперативного вмешательства велик риск надрыва абсцесса. В результате болезнетворная масса может достигнуть жизненно важных органов, в том числе головного мозга.
- Катаральный. Происходит со значительным покраснением мягких тканей. Это случается за счет того, что кровеносные капилляры лопаются, высвобождая кровь.
- Гранулематозный. Гранулемы представляют собой сгустки кровяных и лимфатических телец, которые смешиваются в единую массу. Они часто проявляются на коже в виде бляшек, красноватых пятен, сыпи.
- Серозный. Выделяется мутный осадок в тканях. Экссудат частично состоит из лимфоцитов. Это приводит к общему ухудшению состояния здоровья, так как фактически перестает работать иммунитет. Также в таком состоянии воспаление лимфоузлов на шее справа и слева происходит очень стремительно, они могут достичь значительных размеров.
- Гиперпластический. Это такая запущенная стадия болезни, когда объем узла от классического в 2-3 миллиметра разрастается до нескольких сантиметров.
- Некротический. Самый опасный вид, потому что при нем начинают отмирать клетки.
По количеству пораженных лимфооттоков:
- единичный – затронут только один участок;
- региональный, он же множественный – поражение в целой области;
- тотальный – все или большая часть групп лимфатических узлов по всему телу.
Еще одна классификация разделяет недуги по локализации. Но мы будем ориентироваться только на шейно-воротниковую зону.
Симптомы увеличения лимфоидной ткани
При лимфадените считается нормальным, если воспалительный процесс происходит симметрично. Если, напротив, поражение будет только в одной стороны, то есть риск, что патология имеет онкологическую природу. Но прежде чем обращаться к онкологу, следует обратить внимание на симптоматику. Классические проявления:
- Повышение температуры. Как и при любом другом воспалении, на борьбу с инфекции начинают активно вырабатываться лейкоциты. Их концентрация в организме вместе с токсичными продуктами жизнедеятельности бактерий приводит к симптомам интоксикации. То есть к слабости, сонливости, небольшой лихорадки, с апатичному состоянию. Все это проходит вместе с жаром, который обычно не достигает отметки более 38,5 градусов. Если на градуснике за 39, то следует срочно обратиться к врачу. В ряде случаев это может быть вызвано сопутствующим заболеванием, например, тонзиллитом. Но если горло при этом не болит, то такая высокая температура может свидетельствовать о гнойной или серозной природе болезни, что опасно.
- При пальпациях можно обнаружить ярко выраженные шишки. Они могут небольшими и со временем увеличиваться.
- Все мягкие ткани шеи немного опухают. Припухлость давит на гортань, поэтому пациенту становится трудно говорить и глотать.
- При повороте или наклоне головы боль усиливается.
Вся эта симптоматика свойственна такому состоянию как лимфаденопатия. Этот диагноз не стоит путать с лимфомой, то есть с раком. Но следует обследоваться на предмет возможной онкологии.
Побочными симптомами могут стать:
- увеличение гланд и их болезненность при глотании;
- опухание слюнных и слезных желез;
- припухлость щитовидки.
Если вы увидели такие проявления у себя, у своих близких или у ребенка, то следует незамедлительно посетить врача. Мы настоятельно не рекомендуем применять в качестве самолечения способы, которые повышают температуру тела. Также не стоит проводить процедуры с нагреванием лимфатических узлов. То есть нельзя делать компрессы, примочки и паровые ванночки для ног. Это может только усугубить ситуацию.
До обследования специалиста вы можете начать прием иммуномодулятора «Цитовир-3». Это лекарственный препарат отечественного производства, который фактически не имеет противопоказаний и возможных негативных последствий. Его следует принимать 4 дня, чтобы повысить уровень эндогенного интерферона. Активные вещества (бендазол, тимоген и аскорбиновая кислота) стимулируют естественную выработку белков-защитников. Это облегчит течение болезни и поможет в выздоровлении.
Что делать и к кому идти при воспалении лимфоузлов на шее
В том случае, если симптомы тесно связаны с катаральной или гнойной ангиной, тонзиллитом, фарингитом, гайморитом или классическим синуситом, то можно говорить о вероятной связи этих болезней с лимфаденитом. Скорее всего после полного курса лечения простудных заболеваний верхних дыхательных путей бактериального характера, пройдет и воспалительный процесс. Поэтому следует обратиться к терапевту, ЛОРу.
Также в тандеме с ними могут работать:
- иммунолог – мы уже отметили, что лимфоидные ткани тесно связаны с иммунитетом;
- инфекционист – для определения типа инфекции;
- онколог – к нему направляют в редких случаях реактивной лимфаденопатии или при иных признаках возможной лимфомы.
Диагностика
Специалист попросит вас назвать симптоматику, спросит, когда появились первые признаки, а также с какой интенсивностью они сейчас беспокоят. Затем он пальпирует пораженный участок, чтобы определить диаметр лимфатических узлов. При подозрении на неинфекционную причину может быть назначено ультразвуковое исследование. Также вам будет нужно сдать кровь и мочу на предмет увеличенного числа лейкоцитов и наличия токсичных веществ.
Иммунолог также сделает иммунограмму. Этот анализ поможет дать объективную картину состояния вашей иммунной системы. При плохих или недостаточно удовлетворительных результатах могут быть назначены иммуномодуляторы.
Причины воспаления лимфоузлов на шее у взрослой женщины или мужчины
При заболеваниях верхних дыхательных путей происходит воспалительный процесс, который приводит к распространению инфекции по кровотоку. И так как шейный лимфоотток находится ближе всего к участку заражения, то и воспалительный процесс там возникает в первую очередь. Поэтому первая и основная причина – это сопровождение таких диагнозов как ангина или тонзиллит. И чем сильнее недуг, тем больше становится опухоль, боль усиливается, а при пальпации можно почувствовать плотные лимфоидные ткани размером с грецкий орех или даже куриное яйцо.
Но не только бактерии могут стать возбудителем лимфаденита. К нему могут привести:
- ВИЧ;
- раковые метастазы;
- синдром Шарпа или иные патологии с соединительными тканями;
- частое употребление алкогольной продукции;
- хронические проблемы с иммунитетом и частые болезни;
- нарушения в работе щитовидной железы;
- отит уха;
- кариозные или иные зубные инфекции;
- ЗППП.
А также привести к такой реакции организма могут механические повреждения кожи, например, царапина грызуна или домашнего питомца. Рассмотрим подробнее возможные причины в зависимости от локализации.
Справа
- инфекционные заболевания горла;
- сбой работы одной стороны щитовидки;
- воспаление правой гланды;
- кариес.
Слева
Кроме вышеупомянутых факторов, которые могут быть с обеих половин, левосторонняя припухлость может свидетельствовать о нарушениях в работе ЖКТ и брюшной полости. Могут быть диагностированы:
- цитомегаловирус;
- токсоплазмоз.
Сзади
Если боль отдает в затылочную область, то велика вероятность, что у пациента инфекционный мононуклеоз,который развивается под действием вируса Эпштейн-Барра.
Это очень опасный диагноз, при котором может появиться светобоязнь, припухлость лица, кашель, озноб, жар, покраснение горла и кашель. Из-за увеличения селезенки начинает болеть живот.
За ухом
Причинами могут быть:
- отит;
- паротит;
- краснуха;
- фурункул или другие гнойные образования на слуховом проходе.
Под челюстью
Подчелюстные узлы воспаляются, как правило, при серьезных нарушениях иммунной системы либо при частых или хронических заболеваниях. Спровоцировать это могут:
- артрит;
- синдром Вагнера;
- красная волчанка;
- сывороточная болезнь.
Лечение воспаления лимфоузлов на шее у взрослого
При повышенной температуре следует принять жаропонижающие. При этом до 38,5 градусов терапевты не советуют пить лекарства, так как такая отметка свидетельствует об активной самостоятельной борьбе тела с патогенами. При сильном жаре можно принять антипиретики: «Парацетамол», «Вольтарен», «Ибуклин».
Если причина в отите, кариесе, фурункуле или иных сопутствующих заболеваниях, то нужно в первую очередь вылечить их, тогда отечность спадает со временем сама собой.
При хроническом лимфадените следует сделать иммунограмму, так как основная причина – это сниженный иммунитет. Следует начать прием иммуномодуляторов. Хорошее действие из этой категории лекарственных средств оказывает препарат «Цитовир-3». Он быстро и качественно повышает уровень интерферона в крови, что облегчает работу лимфоузлов.
При гнойном течении болезни следует точно следовать рекомендациям специалиста. Он может назначить:
- Антибиотики внутривенно или перорально. Обязательно необходимо допить назначенное количество лекарств, в обратном случае есть риск рецидива.
- Постельный режим. Для детей, а также для пациентов с запущенной стадией недуга или осложнениями, понадобится госпитализация.
- Хирургическое вмешательство – в редких случаях, когда есть риск разрыва абсцесса.
- Физиотерапевтические процедуры с помощью стимуляции лимфоидной ткани током или лазером.
Если воспаление вызвано вирусом, то могут быть назначены противовирусные препараты.
В редких случаях назначают «Преднизолон». Он помогает восполнить секрецию, которая выделяется надпочечниками и регулирует уровень лейкоцитов и лимфоцитов.
Среди наружных методов терапии можно выделить следующие мази:
- «Гепариновая».
- «Вишневского».
- «Диклофенак».
Они снимают воспаление, обезболивают. При этом следует учесть, что применять их нужно только в комплексе с таблетками.
Осложнения
Так как лимфоотток очищает кровяное русло от инфекции, то при нарушенной работе лимфатических узлов велика вероятность того, что патогены будут распространяться по всему организму и затронут жизненно важные органы. Если они достигнут головного мозга, то может начать менингит.
Вторая опасность – это сепсис, то есть заражение крови. Такое последствие может быть после гнойного течения болезни.
При переходе в хроническую стадию рецидивы могут повторяться часто, а иммунная система сильно ослабнет.
Профилактика
В качестве превентивной меры следует укреплять свой иммунитет и стараться избегать заболеваний верхних дыхательных путей. Нужно:
- Правильно питаться. В рационе ежедневно должны быть свежие овощи и фрукты. Исключите фастфуд и газировку.
- Следить за гигиеной. Мойте руки после каждого посещения общественных мест с большим скоплением людей.
- Постепенно закаляться.
- Укреплять свое тело упражнениями и занятиями спортом.
- Чаще гулять на свежем воздухе.
- 2-3 раза в год пить курс «Цитовир-3».
В статье мы рассказали, какие виды лимфаденита бывают, какие причины к нему приводят, а также как лечить воспаление лимфоузлов на шее. Будьте внимательны к своему здоровью и при первых признаках обращайтесь к врачу.
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный, лечебно-диагностический, амбулаторный | 1750 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Назначение схемы лечения (на срок от 1 месяца) | 2700 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Аллергенспецифическая иммунотерапия (АСИТ) — поддерживающий курс (без учёта стоимости препарата) | 8100 руб. |