- Амбулаторно-поликлиничеcкое отделение
Амбулаторно-поликлиничеcкое отделение » - Гастроэнтерология
Гастроэнтерология »
- О направлении
О направлении »
- Гастрит: симптомы, диагностика и лечение
Гастрит является, пожалуй, самым распространенным заболеванием желудочно-кишечного тракта. Им страдает почти каждый второй житель нашей страны. Именно поэтому так важно знать первые признаки и симптомы этой болезни, чтобы вовремя начать лечение и не запустить свое здоровье.
Гастрит (от латинского gastritis, от древне-греческого γαστήρ (gaster) — «желудок» + -itis воспалительные или воспалительно-дистрофические изменения слизистой оболочки) — собирательное понятие, которое используют для обозначения различных воспалительных и дистрофических изменений слизистой оболочки желудка. Поражение слизистой может быть первичным, рассматриваемым, как самостоятельное заболевание, вознимающим из-за неправильного питания, и вторичным, обусловленным другими инфекционными и неинфекционными заболеваниями или интоксикацией.
Типы гастрита
Острый гастрит
В современной медицине различают несколько типов острого гастрита:
Простой (катаральный) гастрит развивается в результате попадания в организм несвежей пищи, зараженной болезнетворными микробами (пищевая токсикоинфекция), при ротавирозе, аллергии или как следствие повреждения слизистой желудка лекарственными препаратами. При катаральном гастрите разрушается поверхностный слой слизистой оболочки, который быстро восстанавливается после прекращения действия раздражающего фактора.
Коррозивный (эрозивный) гастрит. Этот тип гастрита развивается после попадания в желудок концентрированных кислот или щелочей, которые разъедают слизистую оболочку желудка. В этом случае разрушаются не только поверхностные, но и глубокие слои слизистой желудка, поэтому такая форма болезни нередко дает начало язвенной болезни или формированию рубцов.
Флегмонозный гастрит — это гнойное воспаление желудка, которое может развиться в результате проникновения в стенку желудка инородного предмета (например, рыбьей косточки) с последующим заражением этой области. Отличительной особенностью этого типа гастрита является высокая температура и нестерпимые боли в подложечной области. Флегмонозный гастрит требует немедленного хирургического вмешательства, так как он может перейти в перитонит (обширное воспаление органов брюшной полости) и закончиться летальным исходом.
Фибринозный гастрит. Встречается очень редко на фоне сепсиса (заражения крови).
При условии правильного лечения, острый гастрит (в зависимости от формы) длится до 5 — 7 дней, однако полное восстановление желудка происходит намного позднее.
Часто острый гастрит может перейти в хронический.
Хронический гастрит
Хронический гастрит может развиться в следствии острого гастрита или же, как самостоятельное заболевание. Его опасность заключается в том, что он может длительное время протекать не проявляясь никакими симптомами.
В развитии болезни, как правило, отмечаются периоды обострения и ремиссии. В периоды обострения хронического гастрита могут появляться кратковременные приступы боли, дискомфорт вверху живота, чувство тяжести, тошнота после еды, изжога, которая говорит о нарушении функции естественных «клапанов» желудка и забросе кислого содержимого желудка в пищевод.
Характерной особенностью хронического гастрита является постепенное разрастание в слизистой оболочке желудка соединительной ткани, замещающей клетки, вырабатывающие желудочный сок (атрофия слизистой желудка). Хронический гастрит часто сопровождается уменьшением выработки желудочного сока и кислоты (гипоацидный гастрит).
Инфекция Helicobacter pylori, паразитирующая в желудке, нарушает процессы обновления слизистой оболочки; таким образом, когда погибают старые клетки, новые не могут образовываться. Это приводит к постепенной деградации слизистой оболочки желудка с потерей функции желез, продуцирующих желудочный сок.
Обследование
Пациенты с жалобами на сухость во рту обычно обращаются к стоматологу, а затем могут направляться к другим специалистам для уточнения диагноза. Диагностический поиск предполагает назначение лабораторных и инструментальных методов, направленных на уточнение состояния и функции слюнных желез, выяснение изначальной причины появления симптома. Наиболее информативными являются:
- Сиалометрия
. Измерение количества и скорости выделения слюны из околоушной слюнной железы в ответ на стимуляцию проводится для определения степени тяжести ксеростомии. Метод может использоваться для контроля качества лечения пациентов. - Сиалография
. Рентгенологическое исследование выводящих протоков и тела железы применяется для выявления структурных нарушений, механических препятствий выделению слюны. Контрастная рентгенография позволяет обнаружить кисты, абсцессы, опухоли. - Ультразвуковое исследование
. УЗИ слюнных желез выполняется для быстрой неинвазивной диагностики их состояния. Сонография помогает обнаружить неспецифические признаки воспалительных процессов и объемных образований, морфологические изменения. - Получение биоптата
. Биопсия слюнных желез назначается при неясной этиологии сухости слизистой, когда необходимо исключить аутоиммунные заболевания или амилоидоз. Чаще всего забор материала осуществляют из малых слюнных желез нижней губы. - Другие инструментальные методы
. План дальнейшего обследования определяют, исходя из жалоб пациента и объективного статуса. По показаниям рекомендуют риноскопию, фарингоскопию, для оценки состояния органов брюшной полости используют УЗИ, рентгенографию.
Ультразвуковое исследование слюнных желез
Причины возникновения гастрита
Основными причинами для возникновения гастрита являются:
- неправильное питание;
- поспешная еда и плохо разжеванная пища или еда «в сухомятку»;
- употребление в пищу слишком горячей или слишком холодной пищи;
- употребление в пищу пикантной пищи (преимущественно острой и сильно соленой);
- курение;
- употребление алкоголя;
- стрессы;
- зараженность микробом Helicоbaсter pylori;
- жевание жвачки на голодный желудок.
Лечение
На проблему следует обратить самое пристальное внимание, поскольку игнорирование симптома или несвоевременное обращение за помощью может привести к следующим нежелательным проявлениям:
- Постоянное ощущение жажды.
- Неправильная работа вкусовых рецепторов.
- Трудности глотания.
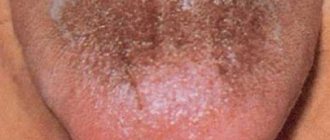
- Изменение цвета языка, чувство жжения.
- Формирование трещинок на губах и языке, шелушение губ.
- Плохой запах изо рта, образование налёта на дёснах и языке.
- Проблемы с дыханием.
Если проявление симптома спровоцировано психогенными нарушениями, рекомендуется обратиться к психотерапевту. Терапия сухости во рту при стрессе будет направлена на поиск и последующую проработку причин, вызвавших появление нежелательных признаков.
Как правило, после проведения специальных психологических техник нормализуется как физическое, так и психологическое состояние. Основными методами психотерапевтической помощи являются гештальт-терапия, когнитивно-поведенческая техника, НЛП, гипноз и психоаналитические техники.
Для самостоятельной помощи (в момент сильной тревоги) подойдёт выполнение дыхательных упражнений и приём успокаивающих средств (Пустырник или Валериана). Можно применить следующую технику расслабления: короткий вдох через нос – продолжительный выдох ртом. При этом нужно обязательно следить за тем, чтобы выдохи сопровождались ощущением полного выпуска воздуха. Также можно совершать по 3-4 коротких вдоха и выдоха, следя за тем, чтобы выдохи были как можно качественнее.
Не следует забывать, что возникновение дискомфорта в ротовой полости может являться результатом и некоторых других неполадок в организме, а именно: гриппа, ОРЗ, тонзиллита, эндокринных нарушений, сахарного диабета, анемии.
Отрицательно сказаться на состоянии полости рта и вызывать сухость также могут вредные привычки, неправильное питание, применение антибиотиков или мочегонных препаратов. При проявлении симптома настоятельно рекомендуется обратиться за профессиональной помощью и пройти назначенное лечение.
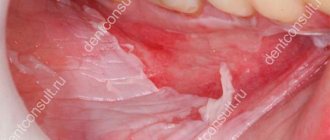
Симптомы гастрита
Итак, как же распознать, что у Вас начал развиваться гастрит. Стоит прислушаться к своему организму и проанализировать почему Вас беспокоят боли, в какое время они возникают и как часто это происходит.
Симптомы гастрита:
- боль в животе: резкая приступообразная или постоянная мучительная;
- тошнота постоянная или периодическая, часто возникающая сразу после еды;
- изжога;
- отрыжка с кислым запахом;
- многократная рвота (в случае острого гастрита возможна рвота с кровью, т.к. в желудке может открыться внутреннее кровотечение);
- повышенное слюноотделение;
- иногда сухость во рту;
- нарушение стула: запор или понос;
- со стороны всего организма: выраженная общая слабость, головокружение, головная боль, потливость, повышение температуры, снижение артериального давления, повышение частоты сердечных сокращений – тахикардия;
- снижение аппетита;
- неприятный вкус во рту;
- чувство тяжести в животе после еды;
- вздутие, урчание в животе, метеоризм;
- анемия, ломкость и сухость волос, расслоение ногтей.
Устранение сухости во рту
Если сухость во рту вызвана приемом алкоголя и курением, то устранить ее можно, только избавившись от вредной привычки. Рекомендуется уменьшить употребление солёной и сладкой пищи. Обратите внимание, как Вы дышите – носом или ртом. Если носовое дыхание затруднено, надо диагностировать причину и восстановить носовое дыхание. Для этого Вам придется обратиться к врачу. Важно также следить за влажностью воздуха в помещении.
Сухость во рту может быть первым симптомом многих заболеваний. Поэтому при частом появлении ощущения сухости во рту необходимо разобраться в его природе, определить причину и при необходимости обратиться к врачу и начать лечение вызвавшего этот симптом заболевания.
Диагностика гастрита
Сегодня главным способом определения гастрита является фиброгастродуоденоэндоскопия или ФГДС, которая заключается в изучении состояния внутренней поверхности желудка с использованием зонда, а также биопсия – изъятие небольшого фрагмента тканей на исследование.
ФГДС дает возможность не перепутать гастрит и язву и определить вид заболевания: эрозивный или неэрозивный.
Также гастроэнтеролог, для постановки правильного диагноза, может назначить следующие анализы:
- Общий анализ крови.
- Анализ кала на скрытую кровь.
- Гистологическое исследование биоптата слизистой оболочки желудка.
- Цитологическое исследование биоптата слизистой оболочки желудка.
- Два теста на определение Н.рylori.
- Биохимический анализ крови.
- Общий анализ мочи.
Диета при гастрите
При гастрите с пониженной кислотностью
Можно:
- вареное постное мясо: курица, кролик;
- мясные бульоны;
- постную рыба: горбуша, хек, треска;
- овощи в виде пюре или перетертые: морковь, картофель, зеленый горох, свекла;
- перетертые фрукты, компоты и кисели из яблок, малины и клубники;
- каша (овсянка, манка, рис);
- обезжиренный творог, молоко;
- только выжатый сок капусты;
- щелочные минеральные воды, например Боржоми (1 стакан за час до еды).
Нельзя:
- острые и пряные блюда;
- консервы;
- горчицу;
- перец;
- лук;
- острые соусы.
При гастрите с повышенной кислотностью
Можно:
- протертые вегетарианские супы;
- молочные продукты;
- нежирную рыбу и мясо в отварном виде;
- яйца в смятку;
- каши, кисели, желе;
- овощные пюре;
- компоты из свежих (не кислых) фруктов;
- морковный сок;
- белый хлеб.
Нельзя:
- кофе и крепкий чай;
- мясные бульоны;
- копчености;
- горчицу;
- лук;
- чеснок.
Для всех видов гастрита очень важно дробное питание — 5-6 раз в сутки.
Гастрит (от латинского gastritis, от древне-греческого γαστήρ (gaster) — «желудок» + -itis воспалительные или воспалительно-дистрофические изменения слизистой оболочки) — собирательное понятие, используемое для обозначения различных по происхождению и течению воспалительных и дистрофических изменений слизистой оболочки желудка. Поражение слизистой может быть первичным, рассматриваемым как самостоятельное заболевание (из-за неправильного питания), и вторичным, обусловленным другими инфекционными и неинфекционными заболеваниями или интоксикацией.
Гастрит является, пожалуй, самым распространенным заболеванием желудочно-кишечного тракта. Им страдает почти каждый второй житель нашей страны.
Если Вы действительно ищете своего доктора…
Ощущение кома в желудке
Гастрит
15788 21 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ощущение кома в желудке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Об ощущении кома в желудке говорят, когда испытывают чувство тяжести, дискомфорта и переполнения желудка даже при незначительном его наполнении. Иногда пациенты затрудняются определить точную локализацию кома и указывают на нижнюю треть грудины или солнечное сплетение. В некоторых случаях ощущение кома и спазмы в желудке могут возникать натощак.
Разновидности ощущения кома в желудке
Ощущение тяжести или кома в желудке может быть самостоятельным симптомом, но может сопровождаться другими неприятными ощущениями. Иногда это изжога, кислая отрыжка, вздутие живота, запор.
В ряде случаев ощущение кома появляется при глотании
, затрудняя прохождения пережеванной пищи.
Кроме того, пациенты могут жаловаться, что еда не попала в желудок, а остановилась в пищеводе. У таких пациентов возможна рвота неизмененной пищей.
При описании симптомов следует обращать внимание на время появления дискомфорта – до
или
после еды
.
Пациент может ощущать тяжесть в желудке с резью или изжогой, натощак или после приема пищи, также имеют место ночные боли.
Иногда ощущение кома в желудке возникает
вне зависимости от приема пищи
. В таких случаях жалуются на
спазм желудка
, иногда сопровождаемый ощущением комка в горле.
При каких заболеваниях возникает ощущение кома в желудке
Употребление пищи в объеме, превышающем привычную порцию
, сопровождается чувством переполнения и тяжести в желудке. Это состояние не является проявлением заболевания и проходит самостоятельно через некоторое время.
Следует отметить, что вместимость желудка варьирует в зависимости от пищевых привычек.
Люди-малоежки или
перенесшие резекцию желудка
могут съесть незначительную по объему порцию, иначе у них возникнет не только чувство тяжести или переполнения желудка, но и рвота.
Ощущение кома может появляться при употреблении продуктов, вызывающих избыточное газообразование
, а также тяжелой
для переваривания пищи
(салаты с майонезом, жирные, жареные и копченые блюда) и
сильногазированных напитков
. При
еде всухомятку и наспех
неприятное ощущение в эпигастральной области вызывается слабой обработкой пищевого комка слюной и недостаточной секрецией желудочного сока.
Однако чувство кома или дискомфорта в желудке или, точнее, в эпигастральной области, может появляться после принятия даже незначительного количества пищи
.
Такое состояние может быть вызвано как заболеваниями желудочно-кишечного тракта, так и другие причинами.
В первую очередь предполагают нарушение пищеварения, или функциональную диспепсию. Ее симптомы чаще всего включают боли и дискомфорт сразу после приема пищи, чувство тяжести и переполнения желудка, изжогу, отрыжку, тошноту, иногда рвоту, заброс содержимого желудка в пищевод, вздутие живота и нарушение стула.
Диспепсия может быть симптомом как функциональных нарушений желудочно-кишечного тракта, так и органических заболеваний.
Функциональные причины диспепсии часто обусловлены погрешностями в диете, приемом лекарственных препаратов.
Ионы железа оказывают раздражающее действие на слизистую оболочку желудка, наиболее выраженное при приеме лекарств на основе двухвалентного железа. Нестероидные противовоспалительные препараты, которые систематически принимают при ревматических и неревматических заболеваниях опорно-двигательного аппарата, также вызывают нежелательные эффекты: тяжесть и дискомфорт в желудке, тошноту, рвоту, диспепсические расстройства.
Неврологические расстройства
(неврозы, депрессия), психологические травмы почти всегда отражаются на состоянии желудочно-кишечного тракта, приводя к нарушению моторики.
Функциональная диспепсия не сопровождается эрозивными или язвенными поражениями желудка, ее симптомы исчезают при нормализации общего состояния здоровья.
Одной из частых причин возникновения неприятных ощущений в желудке сразу после еды является
гастрит
. Его сопровождают функциональные и воспалительные процессы, оказывающие негативное влияние на слизистую оболочку желудка. Симптомы гастрита включают тяжесть и боль в желудке, нарушение пищеварения, тошноту, изжогу, кислую отрыжку и вздутие живота при употреблении любых продуктов. Воспалительный процесс приводит к атрофии слизистой оболочки и нарушению работы желез, секретирующих желудочный сок.
Недостаточное количество желудочного сока и слабая перистальтика желудка и кишечника затрудняют переваривание пиши.
Гастрит часто сопровождается диспепсией. Помимо чувства тяжести и ноющих болей в эпигастральной области после приема пищи отмечают плохой аппетит, слабость, утомляемость, раздражительность. При надавливании на живот в проекции желудка появляется тупая боль.
Нарушение моторно-эвакуаторных функций
верхних отделов пищеварительного тракта всегда сопровождается ощущением кома или чувством тяжести в желудке. Нарушение моторики пищевода обусловлено, как правило, дискоординацией работы пищеводных сфинктеров. Несогласованная работа мышц пищевода может приводить к задержке пищевого комка на пути к желудку, забросу частиц пищи в дыхательные пути, рефлюксу (обратному поступлению содержимого желудка в пищевод). Нарушение моторики желудка приводит к замедленному его опорожнению, которое сопровождается чувством тяжести и переполнения даже при малом количестве потребляемой пищи, болями в эпигастральной области, изжогой, тошнотой и рвотой.
Нарушения моторики пищевода и желудка могут быть связаны с гастроэзофагеальной рефлюксной болезнью, гастритом, опухолями и стенозами (сужениями), метаболическими расстройствами (гиперкалиемией, гиперкальциемией), постоперативными осложнениями резекции желудка, приемом некоторых лекарственных средств (опиаты, антидепрессанты, гормоны), алкоголя и никотина.
Перистальтика ухудшается при малоподвижном образе жизни и с возрастом.
Рак желудка также может вызывать такие симптомы, как чувство тяжести или кома в желудке. Причем в зависимости от локализации опухоли ее проявления различаются. Если опухоль расположена ближе к пищеводу, возникают проблемы с проглатыванием пищи. Это сопровождается повышенным слюноотделением, тошнотой, рвотой, болью в эпигастральной области. При локализации опухоли в нижних отделах желудка, ближе к двенадцатиперстной кишке, характерно длительное чувство тяжести после еды, вздутие живота. При отрыжке может ощущаться гнилостный запах.
К каким врачам обращаться при ощущении кома в желудке
При постоянном ощущении кома в желудке или чувстве тяжести необходимо обратиться к или для постановки предварительного диагноза. Гастроэнтеролог может также направить пациента к онкологу. Также может потребоваться консультация .
Диагностика и обследование при ощущении кома в желудке
В первую очередь для дифференциальной диагностики необходимы клинические анализы крови и кала.