Как никотин влияет на зубы
Перед тем, как попасть в легкие, табачный дым проходит через ротовую полость, следовательно, влияет на губы, зубы и десны.
На состояние органов полости рта влияют следующие факторы:
- Высокая температура. Сигаретный дым попадает в рот курящего человека в очень горячем состоянии и влияет на целостность зубной эмали. Из-за воздействия высоких температур она может потемнеть или треснуть.
- Никотин и табачные смолы истончают костную ткань, в том числе, челюсти. В крайних случаях начинается атрофия кости, из-за которой установить импланты без дополнительных процедур по наращиванию кости будет невозможно.
- Плохое воздействие на иммунитет. Из-за никотина часто возникает воспалительный процесс. У курящих людей со стажем часто возникает остеомиелит челюсти. Нередко пагубная привычка приводит к раку слизистой.
- Курение – одна из причин отторжения зубных имплантов, которое может произойти на любой стадии пользования протезом.
- При регулярном выкуривании табачной продукции на зубах образуется плотный налет, который становится средой обитания бактерий. Их жизнедеятельность нарушает микрофлору ротовой полости, ослабляя всю зубочелюстную систему.
- Повышенное слюноотделение, которое раздражает слизистую рта и эмаль. Часто становится причиной стоматологических болезней.
Влияние табачного дыма на импланты
Чтобы понять, как сочетаются курение и имплантация зубов, нужно выяснить, в чем заключается негативное влияние никотина и табачных смол на полость рта.
Во-первых, у курильщиков каждый раз во время вдыхания табачного дыма через рот ткани пародонта оказываются «на линии огня», так как на них обрушивается действие всех вредных веществ сразу. Сам процесс курения обжигает слизистую оболочку, нанося тем самым удар по полезной микрофлоре и провоцируя развитие воспаления.
Во-вторых, никотин и табачные смолы оказывают не только местный, но и системный отравляющий эффект, вследствие чего у курильщика ткани хуже снабжаются кислородом и питательными веществами.
Если сами импланты сделаны из надежного материала и глубоко зафиксированы, табачный дым не разрушает их. Однако он не дает организму справиться с приживлением искусственных зубов в кость и восстановлением после хирургического вмешательства.
Из-за проблем с регенерацией курильщики ограничены в выборе способа операции. Например, они не могут делать одномоментную или одноэтапную имплантацию зубов. В любом, даже самом виртуозном исполнении операция — это стресс для организма. Нарушение целостности десен, ввод инородных объектов в кость — все это требует времени и сил для восстановления. Курение при имплантации препятствует процессу выздоровления, оно даже не позволяет поддерживать гигиену на должном уровне. Ведь если в рот регулярно попадает горячий дым, табачные смолы образуют налет, а слизистая постоянно сухая, то вредоносные бактерии в таких условиях размножаются почти беспрепятственно.
Системное влияние никотина на организм тоже мешает выздоровлению. Даже у высококачественных ортопедических изделий мало шансов срастись с поврежденной костью в короткий срок при ее обедненном кровоснабжении и ослабленном иммунитете. А эти проблемы практически всегда имеются у заядлых курильщиков.
Также исключается установка классических имплантов из-за близкой к поверхности зоны остеоинтеграции. Если пациент не завяжет с вредной привычкой, то регулярные ожоги десен и размножение патогенных бактерий на слизистой вскоре приведут к периимплантиту. Так называют воспаление кости на месте вживления искусственного корня вплоть до ее размягчения. Поэтому курение при имплантации зачастую приводит к отторжению, а сам деструктивный процесс проходит довольно болезненно.
Проблема еще в том, что перед имплантацией пациенту может потребоваться остеопластика. Обычно такое бывает при истончении кости верхней челюсти под гайморовой пазухой — в этом случае делают синус-лифтинг. Но и в других местах часто нужно нарастить костную ткань перед введением в нее титанового стержня, а у курящего пациента большая вероятность отторжения пересаженного костного материала.
Имплантация и курение
Курение осложняет ход операции, увеличивает вероятность осложнений во время заживления. Когда человек курит, во рту образуется разреженный воздух, который препятствует образованию кровяного сгустка. Заживление тканей осложняется, а частое кровотечение сопутствует периоду реабилитации.
На заметку: никотин сужает кровеносные сосуды. Из-за этого образуются застои, нагноение ран.
Эти причины отвечают на вопрос: “Почему нельзя курить после установки имплантов”. Ткани заживают значительно медленнее чем у некурящих людей, остеоинтеграция проходит дольше. Иногда курение после имплантации зубов провоцирует расхождение швов, наложенных на десну. Возрастает риск отторжения импланта, усиливается подвижность.
Курение после синус-лифтинга и имплантации
Часто перед имплантацией стоматолог назначает курящему пациенту операцию по наращиванию кости верхней челюсти, которая иначе называется синус-лифтингом.
Курение после операции по наращиванию кости или установке импланта вызывает риск осложнения реабилитации на 10%. Уплотненный слой налета из-за табачного дыма становится благоприятной средой для бактерий и микробов, чья жизнедеятельность вызывает воспаление.
Курение и гарантия на установку имплантов
Согласно тем же статистическим данным, у 95 % некурящих людей импланты нормально функционируют даже через 10 лет после установки. У курильщиков этот показатель едва достигает 86 %. Наличие у пациента этой вредной привычки осложняет работу стоматолога, поэтому вопрос гарантии в таком случае может обсуждаться отдельно. Как правило, курильщикам ее снижают на 5–10 лет. Это связано также с тем, что под воздействием табачных смол и никотина убыль костной ткани вокруг шейки импланта ускоряется примерно в два раза. К тому же, у курящих пациентов чаще развивается периимплантит – воспаление тканей, окружающих искусственные корни. С учетом этого сложно гарантировать нормальное функционирование имплантов.
Когда можно курить после имплантации зубов
Стоматологи рекомендуют отказаться от курения за 2-3 недели до операции. Стоит бросить курить, чтобы снизить негативное воздействие на здоровье и красоту зубов.
После установки имплантов стоит воздержаться от курения на месяц, либо свести к минимуму количество выкуриваемых сигарет.
Если вы не можете отказаться от курения, вы можете пользоваться никотиновыми пластырями или электронными сигаретами. Считается, что электронная сигарета, бездымные и вейп-устройства менее вредны, потому что не выделяют смол. Однако вырабатываемый ими никотин по-прежнему разрушает организм, а также осложняет заживление.
Если вы не готовы отказаться от курения, стоматолог не сможет гарантировать успешную остеоинтеграцию. Правда, риск отторжения конструкции присутствует независимо от курения. Некоторые имплантологи определяют срок службы имплантов у курящих пациентов до четырех лет, в то время, как у некурящих этот срок достигает десяти лет.
Курящим людям с имплантатами необходимо уделять тщательное внимание устранению зубного налета, чтобы у вредных микроорганизмов не появилась среда обитания.
Рекомендации пациентам после хирургической операции
Стационарный этап реабилитацииПервые часы после операции
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросыБуду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
Что такое плевральный дренаж и зачем он мне?
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
Рисунок 1
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
- продолжительный сброс воздуха по плевральному дренажу;
- проблемы с заживлением послеоперационных ран;
- проблемы с дыханием;
- повышение температуры в послеоперационном периоде (38,0 °C) и выше.
Реабилитация после возвращения домойБуду ли я чувствовать боль, когда вернусь домой?
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Не курите. Курение сигарет всегда будет вредно для вашего здоровья. В период восстановления после операции оно особенно опасно. Курение приводит к сужению кровеносных сосудов. Это уменьшает количество кислорода, поступающего к ранам в процессе их заживления, что заметно замедляет процесс регенерации. Помните, если вы не в состоянии отказаться от курения самостоятельно, вы можете обратиться в «Центр помощи в отказе от табакокурения», расположенный на территории СПб НИИФ, связавшись с ними по горячей линии (+7).
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Вы сможете снова сесть за руль после того, как: амплитуда движений руки и плеча, со стороны которых проводилась операция, восстановится в полном объеме; вы не будете принимать наркотические обезболивающие лекарства (которые вызывают у вас сонливость) в течение 24 часов.
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
- появилась или усугубилась одышка;
- отек грудной клетки, шеи или лица;
- резко изменился голос;
- повысилась температура (38,0 °C) или выше;
- резко усилилась боль, которая не проходит после приема обезболивающего лекарства;
- появилось покраснение или припухлость вокруг послеоперационной раны;
- появились выделения из послеоперационной раны, которые имеют неприятный запах, густую консистенцию или желтый цвет (похожие на гной);
- отсутствует стул в течение 3 дней или дольше;
- появились новые симптомы или физические изменения;
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.
Полная версия
© Сайт медицинской организации
Информация, размещенная на сайте, не является публичной офертой
- Кабинет
- Личные данные
- Талоны
- Мои услуги
- Результаты анализов
- Мои обращения
- Выход
Как приживается имплант у курящего человека
На остеоинтеграцию курящего пациента влияют следующие факторы:
- Ожог слизистой из-за регулярного воздействия горячего дыма. Это провоцирует гиперкератоз, который замедляет репаративные процессы. Десна заживает хуже, возникает риск образования периимплантита.
- Нарушается работа слюнных желез, что приводит к хроническому пересыханию слизистой. От этого страдает не только десна, но и баланс микрофлоры рта – растет количество вредных микроорганизмов, которые в конечном итоге провоцируют периимплантит или воспаление десны вокруг импланта. Это может привести к отторжению конструкции.
- Никотин сужает кровеносные сосуды, вызывая спазм. Скорость кровотока замедляется, кислород хуже поступает в ткани, травмированный участок получает меньше витаминов и строительных элементов. Имплант хуже срастается с костью.
- Иммунитет слабеет – зубочелюстная система подвергается негативному влиянию бактерий. В результате возникает воспаление в месте имплантов.
Возможность имплантации у курящего пациента
Шансы у курильщиков на успешное приживление имплантов имеются при следующих условиях:
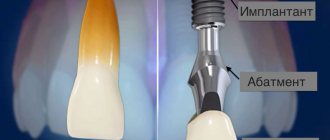
- Выборе подходящего типа имплантов. Во избежание развития воспаления в области остеоинтеграции нужно, чтобы эта область находилась как можно глубже. Наиболее глубокую фиксацию в челюсти обеспечивают базальные импланты, которые вживляются не в верхнюю часть, а в нижний слой челюстной кости. Этот тип имплантов наиболее подходит и при истончении костной ткани.
- Строгого отказа от курения в течение определенного времени до и после операции. Причем от любого вида курения, в том числе и электронной сигареты.
- Соблюдения всех назначений врача. Пациенту придется не только тщательно следить за гигиеной ротовой полости, но и выполнять остальные рекомендации. То есть пить прописанные антибиотики назначенным курсом, антигистаминные средства, конкретные витамины для поддержки иммунитета и т. д.
Можно ли курить после того, как имплант прижился?
Стоматолог не может запретить пациенту курить, он может рассказать о последствиях, а также дать совет, как бросить вредную привычку. Многие возобновляют курение, когда имплант приживается, то есть, через 1-2 месяца. Табачный дым разрушает кость, чем провоцирует отторжение импланта. Расслоение кости происходит и у некурящих людей, однако курение только увеличивает этот риск. Постепенно десна может отступить вплоть до тела стержня.
Никотин вызывает риск периимплантита даже после того, как имплант прижился. Десна меняется в цвете, может покраснеть либо наоборот побледнеть или посинеть. В критических случаях возможно образование гнойника. Чтобы предотвратить возможные осложнения, нужно тщательно ухаживать за гигиеной рта и регулярно посещать стоматолога.
Можно ли курить до имплантации?
Перед имплантацией зубов нельзя курить в течение месяца, чтобы дать слизистой возможность восстановиться от ожогов и сухости и улучшить кровообращение. В это время показано вести здоровый образ жизни, то есть желательно не употреблять алкоголь, правильно питаться и принимать витамины для укрепления иммунной системы. Кроме того, нужно усиленно следить за гигиеной полости рта.
Месяц — это минимальный срок воздержания от курения до операции. В идеале — чем дольше, тем лучше.