Операции проходят в первой половине дня.
Операция проводится натощак, перед операцией нельзя пить (после последнего приема пищи или питья должно пройти не менее 8 часов).
Операция не проводится в период непосредственно перед, во время и сразу после менструации.
Операции не проводятся во время острых инфекционных заболеваний и в период обострения хронических болезней.
После выписки из клиники (после операций) или после проведения некоторых безоперационных коррекций не рекомендуется самостоятельно управлять автомобилем.
Как подготовиться к операции
Ваше хорошее физическое состояние и оптимистичный настрой — важный фактор успеха операции. Поэтому мы рекомендуем вам серьезно и спокойно подойти к подготовке к операции, и содействовать хирургу в достижении наилучшего результата. Все факторы, влияющие на ход операции и облегчающие реабилитацию, необходимо обсудить с вашим доктором и обязательно следовать всем его рекомендациям.
Вот основные факторы, влияющие на успех операции:
- Ваше самочувствие, состояние здоровья, психологический настрой;
- Необходимо отложить пластическую операцию при наличии малейших симптомов ОРВИ до полного выздоровления и восстановления сил после заболевания.
- Обратите внимание хирурга на любую инфекцию, которой вы подвержены (герпес, инфекцию кожи, глаз, мочеполовых путей).
- При наличии у вас хронических заболеваний необходимо проконсультироваться о возможности проведения пластической операции и с Вашим лечащим врачом, и не идти на операцию в период обострения хронического заболевания.
- Не принимайте решение о проведении операции в состоянии стресса или депрессии. Не следует делать пластическую операцию в период семейных неурядиц или бракоразводного процесса. В период после реабилитации вам потребуется спокойная обстановка, поддержка и понимание близких людей.
- Курение и чрезмерное потребление алкоголя могут ослабить ваше здоровье. Если Вы постоянно принимаете лекарства, гормональные препараты, вам прописаны какие-то другие медицинские средства или вы проходите курс лечения средствами народной медицины, необходимо сообщить об этом Вашему пластическому хирургу и анестезиологу.
- Обязательно расскажите вашему анестезиологу и пластическому хирургу о наличии у вас аллергии на лекарства или любые другие продукты.
- Вместе с пластическим хирургом внимательно проанализируйте и оцените все особенности строения вашего тела: асимметрию молочных желез или грудной клетки, положение плеч, особенности строения грудины и ребер, состояние кожи (наличие растяжек).
- Не стесняйтесь выяснить у своего пластического хирурга все вопросы, которые для вас остались не ясными. Добейтесь полного взаимного понимания между Вами и вашим доктором. Будьте искренни и открыты. Если после всех обсуждений с доктором у вас еще остаются хотя бы минимальные сомнения в результате — сделайте компьютерное моделирование.
- Если вы предрасположены к кровотечениям или у вас часто образуются синяки, бывают носовые кровотечения — расскажите об этом хирургу и анестезиологу.
- Формирование тонкого и незаметного послеоперационного рубца во многом зависит от соблюдения вами рекомендаций врача. Излишнее растяжение и трение шва провоцирует образование грубого рубца! Точно и до конца соблюдайте все предписания вашего пластического хирурга по уходу за швом. Носите компрессионное белье так долго, как вам это предписано.
Наша задача — сделать вашу жизнь прекраснее. Мы не делаем операций по жизненным показаниям, но после операции в нашем центре ваша жизнь изменится: вы почувствуете себя прекрасной и уверенной, молодой и желанной. Будьте последовательны и настойчивы в достижении своей цели, помогайте пластическому хирургу в осуществлении вашей мечты и она обязательно сбудется.
Что надо знать, чтобы правильно подготовиться к наркозу.
- Операции нельзя проводить во время острых инфекционных заболеваний. Банальная простуда и ОРЗ — наиболее распространенные причины переноса операции
- Если у Вас есть хронические заболевания, то перед операцией под общим наркозом они должны быть в состоянии стойкой ремиссии (без обострения).
- Анестезиолог может назначить дополнительные исследования и консультации, не входящие в обязательный перечень, а также перенести и даже отменить оперативное вмешательство ради вашей безопасности.
- Необходимо, заранее вспомнить (составить список) и проинформировать анестезиолога о всех имеющихся заболеваниях, операциях, аллергических реакциях и лекарствах которые вы принимаете. Никакая информация в этом случае не может быть несущественной или лишней.
- Необходимо снять с себя все ювелирные украшения, пирсинг и контактные линзы. Желательно освободить ногти на руках от накладных ногтей и лака, так как он может затруднить работу некоторых датчиков.
- На операцию рекомендуется надеть нижнее белье из натурального хлопка (без синтетики).
- Перед операцией нельзя пить и есть. (За 6 часов до операции необходимо исключить прием любой пищи и питья). Вечером накануне операции приготовьте себе легкий ужин.
- Если вы принимаете какие либо лекарства, обязательно заранее проинформируйте об этом анестезиолога, так как прием некоторых медицинских препаратов необходимо отменить перед операцией.
Встреча с анестезиологом. Что полезно узнать перед операцией?
Первый раз пациент встречается с анестезиологом после того, как хирург предлагает, а пациент соглашается на хирургическое вмешательство. На этом этапе очень важно сообщить врачу все интересующие его сведения. Это поможет анестезиологу определить план необходимого анестезиологического обследования и метод анестезии, который должен максимально снизить риск в ходе предполагаемой операции.
Во время второй встречи (как правило, она происходит накануне операции) анестезиолог должен оценить степень подготовленности пациента, окончательно определиться с методикой анестезиологического обеспечения и обсудить с пациентом все интересующие вопросы.
Пациент не просто объект для выполнения операции, он полноценный участник процесса, понимание, решимость и помощь которого является залогом успеха предстоящего вмешательства. Однако ему не стоит переоценивать свои возможности: изучение энциклопедий, обращение к интернету и ограниченные по времени беседы с врачами не в состоянии сделать его экспертом ни в хирургии, ни в анестезиологии.
Тем не менее пациент вправе высказать, а анестезиолог, по возможности, учесть пожелания пациента относительно предполагаемого метода анестезии.
! Что необходимо узнать от анестезиолога перед операцией:
- время, после которого запрещено принимать пищу и жидкости. Обычно последний прием пищи разрешен не позднее 18:00 накануне операции; утром, в день операции, не следует пить ничего, включая воду. Этот запрет — лучшая профилактика жизнеугрожающего осложнения во время наркоза — рвоты и попадания рвотных масс в дыхательные пути;
- время, когда необходимо прекратить или ограничить прием некоторых лекарственных препаратов (их точный перечень пациент должен уточнить у анестезиолога);
- время, за которое необходимо отказаться от курения.
! Пожалуйста, проконсультируйтесь с вашим анестезиологом, каким ограничениям необходимо следовать именно вам. Особое внимание следует уделить подготовке к анестезии детей!
! Что еще полезно узнать у анестезиолога?
- Характер премедикации (препараты, вводимые до операции) и время ее проведения.
! Не следует отказываться от приема успокаивающих или снотворных препаратов накануне операции. Любой человек, каким бы мужественным он не был, неизбежно волнуется накануне хирургического вмешательства. В результате в головном мозге может возникнуть стойкий очаг возбуждения, что потребует использования более высоких доз препаратов для анестезии и будет снижать скорость посленаркозного восстановления.
- Как следует себя вести во время вводной анестезии?
- Какова предполагаемая продолжительность операции?
- Через сколько времени вы придете в себя, как будет проходить процесс пробуждения, когда вам можно будет увидеться с родственниками?
В каком случае может быть отменена операция?
Несмотря на оснащенность стационаров современной высокоточной аппаратурой и наличие в арсенале врача-анестезиолога необходимых лекарств, операция и анестезия все же требуют особого внимания к состоянию здоровья пациента. Есть состояния, которые повышают риск осложнений операции и анестезии, и в этой связи являются противопоказанием для проведения плановой операции. Это может быть острое заболевание (чаще всего ОРВИ), обострение хронического заболевания, недостаточный уровень компенсации сопутствующего заболевания.
Ситуация, когда плановое оперативное вмешательство откладывается анестезиологом, является не следствием его нежелания проводить анестезию, а заботой о вашем здоровье.
Есть ли риски возникновения осложнений при проведении анестезии?
Медицинских манипуляций без риска не бывает. Даже тщательно подобранный вариант анестезии может привести к нежелательным реакциям конкретного организма. Однако врач-анестезиолог обладает достаточными знаниями, навыками и инструментами для того, чтобы справиться даже со сложной ситуацией.
Есть ли риск проснуться во время анестезии?
В мировой литературе описаны редкие случаи интраоперационного пробуждения, но в настоящее время анестезиологи используют современные объективные методы контроля уровня сознания, что позволяет успешно предупреждать такие эпизоды даже в тех случаях, когда пациент не может об этом сообщить. Таким образом, риск проснуться во время операции почти сведен к нулю.
Будет ли больно во время операции?
Первостепенной задачей анестезиолога является защита пациента от возникновения болевых ощущений. В ряде случаев из-за особенностей организма анестезия может не полностью обеспечить выключение болевой чувствительности, однако в арсенале анестезиолога всегда имеется ряд альтернативных методик, которые помогут ему справиться с любой ситуацией и не допустить наличие боли. Анестезиолог в течение всей операции находится рядом с пациентом и обладает всеми необходимыми знаниями и средствами для обеспечения безопасной и комфортной анестезии.
Общение пациента и врача предполагает высокую степень доверия к профессиональной компетенции анестезиолога. Пациент вправе высказать, а анестезиолог, по возможности, выполнить пожелания о методе проведения анестезии. Однако также важно вовремя остановиться; пациент должен понимать, каким бы уникальным ни казался ему свой случай, нечто подобное в практике анестезиолога наверняка уже случалось.
Ни при каких обстоятельствах анестезиолог не стремится нарушить запрет пациента на проведение тех или иных мероприятий. Но, если пациент налагает подобное ограничение, он должен отдавать себе отчет в том, что ни один врач не подходит к нему с желанием навредить. Любое предполагаемое лечение направлено на пользу, а категорический запрет может помешать предупредить развитие осложнения.
Беседа пациента и анестезиолога заканчивается подписанием документа, именуемого «Информированное согласие пациента на проведение анестезии», в котором фиксируются результаты беседы, включая информацию, какие методы лечения пациент считает для себя неприемлемыми. И пациент, и анестезиолог должны понимать, что любое волеизъявление пациента не освобождает врача от моральной и юридической ответственности за жизнь пациента.
Материал подготовлен при поддержке Общероссийской общественной организации «Федерация анестезиологов и реаниматологов».
Вам нужно будет воздержаться от еды и питья, если вам предстоит:
- Общая анестезия. Этот вид анестезии выключает сознание пациента. Вы ничего не видите, не слышите, не чувствуете боли, ваши мышцы полностью расслабляются, а после операции полностью отсутствуют воспоминания о ней. Некоторые виды общего наркоза вводятся внутривенно, иногда это газ, который вам дают вдохнуть.
- Регионарная анестезия. Этот вид анестезии обезболивает какую-либо часть тела пациента, например, ногу, руку, нижнюю половину тела. Обычно обезболивающее вещество вводят катетером или с помощью инъекции.
- Седация. Это успокаивающие средства, после которых человек расслабляется и может задремать. Седативы вводятся в вену при помощи укола или катетера.
Показания для общего наркоза
Некоторые случаи в практической хирургии и стоматологии являются прямым показанием для использования общего наркоза во время терапевтических манипуляций. Однако, даже при их наличии, применение анестезии вызывает много сомнений и вопросов по поводу общего состояния здоровья пациента, которое может иметь противопоказания. Для исключения всех рисков, пациент проходит определенное обследование организма, на основании результатов которого врач принимает решение о целесообразности подобного типа анестезии.
Нижеперечисленные виды лечения в стоматологии могут быть выполнены и в седации и под общим наркозом:
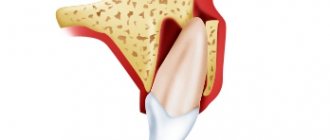
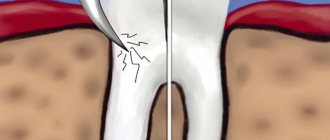
- экстракция 3 моляров, которые расположены в кости челюсти крайне сложно, что предполагает рассверливание и дробление тканей зуба и корня, имеющего сложное и спутанное строение;
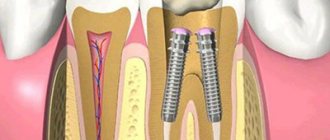
- костная пластика с одномоментной имплантацией;
- необходимость протезирования или имплантации нескольких зубных единиц;
- одноэтапное удаление нескольких зубов;
- устранение и лечение большого объема кариозного поражения дентальной поверхности;
- травмы челюстно-лицевого аппарата, предполагающие большой масштаб реставрационных работ;
- лечение запущенной формы пульпита или распространенного пародонтита;
- операции на височно-нижнечелюстном суставе;
- отягощенный аллергологический анамнез, что не позволяет провести лечение под местными анестетиками;
- наличие у пациента выраженного рвотного рефлекса;
- непреодолимый страх перед стоматологическими манипуляциями, сопровождающимися характерными звуками, запахами и тактильными ощущениями;
- пациент болен тяжелыми психическими заболеваниями (шизофрения, олигофрения);
- детский возраст до 3 лет, что обусловлено неполноценной контактностью пациента и наличием большого объема стоматологических работ;
- генетические патологии (аутизм, синдром Дауна);
- пациенты с наличием соматических патологий в компенсированном состоянии для предупреждения обострения, например, гипертонии или неврастении;
- эпилепсия.
В случаях проведения лечения в государственных учреждениях со стационаром, Вас всегда будут уговаривать проводить лечение под наркозом с последующей госпитализацией, так как это жестко регламентируется внутренним распорядком больниц.
В платных негосударственных клиниках все данные типы лечения будут проводиться только под седацией и без госпитализации, так как нет необходимости удлинять пребывание и сроки лечения.
Список показаний довольно большой, однако в нем могут быть ограничения. Можно ли лечить зубы под наркозом в каком-то определенном случае, определит только опытный анестезиолог, который обязательно должен быть в штате специалистов современной стоматологической клиники, обеспечивающей комфортное и эффективное обслуживание.
Нервная система. Головной мозг
Курение формирует зависимость от процесса, никотин оказывает влияние на рецепторы, а через них на нейроны. По всей видимости, именно вмешательство никотина в нейронные связи приводит к тому, что у курильщиков:
- слабо выражена реакция на предоперационную премедикацию(лекарственную подготовку), а это осложняет течение предоперационного периода и раннего этапа введения в наркоз;
- выше порог болевой чувствительности, что ухудшает течение послеоперационного периода;
- сложнее проходит период преднаркозной подготовки и самого наркоза(большей частью интубационного).
Еще одно влияние никотина на ВСН заключается в активации выработки адреналина, что приводит к ярким или сглаженным признакам панической атаки, а со временем вызывает нарушения физиологии ЦНС и сосудистого тонуса, приводя к формированию артериальной гипертензии
Зато «тренированные» курением клетки центра рвоты облегчают течение послеоперационного периода тем, что слабее или вообще не реагирует на стимулирующее рвоту действие препаратов для наркоза.
Какие вопросы стоит задать перед удалением вен?
Прежде чем лечь на операционный стол, не стесняйтесь спросить у доктора все, что вас волнует. Вы должны полностью представлять, в чем суть операции, каковы риски, как долго придется восстанавливаться после хирургического вмешательства, какие ограничения накладывает флебэктомия, сможете ли вы полноценно выполнять привычные дела. Выясните во время консультации все детали относительно предоперационной подготовки. Обычно врач выдает специальную памятку, но нелишним будет уточнить.
Расскажите об аллергиях, сопутствующих заболеваниях, опыте предыдущих операций, лекарствах, витаминах, гормональных контрацептивах, которые вы принимаете. Все это важно при принятии решения о методе лечения и анестезии.
Почему перед операцией нельзя есть и пить?
Иногда перед операцией или иными медицинскими вмешательствами нельзя есть и пить. Это зависит от того, какая операция вам предстоит и какая анестезия будет нужна.
Перед плановой операцией или другим медицинским вмешательством врач или медсестра попросят вас ничего не есть и не пить. Если вам предстоит местная анестезия, скорее всего, воздерживаться от еды не потребуется. Местная анестезия обезболивает маленький участок тела, её могут применять в виде мази, спрея, геля или инъекции.
Как работают наркоз и анестезия: мифы, страхи, побочные эффекты
Альтернативой спинальной анестезии может стать эпидуральная, когда в эпидуральное пространство, расположенное в позвоночнике, через специальный катетер вводится местный анестетик. В зависимости от вида операции (грудная, брюшная полость) анестезиолог определяет место его введения. При этом врач может ввести в эпидуральное пространство не только местный анестетик, но и опиоидные обезболивающие, усиливающие действие. Иногда эпидуральный катетер может оставаться на время, чтобы через него проводить обезболивание по требованию пациента (так называемая продленная эпидуральная анестезия).
Более сложные и серьезные вмешательства всегда связаны с длительной подготовкой со стороны анестезиолога — установкой центрального венозного катетера, проведением инфузионной терапии, коррекцией показателей свертывания крови и других важных параметров. Также важно учитывать, экстренная это операция или плановая.
А можно поподробнее про разницу между спинальным и эпидуральным обезболиванием?
Во время спинальной анестезии препарат вводится на уровне поясницы в субарахноидальное пространство (в полость между мягкой и паутинной мозговыми оболочками спинного мозга, заполненную спинномозговой жидкостью). Обычно все ограничивается парой уколов. Таким образом обезболиваются мягкие ткани над местом инъекции и непосредственно введение препарата под твердую мозговую оболочку. Такая анестезия действует от двух до шести часов, и технически ее проще провести.
При эпидуральной анестезии препарат вводится в пространство между твердой оболочкой спинного мозга и надкостницей позвонков, содержащее соединительную ткань и венозные сплетения. Оно расположено ближе к коже по сравнению со спинальным. Анестезия делается на любом уровне позвоночного столба. Она считается технически более сложной манипуляцией.
Я читал, что из-за эпидуральной анестезии может развиться паралич.
Это распространенный страх, но анестезиологи уверяют, что сегодня это практически исключено. Такое осложнение могло возникнуть уже после операции из-за неправильного ухода за катетером, вследствие чего у пациента появлялся гнойный эпидурит, который вызывал неврологическую симптоматику с потерей функции нижних конечностей. Или из-за неправильных действий анестезиолога, когда пункция эпидурального пространства происходит на высоких уровнях (есть риск непреднамеренного повреждения спинного мозга). Но в большинстве случаев эпидуральная анестезия не грозит ничем кроме головной боли в течение нескольких дней после операции.
А всем можно анестезию?
В ситуациях угрозы жизни, когда человеку необходима операция, врачи практически всегда применяют анестезию. Например, если на кушетке окажется пострадавший в ДТП, которому незамедлительно нужно хирургическое вмешательство, риск провести его с анестезией при любых показаниях здоровья будет меньше, чем риск отказа от него.
Если пациент пришел на плановую операцию, то анестезиолог обязан после сбора анамнеза подобрать подходящий вид анестезии с учетом здоровья пациента. Врачи при этом руководствуются правилом: объем и риск анестезии не должен превышать рисков со стороны хирурга. Возраст больного не может быть противопоказанием. Специалисты учитывают все тяжелые хронические заболевания, осложняющие состояние здоровья, и аллергические реакции на компоненты анестезии.
Есть ли разница между старыми и новыми препаратами?
Да есть: в их расходе, эффективности и безопасности использования. Однако для пациентов она незаметна; чтобы оценить разницу, надо быть анестезиологом.
Как подготовиться к наркозу и как пережить выход из него?
Подготовка зависит непосредственно от вида обезболивания и оперативного вмешательства. Что и как лучше сделать, расскажет врач перед операцией. Просто настройтесь на доверительные отношения с лечащими врачами, так будет гораздо спокойнее.
Каждый пациент переносит выход из наркоза индивидуально, не всем бывает плохо, но многие чувствуют тошноту и сонливость, мышечную дрожь. Все зависит от особенностей организма и препаратов, которые вводились во время операции. После пробуждения важно прислушиваться к своему организму и при любых отклонениях сообщать врачам.