КЛАССИФИКАЦИЯ
Одонтогенные инфекции (инфекции полости рта), в зависимости от анатомической локализации, подразделяются на истинно одонтогенные
, связанные с поражением тканей зуба (кариес, пульпит);
пародонтальные
, связанные с поражением периодонта (периодонтит) и десны (гингивит, перикоронит), окружающих тканей (надкостницы, костной, мягких тканей лица и шеи, верхнечелюстного синуса, лимфоузлов);
неодонтогенные
, связанные с поражением слизистых оболочек (стоматит) и воспалением больших слюнных желез.
Данные виды инфекции могут быть причиной серьезных угрожающих жизни осложнений со стороны полости черепа, ретрофарингеальных, медиастинальных и других локализаций, а также диссеминированных гематогенным путем поражений клапанного аппарата сердца, сепсиса.
Гнойная инфекция лица и шеи
может быть неодонтогенного происхождения и включает фолликулит, фурункул, карбункул, лимфаденит, рожистое воспаление, гематогенный остеомиелит челюстей.
В челюстно-лицевой области также могут наблюдаться специфические инфекции (актиномикоз, туберкулез, сифилис, ВИЧ).
ОСНОВНЫЕ ВОЗБУДИТЕЛИ
Инфекции полости рта ассоциируются с постоянно присутствующей здесь микрофлорой. Обычно это смешанная флора, включающая более 3-5 микроорганизмов.
При истинно одонтогенной
инфекции, наряду с факультативными бактериями, прежде всего зеле-нящими стрептококками, в частности (
S.mutans, S.milleri
), выделяется анаэробная флора:
Peptostreptococcus
spp.,
Fusobacterium
spp.,
Actinomyces
spp.
При пародонтальной инфекции наиболее часто выделяют пять основных возбудителей: P.gingivalis, P.intermedia, E.corrodens, F.nucleatum, A.аctinomycetemcomitans
, реже
Capnocytophaga
spp.
В зависимости от локализации и тяжести инфекции, возраста пациента и сопутствующей патологии, возможны изменения в микробном спектре возбудителей. Так, тяжелые гнойные поражения ассоциируются с факультативной грамотрицательной флорой (Enterobacteriaceae
spp.) и
S.aureus
. У пациентов пожилого возраста и госпитализированных в стационар также преобладают
Enterobacteriaceae
spp.
В условиях отечественных бактериологических лабораторий достаточно сложно выделить специфического возбудителя определенной одонтогенной инфекции. Тем не менее, представляется возможным локализовать возбудителей, играющих основную роль в развитии инфекции полости рта, в наддесневом и поддесневом налете.
ПРИНЦИПЫ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Лечение одонтогенной инфекции
часто ограничивается местной терапией, включающей стандартные стоматологические манипуляции.
Системная антибактериальная терапия проводится только при распространении одонтогенной инфекции за пределы пародонта (под надкостницу, в кости, мягкие ткани лица и шеи), при наличии повышенной температуры тела, регионарного лимфаденита, интоксикации.
При выборе антимикробной терапии в условиях стационара, в случаях тяжелой гнойной инфекции, необходимо учитывать возможность присутствия резистентных штаммов среди таких анаэробов как Prevotella
spp.,
F.nucleatum
к пенициллину, что определяет назначение препаратов широкого спектра действия, амоксициллина/клавуланата в монотерапии или комбинации фторхинолона с метронидазолом. В связи с ростом уровня резистентности
Streptococcus
spp. к тетрациклину и эритромицину, данные препараты могут использоваться только как альтернативные. Так как отмечается умеренная активность метронидазола в отношении анаэробных кокков (
Peptostreptococcus
spp.), для повышения эффективности необходимо одновременное назначение β-лактамных антибиотиков.
Профилактическое системное применение АМП при выполнении стоматологических манипуляций в полости рта или периодонте не гарантирует уменьшения частоты инфекционных осложнений у соматически здоровых пациентов. Убедительных данных о достаточной эффективности местного применения антибиотиков при инфекциях полости рта не получено. В то же время бактерии полости рта являются резервуаром детерминант резистентности к АМП. Избыточное и неоправданное применение антибиотиков способствует их появлению и развитию резистентности патогенной микрофлоры.
ОДОНТОГЕННАЯ И ПАРОДОНТАЛЬНАЯ ИНФЕКЦИЯ
ПУЛЬПИТ
Основные возбудители
Зеленящие стрептококки (S.milleri
), неспорообразующие анаэробы:
Peptococcus
spp.,
Peptostreptococcus
spp.,
Actinomyces
spp.
Выбор антимикробных препаратов
Антимикробная терапия показана только в случае недостаточной эффективности стоматологических манипуляций или распространения инфекции в окружающие ткани (периодонт, периост и др.).
Препараты выбора
: феноксиметилпенициллин или пенициллин (в зависимости от тяжести течения).
Альтернативные препараты
: аминопенициллины (амоксициллин, ампициллин), ингибиторозащищенные пенициллины, цефаклор, клиндамицин, эритромицин + метронидазол.
Длительность применения
: в зависимости от тяжести течения (не менее 5 дней).
ПЕРИОДОНТИТ
Основные возбудители
В структуре периодонта микрофлора выявляется редко и обычно это S.sanguis, S.oralis, Actinomyces
spp.
При периодонтите у взрослых преобладают грамотрицательные анаэробы и спирохеты. P.gingivalis, B.forsythus, A.аctinomycetemcomitans и T.denticola
выделяются наиболее часто.
В ювенильном возрасте наблюдается быстрое вовлечение в процесс костной ткани, при этом обычными возбудителями являются A.аctinomycetemcomitans
и
Capnocytophaga
spp.
P.gingivalis
выделяется редко.
У пациентов с лейкемией и нейтропенией после химиотерапии наряду с A.actinomycetemcomitans
выделяется
C.micros
, а в препубертатном возрасте —
Fusobacterium
spp.
Выбор антимикробных препаратов
Препараты выбора
: доксициклин; амоксициллин/клавуланат.
Альтернативные препараты
: спирамицин + метронидазол, цефуроксим аксетил, цефаклор + метронидазол.
Длительность терапии
: 5-7 дней.
Пациентам с лейкемией или нейтропенией после химиотерапии применяются цефоперазон/сульбактам + аминогликозиды; пиперациллин/тазобактам или тикарциллин/клавуланат + аминогликозиды; имипенем, меропенем.
Длительность терапии
: в зависимости от тяжести течения, но не менее 10-14 дней.
ПЕРИОСТИТ И ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ
Основные возбудители
При развитии одонтогенного периостита и остеомиелита в 50% случаев выделяется S.aureus
, а также
Streptococcus
spp., и, как правило, превалирует анаэробная флора:
P.niger, Peptostreptococcus
spp.,
Bacteroides
spp. Реже выявляются специфические возбудители:
A.israelii, T.pallidum
.
Травматический остеомиелит чаще обусловлен наличием S.aureus
, а также
Enterobacteriaceae
spp.,
P.aeruginosa
.
Выбор антимикробных препаратов
Препараты выбора
: оксациллин, цефазолин, ингибиторозащищенные пенициллины.
Альтернативные препараты
: линкозамиды, цефуроксим. При выделении
P.aeruginosa
— антисинегнойные препараты (цефтазидим, фторхинолоны).
Длительность терапии
: не менее 4 нед.
ОДОНТОГЕННЫЙ ВЕРХНЕЧЕЛЮСТНОЙ СИНУСИТ
Основные возбудители
Возбудителями одонтогенного верхнечелюстного синусита являются: неспорообразующие анаэробы — Peptostreptococcus
spp.,
Bacteroides
spp., а также
H.influenzae, S.pneumoniae
, реже
S.intermedius, M.сatarrhalis, S.pyogenes
. Выделение
S.aureus
из синуса характерно для нозокомиального синусита.
Выбор антимикробных препаратов
Препараты выбора
: амоксициллин/клавуланат. При нозокомиальной инфекции — ванкомицин.
Альтернативные препараты
: цефуроксим аксетил, ко-тримоксазол, ципрофлоксацин, хлорамфеникол.
Длительность терапии
: 10 дней.
Болезни десен
Пульпит
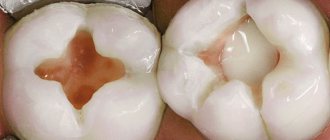
Пульпит — воспалительное заболевание мягких тканей зуба, имеющее инфекционную природу, являющееся наиболее распространенным последствием несвоевременного или некачественного лечения кариозных поражений, характеризующееся острой болью, резкой реакцией на температурный раздражители.
Пульпит является не столько самостоятельным заболеванием, сколько последствием неправильного лечения стоматологических заболеваний или отсутствия лечения как такового. Механизм развития болезни прост: при наличии кариозных поражений, оставленных без внимания, разрушение твердых тканей зуба может достигнуть корневой пульпы, в результате чего в сосудистый пучок, расположенный в центре зуба начинают проникать микроорганизмы и продукты их жизнедеятельности. Попадание болезнетворных агентов сопровождается ответной реакцией, сопровождающейся острой болью, резкой, продолжительной по времени реакцией на холодное или горячее — это и есть воспаление. Помимо кариеса пульпит может быть спровоцирован травмированием зуба – потерей части зуба или коронки, надломом, трещиной.
Симптомы пульпита разнообразны и зависят от формы течения заболевания. Различают острую и хроническую форму болезни. Острый пульпит характеризуется периодически возникающей болью в зубе, возникающей внезапно и самостоятельно исчезающей. Чаще всего боли проявляются в вечернее и ночное время. На начальных стадиях развития заболевания пульпит может не сильно беспокоить пациента, однако с течением времени приступы боли учащаются и усиливаются, боль приобретает пульсирующий характер, выражается большей интенсивностью. Иногда боль иррадиирует в челюсть, ухо, расположенные рядом участки, может вызвать приступ мигрени или головной боли. В дальнейшем боль становится невыносимой, мучительной и не снимается болеутоляющими препаратами.
Хронический пульпит проявляется несколько иначе. Данное заболевание в хронической форме дает о себе знать при любых термических изменениях – болезненные ощущения возникают при смене температуры, например при переходе из холодного помещения в теплое и наоборот, употреблении очень холодного или очень горячего. По мене устранения термического фактора боль постепенно стихает. Самопроизвольно возникающие беспричинные боли для хронического пульпита не характерны.
Лечение пульпита подразумевает удаление пульпы, установку пломбы на поврежденный зуб. При отсутствии лечения пульпита возможно развитие ряда осложнений и последствий. К наиболее распространенным можно отнести: периодонтит, периостит; остеомиелит и др.
ГНОЙНАЯ ИНФЕКЦИЯ МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
Основные возбудители
Гнойная одонтогенная инфекция мягких тканей лица и шеи, клетчатки глубоких фасциальных пространств ассоциируется с выделением полимикробной флоры: F.nucleatum
, пигментированными
Bacteroides, Peptostreptococcus
spp.,
Actinomyces
spp.,
Streptococcus
spp.
АБСЦЕССЫ, ФЛЕГМОНЫ ЛИЦА И ШЕИ
Основные возбудители
При абсцессе в области орбиты у взрослых выделяется смешанная флора: Peptostreptococcus
spp.,
Bacteroides
spp.,
Enterobacteriaceae
spp.,
Veillonella
spp.,
Streptococcus
spp.,
Staphylococcus
spp.,
Eikenella
spp.. У детей превалируют
Streptococcus
spp.,
Staphylococcus
spp.
Возбудителями абсцессов и флегмон неодонтогенного происхождения, чаще обусловленных мелкими повреждениями кожи, являются S.aureus, S.pyogenes
.
При гнилостно-некротической флегмоне дна полости рта выделяется полимикробная флора, включающая F.nucleatum, Bacteroides
spp.,
Peptostreptococcus
spp.,
Streptococcus
spp.,
Actinomyces
spp. Кроме названных, у пациентов с тяжелым течением могут быть выделены грамотрицательные бактерии и
S.aureus
(чаще у пациентов, страдающих сахарным диабетом и алкоголизмом).
Выбор антимикробных препаратов
Препараты выбора:
ингибиторозащищенные пенициллины (амоксициллин/клавуланат, ампициллин/сульбактам), цефоперазон/сульбактам.
При выделении P.aeruginosa
— цефтазидим + аминогликозиды.
Альтернативные препараты:
пенициллин или оксациллин + метронидазол, линкозамиды + аминогликозиды II-III поколения, карбапенемы, ванкомицин.
Длительность терапии:
не менее 10-14 дней.
БУККАЛЬНЫЙ ЦЕЛЛЮЛИТ
Основные возбудители
Обычно наблюдается у детей в возрасте до 3-5 лет. Основным возбудителем является H.influenzae
тип В и
S.pneumoniae
. У детей в возрасте до 2 лет
H.influenzae
— основной возбудитель, при этом, как правило, наблюдается бактериемия.
Выбор антимикробных препаратов
Препараты выбора
: амоксициллин/клавуланат, ампициллин/сульбактам, цефалоспорины III поколения (цефотаксим, цефтриаксон) в/в, в высоких дозах.
Альтернативные препараты
: хлорамфеникол, ко-тримоксазол.
Длительность терапии
: в зависимости от тяжести течения, но не менее 7-10 дней.
ЛИМФАДЕНИТ ЛИЦА И ШЕИ
Основные возбудители
Регионарный лимфаденит в области лица и шеи наблюдается при инфекции в полости рта и лица. Локализация лимфаденита в поднижнечелюстной области, по передней и задней поверхности шеи у детей в возрасте 1-4 лет, как правило, связана с вирусной инфекцией.
Абсцедирование лимфоузлов обычно обусловлено присоединением бактериальной инфекции. При одностороннем лимфадените по боковой поверхности шеи у детей старше 4 лет в 70-80% выделяются БГСА и S.aureus
. Анаэробные возбудители, такие как
Bacteroides
spp.,
Peptococcus
spp.,
Peptostreptococcus
spp.,
F.nucleatum, P.acnes
, могут быть причиной развития одонтогенного лимфаденита или воспалительных заболеваниях слизистой оболочки полости рта (гингивит, стоматит), целлюлита.
Выбор антимикробных препаратов
Препараты выбора: АМП, соответствующие этиологии первичного очага инфекции.
Микробиология / 3 занятие / частные вопросы ВБИ / ВБИ в стомат
Микробиология внутрибольничных инфекций в стоматологии
В стоматологических учреждениях особое значение имеет возникновение, распространение и профилактика внутрибольничных инфекций. Частое возникновение их привело к тому, что возникла необходимость проведения в полном объеме превентивных мер, позволяющих избежать передачи инфекции от пациента к персоналу и предупреждения распространения инфекции в стенах стоматологических клиник.
Повышение частоты возникновения внутрибольничных инфекций полости рта, вызывает необходимость внедрения системы инфекционного контроля в стоматологию. Неуклонный рост возникновения антибиотикорезистентных организмов и микроорганизмов устойчивых к воздействию дезинфектантов усугубляет проблему борьбы с возникновением внутрибольничных инфекций в стоматологии.
Как внутрибольничные или госпитальные инфекции следует рассматривать любые клинически распознаваемые инфекционные заболевания, возникающие у больных не раннее чем через 48 часов после госпитализации, либо посещения лечебного учреждения с целью лечения, а также у медицинского персонала в силу осуществляемой им деятельности, независимо от того, проявляются или не проявляются симптомы этого заболевания во время нахождения данных лиц в медицинском учреждении.
В стоматологии на первом месте регистрируется гнойная внутрибольничная инфекция полости рта. Рост ее в последнее время связан с рядом причин:
— резкое увеличение числа больных с одонтогенными воспалительными заболеваниями;
— рецедивирующее течение остеомиелитов;
— появление тяжелых форм одонтогенных ГВЗ. Которые распространяются на другие анатомические области их течение сопровождается деструкцией костной ткани и развитием осложнений.
Возбудителями внутрибольничных гнойно-септических инфекций в стоматологии являются:
1.Условно-патогенные аэробные микроорганизмы, обитающие в полости рта человека (стрептококки, коринебактерии, нейссерии, пневмококки, протей, серрации, золотистый и эпидермальный стафилококк). Только на долю стрептококка приходится около 35% ГВЗ.
2. Внутрибольничные инфекции вызванные госпитальными штаммами и обладающими высокой вирулентностью, обладающие устойчивостью к лекарственным препаратам, дезинфектантам и способности к быстрой колонизации.
3. Анаэробные микроорганизмы (облигатные и факультативные анаэробы), обитающие в полости рта.
Внутрибольничные инфекции могут носить эндогенный и экзогенный характер. Проведение отдельных стоматологических вмешательств способствует внедрению микробной флоры в глубокие ткани, что становится причиной распространения инфекционного процесса, особенно у пациентов с пониженной иммунологической реактивностью. Эндогенное инфицирование
происходит представителями нормальной микрофлоры и при прорыве абсцессов и флегмон лицевой области. При экзогенном инфицировании источником инфекции являются пациенты отделения, которые уже инфицированы и персонал (больные и носители). Опасность представляют пациенты, которые являются носителями или больные ВИЧ-инфекцией, гепатитом В, С, Д, туберкулезом.
Специфика работы стоматолога заключается в том, что они имею постоянный контакт с кровью и слюной пациентов и с проведением постоянных хирургических вмешательств. Стоматологические больные не имеют респираторных проявлений (кашель, чихание), поэтому они как источники передачи возбудителя воздушно-капельным путем пассивы, так как не могут активно выделять микроорганизмы в окружающую среду.
Основной путь передачи контактный. Контакт может быть прямой и непрямой. Он происходит через руки медицинских работников и инструменты, которые они используют при работе, факторы передачи – окружающие предметы. Воздушно-капельный связан с работой бормашин, особенно при инвазивных вмешательствах, операциях на полости рта. При этом микроорганизмы из полости рта в виде аэрозоля могут попасть на кожу лица и рук, слизистую оболочку носоглотки и в глаза врача. Микроорганизмы также могут распыляться на предметы в стоматологическом кабинете. Одной из мер, предупреждающей распыление аэрозолей с микробами, это использование отсосов, которые улавливают аэрозоли.
Факторы передачи микроорганизмов:
1.Плохо обеззараженные предметы общего пользования (раковины, ручки кранов, лотки для инструментов, плевательницы).
2.Лечебная и вспомогательная аппаратура: амальгамосмесители, ортопедические молоточки, ящики для хранения протезов, средства полировки, рентгеновский аппарат.
3.Дополнительное оборудование, используемое для лечения: ультразвуковые устройства для удаления зубного налета, ручки и рычаги осветительных ламп, телефонный аппарат.
4.Руки медицинского персонала, которые загрязняются содержимым полости рта пациента – это важнейший фактор передачи возбудителя в стоматологии.
Все предметы в стоматологическом кабинете делят на:
1.Критические
(строго стерильные) – это инструменты (иглы, скальпели, зонды, боры, эндоскопы) или предметы, поверхность которых граничит со стерильным инструментом (лоток для инструментов).
2.Полукритические
– стерилизация и дезинфекция высокого уровня после каждого пациента. Их поверхность не проникает в слизистую оболочку полости рта: зубоврачебные зеркала, наконечники с бормашин, отсасывающие устройства.
3. Некритические
– проходящие дезинфекцию низкого уровня. Поверхность этих предметов не контактирует со слизистой пациента. Это поверхности зубоврачебного кресла, ручки и арматура стоматологических осветителей, кнопки управления аппаратурой, медицинские шкафы, двери, пол, стенки.
Стоматологический кабинет поделен на три гигиенические зоны:
а. Зона лечения
– высокий уровень гигиены (стерильный лоток со стерильным инструментом, стерильными салфетками), ватный валик, перчатки врача. Все предметы, находящиеся в этой зоне тщательно дезинфицируются перед началом работы.
б. Зона разбрызгивания
– в ней находятся полукритические и некритические предметы.
в. Остальная часть
помещения содержит только некритические предметы. Их обрабатывают в ходе текущей и генеральной уборки помещения.
Факторы риска возникновения гнойно-септической инфекции у стаматологических пациентов:
—
возраст и сопутствующие заболевания;снижение общей резистентности организма; сопутствующие заболевания; неудовлетворительная гигиена полости рта; длительное использование некоторых лекарственных препаратов (кортикостероиды, антибиотики, цитостатики).
Профилактика ВБИ у стоматологических больных:
1.Правила соблюдения санитарно-гигиенических требований.
2.Соблюдение противоэпидемических, дезинфекционно-стерилизационного режима в стоматологическом кабинете.
3.Соблюдение правил допуска к работе. Медицинскому персоналу необходимо помнить, что от работы отстраняются медицинские работники с мокнущим дерматитом, пиогенным или экземным поражением кожи рук.
4.Соблюдение правил личной гигиены.
5. Использование барьерных мер предосторожности:
— антисептика рук персонала до и после приема каждого пациента;
— использование барьерных средств индивидуальной защиты: перчатки, спецодежда, сменная обувь, маски и защитные очки, перчатки).
6. Применение при работе индивидуальных стоматологических наборов (одноразовых).
7.Очистка и дезинфекция предметов и оборудования, используемого для нескольких больных.
8.Замена фильтров при использовании отсосов.
9. Переработка и утилизация медицинских отходов.
Основные требования к переработке опасных медицинских отходов:
— строго одноразовое использование медицинского материала:
— дезинфекция – отходы в стоматологических учреждениях, способствующие возникновению внутрибольничных инфекций относятся к группе Г.
3
НЕОДОНТОГЕННАЯ И СПЕЦИФИЧЕСКАЯ ИНФЕКЦИЯ
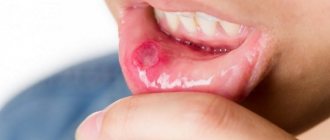
НЕКРОТИЧЕСКИЙ СТОМАТИТ (ЯЗВЕННО-НЕКРОТИЧЕСКИЙ ГИНГИВОСТОМАТИТ ВЕНСАНА)
Основные возбудители
В десневой бороздке концентрируются Fusobacterium
, пигментированные
Bacteroides
, анаэробные спирохеты. При некротическом стоматите имеется тенденция к быстрому распространению инфекции в окружающие ткани.
Возбудителями являются F.nucleatum, T.vinsentii, P.melaninogenica, P.gingivalis и P.intermedia
. У пациентов со СПИДом частым возбудителем гингивита является
C.rectus
.
Выбор антимикробных препаратов
Препараты выбора:
феноксиметилпенициллин, пенициллин.
Альтернативные препараты:
макролид + метронидазол.
Длительность терапии:
в зависимости от тяжести течения.
АКТИНОМИКОЗ
Основные возбудители
Основным возбудителем актиномикоза является A.israelii
, также возможна ассоциация с грамотрицательными бактериями
A.actinomycetemcomitans
и
H.aphrophilus
, которые устойчивы к пенициллину, но чувствительны к тетрациклинам.
Выбор антимикробных препаратов
Препараты выбора
: пенициллин в дозе 18-24 млн ЕД/сут, при положительной динамике — переход на ступенчатую терапию (феноксиметилпенициллин 2 г/сут или амоксициллин по 3-4 г/сут).
Альтернативные препараты
: доксициклин 0,2 г/сут, пероральные препараты — тетрациклин 3 г/сут, эритромицин 2 г/сут.
Длительность терапии
: пенициллин 3-6 нед в/в, препараты для приема внутрь — 6-12 мес.