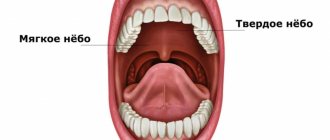
Злокачественные опухоли могут формироваться практически во всех анатомических областях. Так, рак ротовой полости, симптомы которого иногда появляются только на поздних стадиях, не является редкой формой онкологии.
Такая болезнь обнаруживается среди заядлых курильщиков, любителей жевательного табака и других категорий пациентов. Раннее лечение помогает минимизировать последствия роста опухоли в ротовой полости.
Что такое рак ротовой полости
Регулярный осмотр у врача — профилактика
Онкологические заболевания ротовой полости обусловлены злокачественным клеточным ростом в различных тканях этой анатомической области. Поскольку практически вся ротовая полость выстлана эпителиальной тканью, вероятность развития рака достаточно высока.
Это вовсе не значит, что такому заболеванию подвержен кто угодно. Для возникновения опухолевого роста необходимо влияние негативных факторов.
Злокачественный рост может поражать следующие отделы ротовой полости:
- Губы.
- Десны.
- Язык.
- Слизистую оболочку щек.
- Небо.
- Дно полости рта.
Наиболее распространены опухоли языка, внутренней оболочки щек и дна ротовой полости. От места возникновения заболевания зависит клиническая картина и скорость распространения опухолевых клеток. При росте опухоли в щечной области возможно поражение слюнных желез.
Уход после операции при раке полости рта
Изменения в рационе питания
Вы сможете пить жидкости сразу после операции. Ваш врач сообщит вам, когда вы сможете начать принимать пюреобразную пищу. Вы можете начать принимать мягкую пищу, когда это разрешит ваш врач, при условии, что вы будете ее нормально переносить.
Ознакомьтесь с материалом Рекомендации по соблюдению пюрированных и механически щадящих диет, где приведены рекомендации по питанию. Вы также можете принимать жидкие добавки с высоким содержанием белка и калорий. Например, Ensure®, Boost® и Carnation Instant Breakfast®. Не употребляйте обычную твердую пищу, пока этого не разрешит врач.
Если вам провели операцию на слизистой оболочке рта или на нижней десне, пережевывайте пищу на другой стороне рта, пока не побываете на первом после операции приеме у врача.
Уход за полостью рта
- Ваш врач скажет, можно ли вам чистить зубы после операции.
- Поддерживайте чистоту ротовой полости с помощью полосканий или устройства для орошения полости рта. Медсестра/медбрат выдаст вам устройство для орошения полости рта и научит, как им пользоваться.
- Чтобы приготовить раствор для полоскания, смешайте 1 кварту (250 мл) теплой воды с 1 чайной ложкой соли и 1 чайной ложкой пищевой соды. Вы можете хранить его при комнатной температуре. Не пользуйтесь ополаскивателями для полости рта, содержащими спирт. Они могут вызвать раздражение полости рта и замедлить заживление.
Уход за разрезом
- Не мочите швы на губе или шее первые 48 часов (2 дня). Спустя 48 часов вы можете принять душ как обычно. Не направляйте поток воды на сам разрез. Вместо этого дайте воде стечь по разрезу и промокните его насухо чистым полотенцем.
- Наносите мазь с bacitracin дважды в день, если это посоветует ваш врач. Перед выпиской из больницы вам выдадут bacitracin, если он вам потребуется.
- Рассасывающиеся швы ослабнут и отпадут через 6–8 недель после операции. Когда вы почувствуете их во рту, просто их выплюньте. Пока они остаются на месте, им не требуется особого ухода кроме поддержания чистоты ротовой полости.
- Нерассасывающиеся швы снимут на первом после операции приеме у вашего врача.
- Если у вас была операция на губе, избегайте растяжения губы, например при улыбке, пока область не заживет.
Изменения речи
- Если у вас была операция на языке, дне полости рта или на мягком нёбе, ваша речь может измениться. Ваш язык может распухнуть и онеметь, и вы не сможете свободно шевелить им. Это будет проходить по мере заживления области. Если у вас произошли значительные изменения в речи, вас направят к логопеду для оказания дальнейшей помощи.
Обезболивание
- Большинство людей испытывают болевые ощущения или дискомфорт после операции. Перед выпиской из больницы вам выдадут рецепт на обезболивающее лекарство. Принимайте его в соответствии с рецептом.
- Если обезболивающее лекарство не помогает, позвоните своему врачу.
- Обезболивающие лекарства могут вызывать запоры (опорожнение кишечника происходит реже, чем обычно). Для предотвращения запоров принимайте размягчители стула, например docusate sodium (Colace®) 3 раза в день. Если это не помогает, примите слабительное (например, 2 таблетки Senokot®) перед сном. Оба препарата продаются без рецепта. Если запор сохраняется после приема этих лекарств, позвоните своему врачу. Для получения дополнительной информации прочитайте материал Запор.
Последующий прием
На следующий день после операции позвоните своему врачу, чтобы записаться на последующий прием.
Вернуться к началу
Причины возникновения
Рак ротовой полости
Механизм развития рака ротовой полости в целом похож на этапы формирования любой злокачественной опухоли. Здоровые клетки эпителия после деления выполняют свои функции и постепенно разрушаются.
Клеточное деление регулируется генетической информацией и специальными внутриклеточными механизмами. При определенных условиях процесс деления может нарушаться, в результате чего образуется патологическая клеточная масса, называемая злокачественной опухолью.
Метастазы. Диагностика
В Юсуповской больнице врачи диагностируют метастатический рак, применяя современные методы исследования:
- томографические (МРТ, КТ, ПЭТ-КТ);
- сцинтиграфию костей скелета;
- Ультразвуковое исследование;
- различные диагностические пункции под визуальным контролем томографа;
- полное лабораторное исследование, в том числе определение уровня онкомаркеров в биологических жидкостях, иммунологическое и молекулярно-генетическое;
- эндоскопическую (гастроскопию, бронхоскопию, колоноскопию) диагностику с биопсией;
Симптомы и признаки
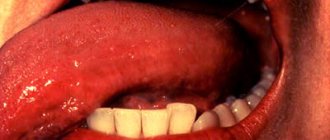
Плохозаживающие язвы — настораживающий симптом
Симптоматика любых онкологических заболеваний может быть непостоянной. Зачастую пациенты не имеют никаких жалоб до того момента, когда опухоль становится достаточно большой.
Симптомы зависят от места возникновения злокачественного роста и индивидуальной реакции организма на заболевание.
Наиболее распространенные симптомы включают:
- Появление шишки, утолщения, шероховатого пятна или небольшого набухания в любой области слизистой оболочки рта.
- Необъяснимое кровотечение в ротовой полости.
- Онемение и потеря чувствительности в области лица или шеи.
- Постоянное появление болячек в области рта.
- Болезненные ощущения во время употребления пищи.
- Возникновение трудностей с жеванием, глотанием. Нарушение речевых функций.
- Частичное онемение языка.
- Боль в области уха.
- Постепенное уменьшение массы тела.
Перечисленные признаки не являются специфичными для онкологии и могут указывать на самые разные заболевания полости рта. Тем не менее при обнаружении подобных симптомов необходимо обратиться к врачу для прохождения подробной диагностики.
Симптомы
Заболевание довольно сложно диагностировать. Вместе с тем, заподозрить наличие раковой опухоли может и сам пациент, если он достаточно внимательно относится к своему здоровью.
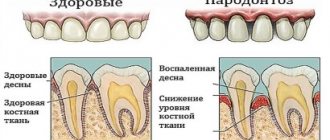
- Первым признаком является отечность, которая постепенно увеличивается. Поначалу отечность незаметна, и пациент может не обратить на нее внимание. Но со временем отек увеличивается, разрастается и начинает давить на соседние зубы и десну, вызывая чувство дискомфорта, при этом десну словно распирает изнутри.
- Со временем появляется уплотнение, в области которого изменена пигментация. Очень часто уплотнение окружено небольшими язвочками, трещинками, что может ввести пациента в заблуждение. Время от времени из десны может идти кровь, даже при самом незначительном прикосновении, сама десна становится болезненной, боль поначалу локальная, но со временем становится трудно открывать рот.
Если вовремя не обратить внимание на симптомы рака и не начать лечение, опухоль может распространиться на челюстную кость, а также на мягкие ткани полости рта, язык, лимфатические узлы.
Методы диагностики
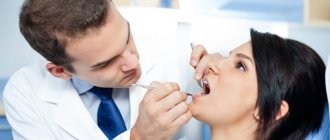
При подозрении на заболевание необходимо обратиться к онкологу. Во время приема врач спросит о жалобах, изучит анамнез и проведет осмотр рта для обнаружения признаков злокачественного роста.
Под подозрением могут быть любые нарушения слизистой оболочки эпителия, включая области раздражения, язвы и белые пятна. Для исключения других заболеваний и подтверждения онкологии потребуются инструментальные и лабораторные методы исследования.
Специальные методы исследования:
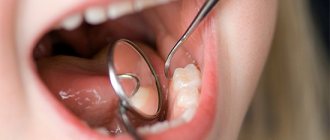
- Забор участка слизистой оболочки ротовой полости с последующим гистологическим исследованием. Биопсия является наиболее точным методом диагностики рака и выявления типа злокачественной опухоли. Также результаты метода могут указать на предраковые изменения эпителия, увеличивающие риск онкологии.
- Эндоскопическое исследование. Во время процедуры в горло пациента помещают небольшую гибкую трубку, оснащенную камерой и источником света. Таким же образом исследуют носовую полость. Эндоскопия необходима для обнаружения первичной области распространения опухоли в случае, если рак ротовой полости является вторичным формированием.
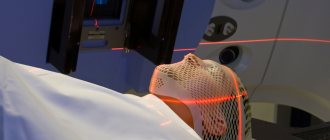
- Визуализация. Для получения высокоточных изображений определенных тканей и органов врачи назначают рентгенографию, а также компьютерную или магнитно-резонансную томографию. Эти методы полезны для оценки размера опухоли и поиска первичного места распространения злокачественной ткани.
Также важны скрининговые методы диагностики, направленные на обнаружение ранних стадий онкологии. Если у пациента обнаруживают определенные факторы риска, необходимы регулярные обследования.
Диагностика и лечение рака десны
Рак десны встречается достаточно редко, но характеризуется агрессивностью опухолевого процесса. Если заболевание диагностировано на ранней стадии, пятилетняя выживаемость составляет 80%, на третьей стадии рака – 40%. Диагноз можно установить при осмотре полости рта, но часто начинающие врачи считают кровоточивость признаком пародонтоза.
Онкологи Юсуповской больницы сразу же выполняют биопсию и отправляют биологический материал на цитологическое исследование. При выявлении в препарате атипичных клеток выполняют оперативное вмешательство – удаление опухоли и окружающих её тканей. В запущенной стадии рака десны дополнительно выполняется резекция части языка и челюсти. К нежелательным последствиям операции относятся:
- Сложности при глотании;
- Нарушение вкусовых ощущений;
- Расстройство обоняния.
Перед операцией пациенту назначают лучевую терапию, целью которой является разрушение раковых клеток. В послеоперационном периоде для профилактики рецидива заболевания проводят химиотерапию. Лечение злокачественной опухоли дёсен в домашних условиях или с помощью нетрадиционных методов терапии бесперспективно. При наличии первых признаков рака дёсен звоните по телефону Юсуповской больницы.
Прогноз
Срок выживаемости напрямую зависит от типа опухоли и стадии распространения. Во время первой стадии, когда злокачественные клетки остаются на поверхности слизистой оболочки, хирургия помогает полностью избавиться от проблемы.
Неблагоприятный прогноз характерен для поздних стадий, когда опухолевые клетки распространились в глубокие шейные лимфатические узлы. В этом случае выживаемость редко достигает и двух лет.
Таким образом, рак ротовой полости, симптомы которого могут быть неспецифичными, лучше всего поддается лечению на ранних этапах роста. Скрининговая диагностика помогает обнаружить предраковые изменения и предотвратить рост опухоли.
Информативное видео о раке полости рта — в видеосюжете:
Новообразования
Каждый пациент перед началом протезирования, проходит тщательное обследование на выявление различных заболеваний и новообразований в полости рта. Иногда, оно позволяет выявить опухоли (в их числе и злокачественные) в момент зарождения, когда пациент и не подозревает об этом. А это — возможность начать лечение на ранних сроках, дающая полное выздоровление. В основном для этого используется метод пальпации, когда врач вручную проверяет каждый сантиметр ротовой полости пациента.
И хотя злокачественные новообразования обнаруживаются редко, рекомендуется проводить такое обследование регулярно, так как в отличие от опухолей на других частях тела, любые новообразования в полости рта лучше поддаются лечению и профилактике. Но чтобы обезопасить себя, необходимо знать основные симптомы этого заболевания. Недаром говорится: «Предупрежден, значит – защищен».
Существует много заболеваний, которые протекают бессимптомно, никак не проявляются внешне и не доставляют человеку никаких неприятностей. Пациент может и не догадываться, что у него не все в порядке, между тем как болезнь развивается все больше. И только на последних стадиях могут появиться первые признаки, порой очень неприятные и болезненные, причем вместе с осложнениями. Такие патологии нередки и в стоматологии. Одним из подобных коварных заболеваний является киста зуба.
Что же это такое – киста зуба?
Если говорить в общем, киста – это образование, наполненное жидкостью и имеющее плотную оболочку. В стоматологии киста зуба обозначает образование в кости, заполненное содержимым жидкого характера (главным образом это отмершие клетки эпителия и бактерии). Заболевание возникает вследствие невылеченной инфекции в зубе. Киста имеет плотную оболочку (это защитная реакция организма, чтобы воспалительный процесс не развивался дальше). Но это не мешает ей расти и достигать размеров 3-4 см и более. Многие люди пренебрежительно относятся к подобного рода образованиям, но киста может давать очень серьезные осложнения – вплоть до раковых опухолей, поэтому является довольно опасным заболеванием.
Причины образования
Зубная киста может образовываться по самым разным причинам, начиная от неудачного падения, при котором происходит травма зуба, заканчивая банальным неудачным лечением корневого канала. Чтобы точно выяснить, почему образовалась киста, врач проводит подробный опрос и направляет пациента на дополнительные методы исследования.
Чаще всего причинами зубных кист служат следующие факторы:
- Травма (смещение зуба провоцирует проникновение инфекции и быстрое размножение микроорганизмов, так как в рану обычно попадает грязь и большое количество патогенных бактерий)
- Некачественное лечение кариеса (в результате в корневой канал попадает инфекция и провоцирует новый воспалительный процесс – кисту)
- Неудовлетворительное эндодонтическое лечение (опять же негативное влияние патогенной микрофлоры и образование очага воспаления)
- Общие заболевания, при которых болезнетворные бактерии попадают в околочелюстные ткани вместе с кровотоком
- Осложнение гайморита (при кистах на верхней челюсти)
- Хронические воспалительные процессы под коронкой
- Хронический периодонтит (если его не лечить, инфекция идет дальше и возникает киста корня
- Заболевания носоглотки
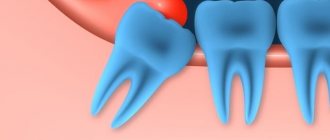
- Сложное прорезывание зубов мудрости. Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты
Стоматологи отдают первые места среди причин возникновения кист двум главным: травмированию зубов и инфицированию корневых каналов. Поэтому очень важно стараться избегать попадания инфекции в зуб – именно она запускает воспалительный процесс.
Симптомы кисты зуба
Особая опасность заболевания таится в том, что первые признаки его появляются тогда, когда киста имеет уже внушительные размеры. Ранние стадии никак себя не проявляют. Кисты образуются довольно медленно – процесс измеряется неделями. Поэтому у пациента есть время, чтобы обнаружить настораживающие симптомы, которые могут свидетельствовать о возникновении кисты зуба:
Бугорок на десне в районе корня зуба, увеличивающийся в размерах со временем (обусловлен накапливанием жидкости в полости кисты)
Неприятные ощущения при приеме твердой пищи (обусловлены давлением на десну кусочками еды)
Образование свища (сообщение между полостью рта и костью в виде полого хода)
Недомогание, повышение температуры наряду с болью в челюсти
Головные боли, не проходящие при приеме таблеток (при кистах, образующихся в гайморовой пазухе)
Следует особо отметить тот факт, что зубная боль при кистах не такая сильная, как кариесе – ее можно назвать тянущей. Если киста воспаляется, боли становятся сильнее.
Человек может и не связывать данные признаки с каким-то заболеванием, полагая, что он «натер» десну, поцарапал язык и т.д. А на самом деле это может быть самая что ни на есть настоящая киста, но, к сожалению, распознать ее действительно нелегко.
Диагностика
Как правило, киста зуба обнаруживается абсолютно случайно – во время профилактического осмотра или лечения соседнего зуба. Заболевание выявляется рентгенологически.
На снимке видно круглое темное пятно, имеющее четкие контуры, располагается у верхушки корня зуба (окружает его в виде «нимба»). Если у доктора сомнения насчет того, опухоль это или киста, он отправляет пациента на пункцию кисты. В этом случае киста прокалывается, иглой делается забор жидкости и она проходит гистологическое исследование на принадлежность клеток к раковым.
Лечение кисты
Зубные кисты лечатся как терапевтическим, так и хирургическим путем. Сейчас врачи стараются по возможности сохранить зуб. «Подводным камнем» в лечении является тот факт, что некоторые кисты даже после удаления зуба продолжают расти, и после проведения любого метода за зубом необходимо наблюдать.
Терапевтический метод применим при раннем обращении и небольших размерах кист (до 0.8 см в диаметре).
Сначала лечится сам зуб, пломбируются каналы. Даже если зуб был лечен ранее, каналы надо обязательно распломбировать, обработать антисептиком.
Затем врач проведет процедуру депофореза меди-кальция.
В зуб вводят суспензию из меди и кальция, а затем подводят электрический ток.
Нужно 3-5 сеансов, после чего зуб можно пломбировать.
Метод очень спорный, у него много противников и сторонников. Врачи, которые ратуют за данную процедуру, говорят о возможности сохранить зуб и щадящем отношении к зубным тканям. Доктора, не принимающие этот метод, утверждают о возможности рецидивирования кисты и потере времени.
Конечно, решение должно приниматься в индивидуальном порядке.
Хирургический метод лечения подразделяется на следующие виды:
Цистотомия. Неполное удаление кисты. Осуществляется при больших размера кист (больше 1.5 см), когда полностью их удалить нельзя из-за возможного повреждения соседних тканей.
Цистэктомия. Полное удаление образования, чаще всего вместе с верхушкой корня. Делают разрез на десне, удаляют кисту и верхушку корня, сразу же пломбируют канал и ушивают десну.
Ретромолярные кисты надо удалять вместе с зубом. При больших размерах кист в их полость вводят костезамещающий препарат (самые популярные на сегодняшний день – это Церабон, JASON, Максресорб).
Любой хирургический метод сопровождается назначением антибиотиков, противовоспалительных препаратов (чаще это Ципролет), антигистаминных средств (по показаниям и индивидуальной переносимости).
Возможные осложнения
Своевременно не диагностированная киста разрастается, разрушает костную ткань и провоцирует образование соединительной ткани. Тогда осложнения могут привести к тому, что зуб будет потерян.
Чаще всего врачами фиксируются следующие осложнения:
- Гнойное воспаление кисты (грозит тяжелым воспалительным процессом на всю челюсть, а именно остеомиелитом)
- Расплавление костной ткани челюсти (возникает вследствие роста кисты, приводит опять-таки к остеомиелиту)
- Лимфаденит (воспаление лимфоузлов, грозит дальнейшим распространением инфекции)
- Хронический гайморит (когда киста прорастает в гайморову пазуху)
- Периостит (воспаление надкостницы)
- Абцесс на щеке или десне (возникает вследствие сильнейшего воспаления)
- Перелом челюсти в результате истончения кости в том месте, где образовалась киста
- Флегмона – тяжелейшее осложнение, при котором воспаляются мягкие ткани, возможно общее заражение крови
- Перерождение клеток кисты в злокачественные, тогда образуется опухоль
Некоторые осложнения могут напрямую угрожать жизни человека, поэтому к кисте зуба ни в коем случае нельзя относиться пренебрежительно и рассуждать на уровне «сама рассосется». Киста может воспалиться, прорваться, но никак не рассосаться, и лечение здесь обязательно.
Профилактика
Избежать возникновения кисты невозможно, но она хорошо видна на ранней стадии при рентгенологическом обследовании, поэтому проходите его каждый год. Так вы избежите ее разрастания (при выявлении) и будете защищены от многих осложнений.
Регулярно наносите визиты к стоматологу, своевременно лечите зубы и заболевания носоглотки. При любых неприятных ощущениях во рту проверьтесь у доктора.
Обязательно правильно чистите зубы – это профилактика множества болезней ротовой полости. Простые профилактические меры помогут вам избежать серьезных проблем и качественно провести лечение при обнаружившейся кисте, возможно, без хирургического вмешательства.
А каждый сохраненный зуб – это победа.
Болезни зубов и десен связали с повышенным риском рака печени
Медики обнаружили связь между болезнями зубов и десен и повышенным риском возникновения рака печени и желчного пузыря, говорится в United European Gastroenterology Journal
. У людей с заболеваниями зубов и десен он в среднем на 30 процентов выше, чем у здоровых. Среди других факторов исследователи назвали курение, лишний вес или ожирение, и недостаток овощей и фруктов.
Гингивит (воспаление десен), периодонтит (воспаление соединительной ткани между зубом и зубной лункой) и кариес прямо указывают на плохое здоровье зубов и десен. Оно, в свою очередь, является фактором риска для возникновения заболеваний сердца, диабета, инсульта и различных видов рака, в том числе рака различных отделов желудочно-кишечного тракта. Как показал метаанализ восьми исследований, у людей, страдавших периодонтитом и потерей зубов, повышался риск развития рака поджелудочной железы. А исследование жителей Тайваня, которые лечились от периодонтита, связало лечение и пониженный риск возникновения разных видов рака. С другой стороны, метаанализ шести работ, исследовавших связь заболеваний зубов и рака кишечника у жителей США и Китая, ее не выявил.
Медики из Университета Квинс в Белфасте под руководством Хайди Жордан (Haydée Jordão) решили выяснить, есть ли корреляция между плохим здоровьем зубов и развитием рака отделов ЖКТ у жителей Великобритании. Для этого они брали данные из Биобанка Великобритании, самого большого центра исследования проблем со здоровьем в стране. В скрининге, который проводился в 2006–2010 годах участвовало 500000 британцев в возрасте от 40 до 69 лет, причем наблюдение за их здоровьем продолжается до сих пор. На начальном этапе у участников брали кровь, мочу и слюну для анализов, измеряли их рост и вес. Также они участвовали в опросе и предоставляли исчерпывающую информацию о своем здоровье. В анкете, в том числе, были вопросы о том, болят ли у человека десны и кровоточат ли они, болят ли или выпадают ли зубы.
Авторы нового исследования взяли из Биобанка информацию о 469628 британцах, которые подробно рассказали о состоянии здоровья зубов и десен. В дальнейшем ученые отслеживали состояние здоровья добровольцев до 30 сентября 2014 года, либо до момента выявления ракового заболевания или смерти. Затем, используя регрессию Кокса, которая позволяет спрогнозировать риск наступления какого-либо события, ученые рассчитали для участников исследования коэффициенты риска (КР) развития рака ЖКТ в зависимости от здоровья зубов.
Оказалось, что за время наблюдения заболели раком 4069 человек (менее одного процента). У 13 процентов из них были проблемы с зубами. В результате исследователи не нашли связи между плохим здоровьем зубов и возникновением рака ЖКТ в целом (КР 0.97). Однако у людей с больными зубами оказался выше риск возникновения рака печени, желчного пузыря и желчных протоков (КР 1.32), а риск возникновения гепатоцеллюлярной карциномы (самый распространенный вид рака печени) оказался еще выше (КР 1.75). Среди людей с больными зубами риск развития рака оказался выше у тех, кто ел мало овощей и фруктов (КР 1.51) , тех, кто курил (КР 1.51), страдал лишним весом или ожирением (КР 1.53).
По мнению авторов исследования роль в развитии рака может играть микробиом ротовой полости. Известно, что некоторые бактерии, например палочка Плаута (Fusobacterium nucleatum
) или
Porphyromonas gingivalis
, влияющие на возникновение болезней десен, также вызывают абсцесс печени. Палочка Плаута, помимо этого, возможно, влияет на развитие рака кишечника. Поэтому исследователи считают, что они могут быть связаны и с возникновением рака печени, но так ли это, пока неизвестно.
Для правильной гигиены полости рта нередко кроме зубных щеток рекомендуется использовать зубную нить — в США, например, рекомендации по использованию зубной нити появились еще в 1979 году. Однако, как выяснилось несколько лет назад, эти рекомендации научно не обоснованы. Журналисты из Associated Press проанализировали 25 работ по этой теме за последние 10 лет и выяснили, что доказательства ненадежны и низкого качества.
Екатерина Русакова
Возможная длительность жизни и прогнозы
К сожалению, относительно этих аспектов предоставить исчерпывающую информацию невозможно. Повлиять на то, сколько еще проживет человек после постановки диагноза, могут:
- характеристика первичной опухоли;
- сроки ее диагностики;
- количество метастазов в позвоночнике;
- общее состояние и настрой больного;
- наличие у пациента других заболеваний;
- выбранный тип лечения.
Прогнозы во многом зависят от сроков диагностики
На заметку! Дольше года с момента диагностирования наличия метастазов в позвоночнике живет всего 1/5 часть всех пациентов. Прогноз неблагоприятный.
Метастазы обычно появляются только на последних стадиях развития первичного онкологического заболевания. И именно это существенно влияет на общий прогноз. Без оказания медицинской помощи человек, пораженный раком и имеющий метастазы, живет несколько месяцев. А лечение способно увеличить срок жизни на 1-2 года.
Рак желудка. Динамика выживаемости больных при различных режимах химиотерапии
Если опухоль растет медленно, ее размеры невелики, метастазов в позвоночнике – считанные единицы, то человек, как правило, живет дольше (при наличии лечения). Если же ситуация характеризуется с точностью до наоборот, то большой продолжительности жизни ждать не стоит и нужно готовиться к худшему.
Особенности диагностики
На заметку! При одиночном метастазе в области позвоночника есть прогноз, что человек проживет 5 и более лет (шансы составляют около 49%). Обычно производится резекция опухоли и вертебректомия, то есть наращивание позвонков.
Диагностика, лечение
Определить наличие метастазов в позвоночнике способен только врач на основании собранного анамнеза, а также результатов анализов и исследований. Больной может быть направлен на КТ или МРТ позвоночного столба, рентгенографию и т. д. Также могут назначить исследование крови на онкомаркеры, сцинтиграфию, остеоденситометрию. При поражении позвонков биопсию, которая обычно назначается при наличии раковых опухолей, провести невозможно. Если известно, какой орган стал источником метастазов, то могут назначаться и дополнительные методы обследования типа маммографии или УЗИ внутренних органов.
Остеоденситометрия
Внимание! Чем раньше будет выявлена первичная злокачественная опухоль, тем больше шансов на благополучный исход. Очень часто именно своевременная диагностика имеет решающее значение. Хотя иногда выявить первопричину появления метастазов невозможно.
Лечение крайне сложное и часто – бесполезное. Оно заключается в применении химиотерапии, гормональной терапии, радиотерапии, определенного рода хирургических операций и т. д. Во многом терапия будет зависеть от того, что спровоцировало образование метастазов, а также от состояния больного в целом.
Химиотерапия
Гормональная терапия назначается при неоплазиях, а чтобы победить гиперкальциемию, применяют дифосфонаты. Показаниями для хирургического вмешательства могут стать сильные боли и чересчур быстрая компрессия спинного мозга, а также патологические переломы сегментов позвоночника. Существует два типа операций.
- Декомпрессивные, которые относятся к разряду простых вмешательств. Но они характеризуются большой вероятностью рецидивов и ухудшением состояния из-за прогрессирования метастазов. Называются также ламинэктомиями.
- Декомпрессивно-стабилизирующие вмешательства подразумевают использование имплантатов, фиксаторов и способны обеспечить долговременный эффект. Позволяют значительно улучшить жизнь больного человека. Но такие операции крайне травматичны и не могут быть проведены при очень тяжелых и серьезных состояниях.
Ламинэктомия
В ряде случаев главная цель терапии – устранение болей и улучшение качества жизни человека. Также необходимо постараться устранить причину сдавливания спинного мозга.
Поддерживающий корсет для позвоночника
Если вы хотите более подробно узнать, что лучше проводить Узи позвоночника или МРТ, а также ознакомиться с возможными рисками и противопоказаниями, вы можете прочитать статью об этом на нашем портале.