Что такое тонзиллэктомия?
Удаление небных миндалин – одна из самых распространенных операций в практике ЛОР-врача. Многие думают, что ее выполняют только детям, но это не так. Взрослым она тоже может понадобиться, если хронический тонзиллит перешел в тяжелую форму и сопровождается гнойными осложнениями, а увеличенные миндалины мешают глотать и даже дышать, вызывая синдром ночного апноэ – кратковременную остановку дыхания во сне.
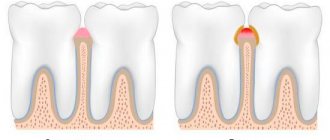
Нёбные миндалины иногда воспаляются. Воспаление небных миндалин (гланд) обозначается термином тонзиллит. Он, в свою очередь, может быть острым и хроническим.
Воспаление небных миндалин. Фото: James Heilman, MD / (Creative Commons Attribution-Share Alike 3.0 Unported license)
Острый тонзиллит называется ангиной.При хроническом тонзиллите воспалительный процесс тянется годами, с периодическими обострениями. Обострение обычно сопровождается повышением температуры, першением и болью в горле, в том числе при глотании.
Миндалины покрываются налетом, появляется неприятный запах изо рта, увеличиваются шейные лимфоузлы. Если обострения повторяются одно за другим, а консервативное лечение не помогает, приходится прибегать к хирургическому лечению – удалению гланд (тонзиллэктомии).
Варианты операции
Чаще всего проводится двусторонняя тонзиллэктомия, то есть полное двустороннее удаление миндалин. Как делают удаление миндалин? Вариаций того, как проходит операция, несколько.
Классический тип операции – это механическое удаление с помощью скальпеля, специальной петли и хирургических ножниц. Это радикальный способ избавления от хронического тонзиллита. Восстановление после операции длительное и достаточно болезненное. Ещё один недостаток такой операции – большая вероятность кровотечения.
В настоящее время на смену классической операции приходит микроинвазивная тонзиллэктомия, которая гораздо легче переносится пациентами, позволяет избежать обильной кровопотери и легче восстановиться после хирургического вмешательства. Существует несколько современных способов удаления гланд.
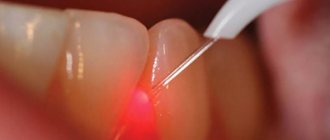
- Лазерная тонзиллэктомия. Как проходит тонзиллэктомия лазером? Под воздействием лазерного излучения на лимфоидную ткань миндалины из неё выпаривается жидкость, а сосуды при этому коагулируются (прижигаются), что позволяет избежать кровотечений. Болевых ощущений пациент не испытывает. Рана на месте удалённой гланды затягивается достаточно быстро, поэтому восстановление пациента протекает быстро и легко. Минус такой операции – в нагревании здоровых тканей, что чревато появлением ожогов.
- Радиоволновой метод. Как делают тонзиллэктомию радиоволновым методом? Под действием радиоволны, создаваемой хиургическим аппаратом «Сургитрон» или «Фотек», выпаривается жидкость из тканей миндалины. Операция бескровная, не повреждает здоровые ткани. Отёчность после операции пропадает достаточно быстро, и пациент легко восстанавливается.
- Ультразвуковое удаление проводится с помощью ультразвукового скальпеля, который нагревает и разрушает поражённые ткани. Это малотравматичный безопасный метод удаления. Благодаря воздействию ультразвука регенерация тканей протекает быстрее.
- Криодеструкция. В ходе этой процедуры на гланды воздействуют низкой температурой, источником которой выступает жидкий азот. После этого воспалённые ткани отторгаются. Это самый нетравматичный, бескровный метод удаления. Не требует специального послеоперационного ухода, проводится быстро и очень легко переносится больными.
- Коблация – воздействие на гланды холодной плазмы. Операция проводится с помощью специального аппарата, превращающего электричество в плазму. Плазменный поток не обжигает здоровые ткани. Восстановительный период после коблации самый короткий и безболезненный из всех методов удаления. Недостатком операции является его цена и малая распространённость. Мало какие медицинские учреждения предлагают эту услугу.
При принятии решения об операции лор-врач обязательно объяснит все плюсы и недостатки каждого вида хирургического вмешательства и даст рекомендации, что лучше выбрать в том или ином случае.
Многие пациенты перед тонзиллэктомией задаются вопросом: «Чем опасно удаление миндалин?». К возможным осложнениям после хирургического вмешательства относят вероятность рецидива при неполном удалении тканей миндалины; вероятность возникновения кровотечения в первые часы после операции и инфицирование раны (чаще у пациентов со слабым иммунитетом).
Отличие от тонзиллотомии
Наряду с тонзиллэктомией есть и другая операция с похожим названием – тонзиллотомия, при которой увеличенные миндалины удаляют не целиком, а частично (обычно у детей). Показанием к такой операции служит гипертрофия этих миндалин, когда они занимают все пространство от передней небной дужки до срединной линии глотки. При тонзиллотомии убирают лишь “излишки” увеличенных миндалин, возвращая их к нормальным размерам. Тонзиллотомия менее травматична, чем радикальное удаление гланд, и позволяет сохранить их защитные функции.
Почему не помогает консервативное лечение?
Из-за иммунодефицита (врожденного или приобретенного) или сопутствующих заболеваний, которые способствуют затяжным воспалительным процессам (сахарный диабет, хроническая инфекция) консервативное лечение тонзиллита может быть неэффективным.
Важно! В миндалинах может поселиться бета-гемолитический стрептококк группы А, который вызывает ревматическое поражение сердца, суставов и почек. Удаление гланд позволяет избежать этих осложнений.
К другим факторам, затрудняющим консервативное лечение, относятся курение и злоупотребление алкоголем. У педагогов, певцов и актеров фактором риска служит необходимость долго, громко и много говорить.
Показания к лазерному удалению миндалин
Основанием для удаления пораженных миндалин является наличие серьезной угрозы другим органам. Как правило, удаление гланд показано пациентам, которые болеют ангиной более четырёх раз в год, пациентам, у которых безоперационное лечение не дало должных результатов, пациентам с наличием осложнений в виде болезней сердца, суставов, нервной системы. Удаление миндалин необходимо пациентам, претерпевшим острую ревматическую атаку, а также людям, у которых чрезмерное увеличение миндалин из-за распространения лимфоидной ткани вызывает проблемы с дыханием или глотанием.
В каком возрасте делают операцию?
Хирургическое лечение может быть рекомендовано взрослым и детям старше 8 лет. К этому времени миндалины сформировываются окончательно. Небные миндалины являются составной частью глоточного кольца — группы миндалин (парные небные и трубные, непарные носоглоточная и язычная) — важного органа местного иммунитета носоглотки и дыхательных путей. Раннее удаление миндалин может способствовать развитию атопических заболеваний — аллергического ринита или бронхиальной астмы. Детям младше трёх лет такие операции обычно не делают, так как у них крайне редко бывают тонзиллиты — гланды слишком малы.
Важно! Удалять миндалины можно не раньше, чем через полгода после прививки полиомиелита.
Восстановительный период
Качество проведенной операции зависит от профессионализма доктора. Лазер — стерильный инструмент, противостоящий септическому воспалению тканей. Регенерация слизистой глотки восстанавливается в течение двух — трёх недель, при отсутствии ожогов и обширных ран. Обычно на 7-й день после проведения лазерного удаления миндалин назначается послеоперационный осмотр у лечащего врача. Для ускорения заживления пациенту назначается полоскание специальным составом. После удаления миндалин лечение антибактериальными препаратами как правило не требуется. В течение первых 24 часов после лазерного воздействия пациенту разрешено употреблять воду только прохладной температуры. Рекомендуется обратиться к щадящему питанию из прохладных однородных мягких блюд. Не желательно употребление твердой, острой, жирной или горячей еды. Категорически запрещено курить и пить алкоголь. Пациенту после операции не стоит перемерзать и перегружаться физически. Желательно проведение курса укрепляющего иммунитет лечения.
Противопоказания
Они бывают абсолютными (исключающими возможность тонзиллэктомии) и относительными, когда все откладывается до устранения причин, препятствующих проведению операции.
Абсолютные противопоказания:
- заболевания с повышенной кровоточивостью: гемофилия, геморрагические диатезы, болезнь Верльгофа, агранулоцитоз, лейкоз;
- сердечная недостаточность 2–3 степени;
- острые инфекционные заболевания и обострение хронических;
- активная форма туберкулеза;
- цирроз печени.
Относительные противопоказания:
- кариес (до санации — стоматологической профилактики полости рта);
- воспаление десен;
- гнойничковые заболевания рта и кожи;
- ОРВИ и грипп;
- обострение (декомпенсация) хронических заболеваний;
- менструация;
- беременность после 26-й недели из-за риска преждевременных родов.
Противопоказания к лазерному вмешательству
Удаление миндалин лазером противопоказано пациентам с онкологическими заболеваниями, болезнями органов кроветворения, нарушениями свертываемости крови, расстройствами психики и нервной системы, серьезными болезнями сердца, печени и почек.
Проведение манипуляций по удалению гипертрофированных миндалин следует отложить в период обострения острых инфекционных, вирусных и ревматоидных болезней, активной стадии туберкулеза, при сахарном диабете, гипертензии и в период женских менструаций. Кроме того, удаление гланд не выполняют беременным и кормящим женщинам и детям до 10 лет.
Виды операций по удалению миндалин
Классический
Хирург устанавливает роторасширитель и отделяет ткань миндалин вместе с капсулой от окружающих тканей «тупым» путем при помощи распатора. Кровотечение останавливают, сосуды прижигают электрокоагулятором или лазером. Весь процесс занимает от 15 до 40 минут.
Электрокоагуляция
Рисунок 1. Разрез у основания миндалины при электрокоагуляции. Источник: Maxillofacial Plastic and Reconstructive Surgery / Open-i (Attribution 4.0 International)
Вместо скальпеля используют электрод с высокочастотным током. Сосуды «завариваются», поэтому кровопотеря минимальная. Восстановление может занять больше времени — из-за сопутствующих травм окружающих тканей.
Удаленные миндалины. Maxillofacial Plastic and Reconstructive Surgery / Open-i (Attribution 4.0 International)
Криодеструкция
Миндалины замораживают жидким азотом. В результате они становятся бледными, плоскими и затвердевают, а через день отмирают и постепенно отторгаются. Метод рекомендуется пациентам с повышенным риском кровотечений (при тромбоцитопенической пурпуре, гемофилии и др.), тяжелой сердечной недостаточности и эндокринной патологии.
Важно! Криохирургический метод применяется в виде серии процедур длительностью до 1,5 месяцев. За это время возможен рецидив заболевания, если не вся ткань миндалины была разрушена. К криохирургии прибегают, когда классическое хирургическое вмешательство невозможно.
Ультразвуковая деструкция
Высокочастотные звуковые колебания разогревают ткани, чтобы не было кровотечения. В отличии от воздействия жидким азотом или электричеством, окружающие ткани почти не повреждаются. Ультразвуковой метод – один из самых малотравматичных.
Радиоволновая деструкция
Внутри гланд устанавливают зонд, который генерирует радиоволны. Они выпаривают отсюда воду и вызывают рубцевание. Абляцию можно повторять несколько раз. Наркоз тут не нужен – только местная анестезия или легкая седация. Восстановление проходит быстро, но радикальное удаление миндалин практически невозможно . Поэтому радиоволновую терапию используют при их гипертрофии, но не при хроническом тонзиллите, когда требуется радикальное вмешательство .
Холодноплазменная деструкция
Относительно новый метод удаления небных миндалин. Основан он на свойстве холодной плазмы (радиочастотной энергии, преобразованной в ионную диссоциацию) разъединять молекулярные связи в тканях без выделения тепловой энергии. Плазма называется холодной, потому что вызывает минимальный нагрев тканей, а значит, боль после операции будет незначительной , восстановление – легким и быстрым. Метод малотравматичен и может применяться для частичного или полного удаления гланд.
Удаление лазером
Лазерная тонзиллэктомия может быть полной или частичной (с подрезанием верхних слоев гланд). Применяют разные виды лазера – углеродный, инфракрасный и др. Удаляются только патологические ткани, а здоровые не затрагиваются. Среди других преимуществ – одномоментное отделение миндалины от подлежащих тканей с коагуляцией сосудов, что снижает риск кровотечения и инфицирования.
Смазываем миндалин и слизистой ротоглотки лекарственными средствами
Хронический тонзиллит, представляющий собой длительно протекающий воспалительный процесс в небных миндалинах, является одной из наиболее актуальных проблем детской оториноларингологии. Это обусловлено исключительно важной ролью миндалин в формировании меХронический тонзиллит, представляющий собой длительно протекающий воспалительный процесс в небных миндалинах, является одной из наиболее актуальных проблем детской оториноларингологии. Это обусловлено исключительно важной ролью миндалин в формировании механизмов специфической и неспецифической защиты организма ребенка в процессе его роста. На долю хронического тонзиллита приходится от 4 до 9% всех заболеваний у детей .В группе часто болеющих детей хронический тонзиллит составляет 43%. Заболевание проявляется частыми ангинами в сочетании с общими токсико-аллергическими явлениями:
- периодическим подъемом температуры;
- тонзиллогенной интоксикацией;
- сопровождающейся слабостью;
- периодическими болями в суставах;
- периодическими болями в сердце.
Среди осложнений хронического тонзиллита нужно выделить боковой и заглоточный абсцессы, а также ревматизм, заболевания мочевыделительной системы, предстательной железы, оболочек мозга. Таким образом, хронический тонзиллит необходимо рассматривать как очаговую инфекцию, элиминация которой является исключительно важной частью задачи сохранения здоровья ребенка в целом, а также предупреждения сопряженных с хроническим тонзиллитом заболеваний.В связи с эмпирическим характером назначения антибактериальной терапии и широким распространением резистентных штаммов основных возбудителей в последнее время все большее значение уделяется включению в схему лечения местно действующих препаратов. Одним из перспективных направлений является назначение лекарственных средств, сочетающих антисептическое, противовоспалительное и анальгезирующее действия. Таким требованиям отвечает препарат стопангин компании Айвэкс. Стопангин — комбинированное лекарственное средство, в состав которого входят три основных компонента: гексетидин, метилсалицилат и комплекс эфирных масел. Основное действующее вещество — гексетидин — обладает широким спектром фармакологических свойств. Гексетидин оказывает бактерицидное и бактериостатическое действие, обладает противогрибковым и противовирусным эффектом. Препарат активен в отношении S. aureus, S.pyogenes, S.epidermidis, Clostridium perfringens, Mycobacterium tuberculosis, Escherichia coli, Klebsiella pneumoniae, Proteus vulgaris, Candida spp, Actinomyces spp., Trichophyton spp., Histoplasma capsulatum и др. Сообщается, что у штаммов с приобретенной устойчивостью к антибиотикам не возникает перекрестной устойчивости к гексетидину даже при продолжительном, в течение 5 мес, лечении этим препаратом. Помимо антимикробного, гексетидин обладает кровоостанавливающим и анальгезирующим действием, что обосновывает его использование после тонзиллэктомии. В отличие от хлоргексидина, он малотоксичен, поэтому может назначаться детям. Метилсалицилат оказывает обезболивающее и противовоспалительное действие. Стопангин выпускается в виде спрея и раствора для полоскания горла. стопангин содержит комплекс эфирных масел: анисовое, эвкалиптовое, сассафрасное, гвоздичное, масло мяты перечной. Они обладают не только смягчающим, но и антисептическим эффектами.В отделении болезней уха, горла и носа ФГУ МНИИПиДХ Росздрава было проведено исследование эффективности препарата стопангин при лечении хронических компенсированных тонзиллитов (ХКТ) и хронических декомпенсированных тонзиллитов (ХДТ) у детей в сравнении с традиционной терапией. В ходе исследования решались следующие задачи: оценка противовоспалительных и анальгетических свойств препарата, как при консервативном лечении хронического тонзиллита, так и после тонзиллэктомии, а также влияние стопангина на патогенную микрофлору глотки до и после лечения. В исследовании приняли участие 51 пациент в возрасте от 5 до 17 лет: из них 31 человек с ХКТ и 20 пациентов с ХДТ после тонзиллэктомии. Все дети перед госпитализацией прошли курс антибактериальной терапии, некоторые дважды. План обследования пациентов включал ежедневный осмотр с оценкой динамики состояния слизистой глотки и учет субъективной оценки больным выраженности болевого синдрома по визуально-аналоговой шкале. У всех пациентов до и после лечения было проведено исследование микрофлоры глотки.Все пациенты были распределены в две группы . Пациенты основной группы получали лечение стопангином: проводилось промывание лакун миндалин раствором препарата 2 раза в день (у пациентов после тонзиллэктомии — полоскание ротоглотки), а также орошение зева спреем стопангин 3 раза в день. Больные контрольной группы получали традиционную терапию: промывание лакун миндалин, полоскание ротоглотки раствором фурацилина или физиологическим раствором с добавлением настойки эвкалипта (1:10) и смазывание зева раствором Люголя. Детям с ХДТ после тонзиллэктомии дополнительно проводилось орошение зева аэрозолем «Каметон» 3 раза в день. Курс лечения составил 7–8 дней.Все пациенты первоначально предъявляли жалобы на першение и сухость в горле, боли при глотании. У 50% детей отмечались симптомы интоксикации: слабость, утомляемость, повышенная потливость, периодический подъем температуры до субфебрильных цифр, «летучие» боли в суставах. При фарингоскопии у большинства детей выявлялась выраженная гиперемия передних небных дужек, гипертрофия миндалин от I до III степени, как правило, с гнойными пробками в лакунах. При фарингите клиническая картина дополнялась утолщением боковых валиков глотки или наличием лимфоидных гранул на задней стенке глотки. При тонзилломикозе присутствовал характерный белый налет на поверхности миндалин.Всем пациентам перед началом лечения было проведено исследование микрофлоры глотки. В первой группе у 4 больных высевалась монофлора, у остальных 17 микроорганизмы высевались в ассоциации. Во второй группе монокультура высевалась у 1 больного и у 10 больных — ассоциация микроорганизмов.Исследование продемонстрировало более высокую терапевтическую эффективность препарата стопангин по сравнению с традиционной терапией. У больных с ХКТ, получавших стопангин, ко 2–3-му дню лечения отмечено исчезновение болевых ощущений и дискомфорта в горле, на 3–4-е сутки исчезала гиперемия слизистой зева и значительно сократилась лимфоидная ткань миндалин. Уменьшение или исчезновение налетов на миндалинах при тонзилломикозе отмечались на 5–6-е сутки. В контрольной группе детей с ХКТ выше перечисленные симптомы разрешались на 2–3 дня позже.У детей с ХДТ (после тонзиллэктомии) на фоне применения стопангина болевой синдром разрешился на 3–4-е сутки, к этому времени также исчезла гиперемия слизистой и отек дужек и язычка мягкого неба. На 4–5-е сутки миндаликовые ниши очистились от налетов. Ни у одного больного этой группы не было отмечено тризма жевательной мускулатуры и болезненности подчелюстных лимфоузлов. В контрольной группе после тонзиллэктомии болезненность при глотании сохранялась до 5–7-го дня, миндаликовые ниши очистились от налетов к 7–9-му дню. У 4 из 10 больных отмечались тризм жевательной мускулатуры и явления подчелюстного лимфаденита разной степени выраженности.Анализ микробной флоры после лечения выявил антибактериальное действие стопангина: у 70% больных после проведенного курса лечения препаратом в мазках из зева отмечена нормофлора, в то время как в группе, получавшей традиционную терапию, патогенные бактерии не были выявлены у 55% пациентов.В группе лечения стопангином побочных явлений выявлено не было. Большинство детей отметили приятные вкусовые качества препарата.Результаты исследования свидетельствуют о благоприятном комплексном воздействии препарата стопангин, оказываемом на детей с хроническим тонзиллитом и после тонзиллэктомии.
- применение препарата стопангин у детей с хроническим тонзиллитом приводит к сокращению сроков лечения по сравнению с традиционной терапией за счет антисептических и противовоспалительных свойств препарата;
- антимикробное и антимикотическое свойства препарата приводят к более быстрому исчезновению налетов и более эффективной санации слизистой ротоглотки по сравнению с традиционной терапией;
- применение стопангина позволяет уменьшить выраженность болевого синдрома у пациентов с хроническим тонзиллитом и детей после тонзиллэктомии.
Послеоперационный период
Рисунок 2. Внешний вид горла после тонзиллэктомии. Источник: James Heilman MD, CC BY-SA 3.0.
Восстановление обычно занимает 3–4 недели, первая из которых проходит в стационаре. Это необходимо чтобы вовремя отреагировать на самое частое осложнение тонзиллэктомии – глоточного кровотечения. Для его предупреждения назначают кровоостанавливающие препараты.
Из операционной пациента переводят в палату под наблюдение лечащего врача. В первые сутки запрещено глотать, сплевывать или отхаркивать слюну. Дышать можно только через рот. При выраженном болевом синдроме пациенту назначают обезболивающие препараты.
Все дни послеоперационного периода рекомендована диета
- в первые сутки взрослым следует воздерживаться от приема пищи, а маленьким детям нельзя есть или пить в ближайшие 6 часов;
- в первую неделю после операции рекомендуется есть жидкую однородную пищу;
- на протяжении восстановительного периода пища должна быть мягкой, не рекомендуется есть слишком горячее, холодное, кислое, острое. Это может раздражать слизистую горла и ротовой полости.
- В послеоперационном периоде при необходимости назначают курс антибиотиков.
Рисунок 3. Памятка: что можно и нельзя есть после операции. Источник: verywellhealth.com
Постельный режим нужно соблюдать в течение 2 дней. В большинстве случаев пациента выписывают из стационара в течение недели на амбулаторное наблюдение и лечение.
Материал и методы
Исследование проводилось у пациентов с хроническим декомпенсированным тонзиллитом, поступивших на кафедру оториноларингологии ПСПбГМУ им. акад. И.П. Павлова для планового оперативного лечения. В 1-ю группу вошли 23 пациента в возрасте от 20 до 43 лет, которые в послеоперационном периоде получали НПВП (Кеторолак) по требованию при болях, а также гомеопатический монокомпонентный препарат растительного происхождения Арника Монтана С9 (БУАРОН) по 5 гранул 3 раза в день для рассасывания со 2-го дня. Во вторую (контрольную) группу пациентов были включены 20 пациентов в возрасте от 19 до 42 лет, получавшие только терапию НПВП по требованию (рис. 1).
Рис. 1. Распределение пациентов в группах по возрасту. Две исследуемые группы пациентов были сбалансированы по полу и возрасту, таким образом, исследуемые различия между ними отражают эффект препарата Арника Монтана С9 (БУАРОН). Всем пациентам выполнялась классическая двусторонняя тонзиллэктомия в условиях общей анестезии одной операционной бригадой. В раннем послеоперационном периоде у всех пациентов оценивали ряд критериев: температура тела утром после пробуждения и вечером, необходимость применения НПВП, количество их применения в сутки, оценка боли по ВАШ, а также изменения в фарингоскопической картине и лимфаденопатия шеи в течение 10 дней после операции.
Результаты в ходе проведенного исследования вносились в разработанную компьютерную базу данных на персональном компьютере при помощи таблиц Microsoft Excel. С помощью пакета прикладных программ Statistica for Windows v.10.0 проведены анализ и статистическая обработка полученных данных, определялись параметры описательной статистики.
Количественные показатели были проверены на соответствие нормальному распределению с помощью критерия Колмогорова—Смирнова. Для количественных данных, имеющих нормальное распределение, были рассчитаны среднее арифметическое (М
) и стандартное отклонение (
SD
), которые представлены в формате
М
(
SD
); при описании показателей, отличающихся от нормального распределения, в формате Me (Q1; Q3) использовались медианы (Me) и в качестве интервальной оценки — нижний Q1 (25%) и верхний Q3 (75%) квартили. Качественные показатели исследования представлены в абсолютных и относительных величинах (%).
Для нахождения различий между нормально распределенными показателями использовался t
-критерий Стьюдента.
Формула t
-критерий Стьюдента:
где M
1 — средняя арифметическая 1-й сравниваемой группы,
M
2 — средняя арифметическая 2-й сравниваемой группы,
m
1 — средняя ошибка первой средней арифметической,
m2
— средняя ошибка второй средней арифметической.
Статистическая обработка результатов исследования в группах проводилась с определением значимости с помощью непараметрического U-критерия Манна—Уитни.
Формула U-критерия Манна—Уитни:
где n
1 — количество элементов в 1-й выборке,
n
2 — количество элементов во 2-й выборке, Т
х
— большая из 2 ранговых сумм,
nх
— соответствующая выборка.
Показатели, изменяющиеся в динамике, анализировались с помощью парного критерия Стьюдента (в случае нормального распределения) или с использованием t
-критерия Вилкоксона.
Для анализа качественных показателей использовался критерий χ2 c поправкой Йетса (в случаях абсолютных чисел менее 10), при невозможности его использования применялся Z-критерий для долей с поправкой для концевых точек.
Статистически значимым различие между группами считалось при p
<0,05.
Осложнения после удаления гланд
Самое частое из них – кровотечение, которое может развиться как в первые сутки после вмешательства (первичное кровотечение, так и через 5-6 дней после него. Частота возникновения послеоперационных глоточных кровотечений составляет, по разным наблюдениям, от до почти 60%. Небольшие кровотечения после удаления гланд останавливают с помощью тампона, электрокоагуляции, или сшивают переднюю и заднюю небные дужки между собой, чтобы уменьшить площадь кровотечения.
Также в качестве побочного эффекта процедуры существует риск аспирации крови (ее попадания в дыхательные пути). Тогда кровь экстренно удаляют электроотсосом и проводят бронхоскопию.
После удаления гланд возможен отек мягкого нёба и гортани. В случае появления признаков затруднения дыхания, проводят противоотечную терапию.
При воспалении раны после удаления гланд назначают антибиотикотерапию.
В большинстве случаев операция проходит без осложнений и побочных эффектов. Если пациент будет испытывать боли, врач назначит анальгетики в первые сутки после удаления гланд, а затем – нестероидные противовоспалительные препараты.
Иногда пациент может столкнуться с изменением голоса, нарушением вкуса и гнусавостью.
Чрезвычайно редко встречается повреждение височно-нижнечелюстного сустава из-за сильного открытия рта роторасширителем во время удаления гланд.
Осложнения
Осложнения после тонзиллэктомии могут быть связаны непосредственно с механическим воздействием (кровотечения) и с присоединением инфекции.
Кровотечение может возникнуть как в ходе операции или сразу после нее, так и через несколько дней после вмешательства. По разным данным, это осложнение возникает в 2-10 % случаев. В раннем периоде кровотечение развивается из-за неправильно выбранной хирургической тактики, сопутствующих заболеваний пациента, некорректной подготовки к операции. Вторичные кровотечения возникают в реабилитационном периоде, когда начинают отходить пленки, струпы, чаще всего из-за активного вмешательства в этот процесс. Чтобы избежать осложнения необходима тщательная предоперационная подготовка, соблюдение всех рекомендаций врача – отмена кроворазжижающих средств перед процедурой, период покоя после операции.
В результате бактериальных осложнений в первые 5-7 дней после тонзиллэктомии у пациента могут развиться гнойные очаги на месте вмешательства, бронхит, пневмония, плеврит, абсцесс легкого. Несоблюдение стерильности во время операции несет риск развития септицемии – генерализованного поражения организма в результате попадания бактерий в кровь. Важной мерой для профилактики этого осложнения является соблюдение правил асептики и антисептики при операции, врачебное наблюдение за больным в первые несколько часов после вмешательства, следование рекомендациям врача в восстановительном периоде.
Источники
1. Пальчун В.Т. Оториноларингология: национальное руководство. М.: ГЭОТАР-Медиа,2016.
2. Карпищенко С.А., Свистушкин С.М. Хронический тонзиллит и ангина. Иммунологические и клинические аспекты. СПб.: Диалог,2017.
3. Лукань Н.В., Самбулов В.И., Филатова Е.В. Консервативное лечение различных форм хронического тонзиллита. Альманах клинической медицины, 2010, 23: 37-41.
4. Белов, Б.С., Щербакова М.Ю. А-стрептококовый тонзиллит: современные аспекты. Педиатрия. 2009, 88(5): 127-135.
5. Туровский А.Б, Колбанова И.Г. Хронический тонзиллит — современные представления. Доктор.РУ, 2009, 49(5): 16-21.