Кисты слюнных желез
Симптомы кисты слюнной железы
В зависимости от того, в какой железе она образовалась, симптомы кисты слюнной железы могут быть различимыми.
Киста малой железы
Если новообразованию подверглась малая железа, то киста заметна на поверхности слизистой со стороны нижней губы, реже — на слизистой других отделов. Киста малой железы не превышает 1 см в диаметре и увеличивается медленно. По внешнему виду это круглая эластичная подвижная сфера, выступающая над слизистой оболочкой. Она практически не ощутима для пациента. При нечаянном прикусывании или повреждении жесткой пищей киста вскрывается и выделяет вязкую жидкость, после чего снова закрывается и внутри нее снова накапливается слизь.
Киста подъязычной железы
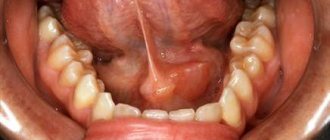
Место ее локализации — под основанием языка. Такая киста имеет шарообразную или овалообразную форму и голубоватый светлый оттенок. Когда киста расположена около челюстно-подъязычной мышцы, она принимает форму песочных часов.
Киста подъязычной железы может причинять неудобство тем, что увеличиваясь в размерах, провоцирует смещение уздечки языка. Ее неправильное положение влечет затруднения во время принятия пищи и разговора. Периодически киста может самопроизвольно опорожняться и снова заполняться прозрачным или полупрозрачным секретом в связи с тем, что железа продолжает свою работу.
Киста подчелюстной железы
Данная киста проявляет себя как флюктуирующее образование круглой формы с мягкой гладкой поверхностью, находящееся в области нижней челюсти, ближе к челюстному суставу. Может разрастаться и на подъязычную область ротовой полости и проявляться набуханием ее дна. В запущенных случаях киста подчелюстной железы вызывает деформацию лица. Как и другие типы подобных новообразований, данная киста может опорожняться и снова заполняться жидким содержимым.
Киста околоушной железы
Околоушный тип кисты, как и другие, имеет форму шара с эластичной структурой. Киста образуется на слизистой оболочке внутри полости рта рядом с ушной раковиной. Как правило, киста околоушной железы поражает только одну сторону рта, что может стать причиной деформации лица в результате раздутия одной щеки. Кожа над местом локализации кисты не меняет цвета и структуры. При пальпации пораженная кистой железа не проявляет признаков флюктуации и не доставляет болезненных ощущений.
При отсутствии лечения и последующем попадании инфекции, киста может осложняться абсцессными процессами, сопровождающимися гиперемией кожного покрова, болью в области уха. При этом сильно затрудняется открытие рта, наблюдается флюктуация и незначительное повышение температуры в тканях щеки.
Симптомы видов кисты, перечисленных выше:
1. Очень часто она образуется на внутренней стороне нижней губы. На внутренней стороне щек или на других частях полости рта, она появляется реже. Обычно она бывает маленьких размеров – до одного сантиметра и очень мало когда увеличивается в размерах.
2. Образуется на дне полости рта, под основанием языка. Обычно она имеет округлую или овальную форму небольшого выпячивания бледно-голубого цвета. При своем увеличении, киста вызывает смещение уздечки языка, что непосредственно мешает при разговоре и при приеме пищи.
3. Она выделяется округлой припухлостью с одной стороны на мягких тканях в преаурикулярной области и поэтому лицо человека становится асимметричным.
Процедура удаления слюнной железы
Операция по удалению слюнной железы производится под общим наркозом. Операция по удалению околоушной железы длится от 1 до 2 часов и поднижнечелюстной железы меньше 1 часа.
Лицевой нерв проходит через околоушную железу и нижняя ветвь лицевого нерва находится в области оперативного вмешательства. Поэтому при удалении околоушной слюнной железы на время процедуры на лицо накладываются маленькие игольчатые кабели для индентификации лицевого нерва.
При операции по удалению опухоли пытаемся удалить также близлежащую ткань, но это не всегда удаётся из-за расположения лицевого нерва. Поднижнечелюстную железу удаляем обычно полностью.
Диагностика кист слюнных желез
При диагностировании кисты должны быть определены характерные особенности полой опухоли (доброкачественность или злокачественность). Врач в обязательном порядке проводит опрос пациента, определяет и оценивает его жалобы, проводит осмотр и пальпацию кисты.
Благодаря осмотру можно определить:
- размерные характеристики новообразования;
- вид;
- локализацию;
- степень подвижности.
Разные виды кист имеют идентичные клинические данные. Именно поэтому важно пройти дополнительные методы диагностики: цитологическое исследование, рентген, биохимическое исследование. Во время цитологического диагностирования у больного берётся пункция из опухоли. Это помогает определять процессы развития новообразования.
Благодаря рентгену, можно выяснить, в какой степени слюнной проток заполнен контрастной массой. В данном случае больной проходит не только традиционный рентген, но и контрастную рентгенографию слюнного протока. Метод дифференциального диагностирования даёт возможность различить тип кисты.
Терапия полого новообразования любого типа возможна только хирургическим методом
Симптомы
Симптоматике кистозных образований, сформированных в железе характерны следующие проявления:
Симптомы заболеваний слюнных желез
- возникновение выпячиваний округлой формы (может напоминать шишку или шарик в области нижней губы или на слизистой щеки);
- медленного и равномерного увеличения полой опухоли в размере;
- мягкость и подвижность образований, которые с лёгкостью могут смещаться при прикосновении;
- выделений прозрачного и водянистого или желтоватого и слизистого секрета при любых повреждениях стенок капсул (в данном случае полая опухоль уменьшается в размерах или на время исчезает);
- накоплений секрета, когда стенки капсул заживают и полное восстановление размеров кисты.
Киста не способна причинять дискомфорт больному пока находится в небольшом размере. По мере роста полой опухоли человек начинает испытывать неприятные ощущения, которые мешают полноценной жизни. Например, при шишке в области верхней губы или под языком становится сложно пережёвывать пищу и придерживаться чёткой дикции. Если попытаться полноценно говорить или жевать, можно травмироваться.
Причины
Как правило, формирование кисты провоцирует полное или частичное закупоривание протоков, которые затрудняют процесс отхождения слюны в ротовую полость. Из-за этого слюнной секрет постепенно накапливается. На протоки и железу оказывается давление, что провоцирует появление растяжений стенок и образование полости.
Что может вызвать закупоривание протоков? Причин довольно много. Довольно часто заболевание может проявиться на фоне:
- стоматита;
- гингивита;
- травмы слизистой ротовой полости, что приводит к дальнейшему инфицированию;
- травмы железы в ротовой полости, которая может возникнуть вследствие неправильно выросших зубов, отломком зуба;
- нарушения химического состава тягучей жидкости, выделяющейся в полости рта (слюны), что провоцирует возникновение камня и закупорки протоков твёрдыми образованиями;
- наличия опухоли поблизости слюнной железы, которая сдавливает камеру железы и просвет протока;
- врождённой аномалии формирования слюнной железы, что приводит с «слепому» протоку.
Медицинские специалисты утверждают, что киста может сформироваться не только на фоне перечисленных причин, но и вследствие присутствия факторов риска, включающих механизмы формирования полой опухоли. Стать обладателем недуга рискуют люди, которые:
- курят;
- не соблюдают правила гигиены полости рта;
- систематически распивают спиртосодержащие напитки;
- длительный промежуток времени питаются пищей, которая перенасыщена белком и углеводами.
Опухоль часто возникает у курящих
Киста на десне: лечение и симптомы
Наиболее распространенной разновидностью является киста десны, которая может возникать как следствие недостаточной гигиены ротовой полости, результат гнойных воспалительных процессов, травмы зубов или десен и даже как осложнение при гайморите, ОРВИ, банальной простуде. Основные причины, которые приводят к образованию кисты на десне — это запущенные кариесы и пульпиты, осложненные абсцессами, десневые карманы, образующиеся при пародонтите, перфорация зубных каналов при непрофессионально проведенном пломбировании.
Когда киста на десне только образовалась, симптомы ее являются смазанными. Присутствует лишь незначительное покраснение и слабая боль при пережевывании пищи. В большинстве случаев эти признаки проходят незамеченными и пациенты обращаются к врачу лишь при преобразовании кисты в пузырек с гнойным содержимым и усилении болевых ощущений. Кроме того, может наблюдаться незначительное повышение температуры тела, ухудшение общего состояния организма и воспаление лимфоузлов. На приеме, если у врача имеются сомнения в диагнозе, он рекомендует сделать рентген для прояснения клинической картины течения заболевания и составления рекомендаций для дальнейшего лечения.
При диагностировании кисты десны лечение обычно осуществляется хирургическими методами. Слизистая оболочка разрезается, а сама киста удаляется. Иногда также требуется удалить и часть зуба. К счастью, в большинстве случаев при своевременном обращении к врачу зуб удается сохранить после дезинфекции полости десны и медикаментозного лечения. Терапевтические методы эффективны на первом этапе развития кисты. В такой ситуации осуществляется тщательная чистка зубных каналов, их дезинфекция, и обработка препаратом, растворяющим оболочки гранулемы, что позволяет гною выйти наружу. Затем каналы заливаются пастой, регенерирующей поврежденную костную ткань.
Теория и практический опыт в ультразвуковой диагностике патологии слюнных желез
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
В отечественной и зарубежной литературе встречается много работ, посвященных сиалогии (от греч. Sialon — слюна и logos — учение) — науке о заболеваниях и повреждениях слюнных желез, методах их диагностики и лечения. По данным разных авторов, на долю заболеваний слюнных желез приходится до 24% всей стоматологической патологии. В настоящее время в клинической практике наиболее часто встречаются дистрофические, воспалительные заболевания слюнных желез (сиалоаденозы, сиалоадениты), а также опухоли и врожденные пороки развития слюнных желез. Кроме того, патологические изменения слюнных желез часто сопутствуют другим заболеваниям (сахарный диабет, бронхоэктатическая болезнь, саркоидоз, цирроз печени, гипертриглицеридемия, лимфогранулематоз и др.).
Для диагностики заболеваний слюнных желез используются различные инструментальные методы [1]:
- рентгенография (при подозрении на образование камней в протоках слюнных желез, однако в 20% камни поднижнечелюстных слюнных желез и 80% околоушных слюнных желез нерентгеноконтрастны);
- сиалография (исследование протоков слюнных желез с рентгеноконтрастным веществом, редко оказывается полезно при дифференцировании опухолей от воспалительных процессов, однако она может помочь дифференцировать объемное образование слюнных желез от образований в соседних тканях. У больных с подозрением на аутоиммунное заболевание слюнных желез может обнаружиться характерная картина мешотчатого расширения протоковой системы. При острой инфекции слюнных желез сиалографию предпринимать не следует [2]);
- компьютерная томография вместе с сиалографией;
- ультразвуковой метод (является наиболее доступным, безопасным и информативным в процессе дифференциальной диагностики патологического состояния слюнных желез).
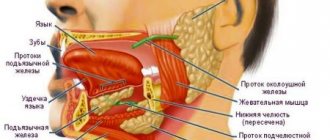
Анатомия слюнных желез [3]
Выделяют три пары больших слюнных желез (СЖ) и много малых. К большим относят парные околоушные, поднижнечелюстные и подъязычные СЖ. Околоушная слюнная железа (ОУСЖ) расположена на наружной поверхности ветви нижней челюсти у переднего края грудиноключично-сосцевидной мышцы, а также в позадичелюстной ямке. Размеры колеблются в значительных пределах: длина 48-86 мм, ширина 42-74 мм, толщина 22-45 мм. ОУСЖ покрыта околоушной фасцией, которая является ее капсулой и плотно сращена с ней. Иногда у переднего края ОУСЖ располагается добавочная долька размером 10-20 мм, имеющая свой проток, впадающий в околоушный. Из железы околоушный проток выходит на границе ее верхней и средней трети, затем он проходит по наружной поверхности жевательной мышцы параллельно скуловой дуге и поворачивает на 90° кнутри, пронизывая жировую клетчатку и щечную мышцу. Проекция околоушного протока на кожу щеки определяется на линии, соединяющей козелок ушной раковины и угол рта. Открывается околоушный проток в преддверии полости рта на уровне 1-2 больших коренных зубов. Диаметр протока в среднем 1,5-3,0 мм, его протяженность 15-40 мм. В толще железы проходят ветви наружной сонной артерии, лицевой нерв и его ветви, ушно-височный нерв. Вокруг ОУСЖ и в ее паренхиме располагается много лимфатических узлов (рис. 1), которые могут являться первичным или вторичным коллектором для отвода лимфы от зубов и тканей полости рта.
Рис. 1.
Лимфатические узлы в толще околоушной слюнной железы.
Поднижнечелюстная слюнная железа (ПНЧСЖ) расположена в поднижнечелюстном треугольнике между телом нижней челюсти, передним и задним брюшками двубрюшной мышцы. Размеры железы составляют: передне-задний 20-40 мм, боковой 8-23 мм, верхненижний 13-37 мм. Сзади ПНЧСЖ отделена от ОУСЖ отростком собственной фасции шеи. Медиальная поверхность железы в переднем отделе лежит на челюстно-подъязычной мышце. Поднижнечелюстной проток, перегибаясь через задний край этой мышцы, располагается на латеральной поверхности подъязычно-язычной мышцы. Затем идет между медиальной поверхностью подъязычной СЖ и подбородочно-язычной мышцей до места своего выходного отверстия в области подъязычного сосочка. В толще железы проходят лицевая артерия и ее ветви, язычная артерия и одноименные вены.
Подъязычная слюнная железа (ПЯСЖ) расположена на дне полости рта в подъязычной области параллельно телу нижней челюсти. Размеры железы составляют: продольный 15-30 мм, поперечный 4-10 мм и вертикальный 8-12 мм. Проток ПЯСЖ проходит по ее внутренней поверхности и открывается в области переднего отдела подъязычного валика самостоятельно или вместе с поднижнечелюстным протоком. Иногда проток ПЯСЖ впадает в средний отдел протока ПНЧСЖ.
Малые слюнные железы — губные, щечные, язычные, небные, резцовые — располагаются в соответственных участках слизистой оболочки. Могут быть источником развития аденокарцином полости рта.
Патология слюнных желез
Пороки развития СЖ встречаются редко. Наиболее распространены аномалии размера желез (агенезия и аплазия, врожденная гиперплазия (рис. 2) и гипоплазия), их расположения (гетеротопия, добавочные СЖ), аномалии выводных протоков (атрезия, стеноз, эктазия, кистозная трансформация, дистопии протоков).
Рис. 2.
Гиперплазия левой подъязычной слюнной железы.
Сиаладениты — большая группа полиэтиологических воспалительных заболеваний СЖ (рис. 3). Первичные сиаладениты — сиаладениты, рассматриваемые в качестве самостоятельных заболеваний (например, эпидемический паротит). Вторичные сиаладениты — сиаладениты, являющиеся осложнениями или проявлениями других заболеваний (например, сиаладенит при гриппе). Эхографическая картина при разной этиологии малоспецифична. Этиология имеет клиническое значение в процессе определения тактики лечения.
Рис. 3.
Сиаладенит правой поднижнечелюстной слюнной железы.
По этиологическому фактору сиаладениты классифицируют [4] на:
- сиаладениты, развивающиеся под влиянием факторов физической природы (травматический сиаладенит, лучевой сиаладенит (рис. 4) возникает при лучевой терапии злокачественных опухолей головы и шеи);
- сиаладениты, развивающиеся под действием химических факторов (токсические сиаладениты);
- инфекционные сиаладениты (пути проникновения ифекции в СЖ: стоматогенный (через протоки), контактный, гематогенный и лимфогенный);
- аллергические и аутоиммунные сиаладениты (рецидивирующий аллергический, болезнь и синдром Шегрена и др.);
- миоэпителиальный сиаладенит, вызванный патологическим процессом, ранее обозначавшийся как доброкачественное лимфоэпителиальное поражение. Термин доброкачественное лимфоэпителиальное поражение впервые применил J.T. Godwin в 1952 г., заменив понятие болезнь Микулича;
- обструктивные сиаладениты, развивающиеся при затруднении оттока слюны при обструкции выводного протока камнем (рис. 5-7) или сгустившимся секретом, а также вследствие рубцового стеноза протока. По распространенности процесса различают очаговый, диффузный сиаладениты и сиалодохит — воспаление выводного протока. Течение процесса может быть острым и хроническим;
- пневмосиаладенит, развивающийся при наличии в ткани СЖ воздуха при отсутствии бактериальной газообразующей инфекции. Воздух проникает в железу из полости рта при повышении там давления через проток. Пневмосиаладенит характерен для ряда профессий, прежде всего для стеклодувов и музыкантов, играющих на духовых инструментах.
Рис. 4.
Постлучевой сиаладенит.
Рис. 5.
Камень протока поднижнечелюстной слюнной железы.
Рис. 6.
Камень в паренхиме поднижнечелюстной слюнной железы.
Рис. 7.
Камень в протоке поднижнечелюстной слюнной железы.
Опухоли слюнных желез
Опухоли слюнных желез подразделяются на две группы: эпителиальные и неэпителиальные. Эпителиальные опухоли преобладают у взрослых (95%). У детей в СЖ эпителиальные и неэпителиальные опухоли встречаются одинаково часто. Помимо истинных опухолей в СЖ развиваются процессы, напоминающие опухоли (опухолеподобные поражения).
Среди эпителиальных опухолей СЖ различают доброкачественные новообразования, а также злокачественные — карциномы.
К доброкачественным эпителиальным новообразованиям СЖ относят папилломы протоков, аденомы и доброкачественную сиалобластому. Аденомы СЖ делят на две группы: полиморфные (самая частая аденома СЖ) и мономорфные (все остальные) аденомы. В группу мономорфных аденом были искусственно включены опухоли разного строения, происхождения и прогноза.
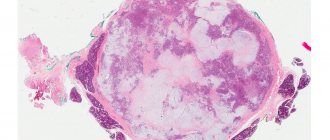
Плеоморфная (полиморфная) аденома (смешанная опухоль СЖ) — аденома СЖ, построенная из двух типов клеток: эпителия протоков и миоэпителиоцитов. Макроморфологическая картина. Опухоль обычно представляет собой эластичный или плотный узел дольчатой серовато-белой ткани, как правило, инкапсулированный частично. Типичной для плеоморфной аденомы является так называемая хондроидная строма, напоминающая гиалиновый хрящ. Варианты эхографического изображения плеоморфных аденом представлены на рисунке 8.
Рис. 8.
Плеоморфная аденома СЖ.
Опухоль Уортина — аденолимфома, в которой образуются множественные кистозные полости, покрытые двухслойным эпителием. В просвет кист вдаются сосочки. В строме опухоли происходит выраженная пролиферация лимфоидной ткани. Эта опухоль почти исключительно развивается в околоушной железе.
Другие варианты доброкачественных опухолей встречаются реже. Это доброкачественная онкоцитома (оксифильная аденома), базально-клеточная аденома, канальцевая аденома, цистаденома доброкачественная сиалобластома.
Среди доброкачественных первичных неэпителиальных опухолей наиболее часто встречаются гемангиома, лимфангиома, нейрофиброма и липома.
Среди злокачественных неэпителиальных опухолей чаще обнаруживаются злокачественные лимфомы (они возникают, как правило, на фоне миоэпителиального сиалоаденита, болезни и синдрома Шегрена).
Опухолеподобные поражения слюнных желез
Рис. 9.
Кисты слюнных желез.
- Кисты слюнных желез (мукоцеле). Различают два типа мукоцеле СЖ: ретенционный тип (ретенционная киста малой СЖ, формирующаяся при задержке слюны в выводном протоке) и тип внутритканевой секреции, когда при травме стенки протока слюна поступает непосредственно в волокнистую ткань, окружающую железу. Мукоцеле дна полости рта называются также ранулами.
- Кисты выводных протоков больших СЖ — выраженная дилатация выводного протока вследствие задержки в нем секрета. Блокада оттока слюны может быть вызвана различными причинами: опухолью, камнем, уплотнившейся слизью, поствоспалительным стенозом вплоть до рубцовой облитерации просвета.
- Сиалоаденоз (сиалоз) — неопухолевое и невоспалительное симметричное увеличение СЖ вследствие гиперплазии и гипертрофии секреторных клеток. Исходом сиалоза нередко является липоматоз СЖ. Процесс имеет хроническое рецидивирующее течение. Сиалоз встречается при ряде заболеваний и состояний: сахарный диабет, гипотиреоз, недостаточность питания, алкоголизм, цирроз печени, гормональные нарушения (гипоэстрогенемия), реакции на лекарственные препараты (чаще всего на антигипертензивные), неврологические нарушения.
Аденоматоидная гиперплазия малых СЖ приводит к их увеличению до 0,5-3,0 см в диаметре. Причинами аденоматоидной гиперплазии являются травма и длительное воздействие ионизирующей радиации.
Онкоцитоз — возрастные изменения секреторных клеток и эпителия протоков СЖ. СЖ при этом могут слегка увеличиваться, но обычно величина их не меняется.
Подводя итог, хочется отметить, что ультразвуковое исследование с применением допплерографии во многих наших наблюдениях помогало точно определить характер патологического процесса в СЖ. Однако этот метод диагностики не позволяет однозначно подтвердить или опровергнуть злокачественный характер образования слюнных желез.
Литература
- Доброкачественные и злокачественные опухоли мягких тканей и костей лица. А.Г. Шаргородский, Н.Ф. Руцкий. М.: ГОУ ВУНМЦ, 1999.
- Топографическая анатомия и оперативная хирургия. И.И. Каган, С.В. Чемезов. М.: ГЭОТАР-Медиа, 2011.
- Слюнные железы. Болезни и травмы. В.В. Афанасьев. М.: ГЭОТАР-Медиа, 2012.
- Воспалительные заболевания тканей челюстно-лицевой области и шеи. А.Г. Шаргородский. М.: ГОУ ВУНМЦ, 2001.
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.