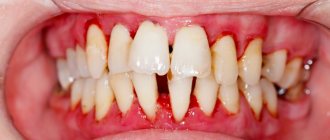
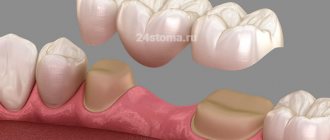
Показания
В список показаний включаются патологии, которые не поддаются консервативной терапии. Кератопластика показана пациентам с:
- дистрофией роговицы (в том числе с минимальной толщиной);
- кератоконусом (как на ранних стадиях, так и на поздних, включая прогрессирующие);
- кератоглобусом;
- дистрофией Фукса;
- наличием рубцов на поверхности роговицы;
- повреждениями роговицы разного характера;
- язвами (ранами) роговой оболочки любого генеза;
- бельмами на глазах разной природы, влияющими на остроту зрения;
- буллёзной кератопатией, связанной с операциями, проведёнными по поводу удаления катаракты;
- врождёнными либо приобретёнными аномалиями строения глаза;
- дефектами травматического характера.
Каждое показание к проведению операции у конкретного пациента определяет доктор.
Показания к кератопластике
Данное хирургическое вмешательство может быть выполнено в следующих ситуациях:
- Коррекция рефракции, а именно улучшение зрения ввиду помутнения роговицы глаза или разрушения ее структуры.
- С реконструктивной целью – поддержание анатомической целостности роговицы.
- С терапевтической целью – как способ лечения инфекционного кератита, рефрактерного к любой терапии антибиотиками и противогрибковыми средствами.
- Необходимость косметического эффекта при наличии рубцов большого размера.
Кератопластика – крайняя мера лечебного воздействия. Пересадку выполняют только в том случае, когда другие способы лечения неэффективны, либо иного лечения не существует. Актуальна кератопластика при следующих патологических состояниях:
- Кератоконус – дегенеративное заболевание глаза, при котором роговица постепенно принимает аномальную коническую форму. Патологические изменения приводят к значительным нарушениям зрения. На начальных этапах заболевания пациенты обходятся подбором очков или контактных линз, но со временем эти средства становятся неэффективными и требуют слишком частой замены. Истончение центральной и околоцентральной зоны роговицы может приводить к истончению стромы и острому попаданию жидкости в структуры роговицы.
- Буллезная кератопатия – вторичный отек роговицы вследствие травматической или дегенеративной дисфункции эндотелия. Происходит формирование так называемых отсеков, заполненных жидкостью, что приводит к ухудшению зрения.
- Различные виды дистрофических процессов неинфекционного характера. Чаще такие состояния являются генетически детерминированными. К таким состояниям можно отнести эндотелиальную дистрофию Фуха – прогрессивное уменьшение количества эндотелиальных клеток. Пациенты предъявляют жалобы на помутнение зрения, особенно выраженное утром и постепенно купирующееся в течение дня. Понятие стромальная дистрофия объединяет группу врожденных дистрофических заболеваний, при котором происходит формирование и аккумуляция отложений в стромальном слое. Со временем отложения становятся все плотнее, что и приводит к прогрессивной потере зрения.
- Травматические повреждения глазного яблока с последующим формированием массивных рубцов зачастую требуют проведения кератопластики.
- Инфекционные кератиты. Типичный пример – изменения со стороны роговицы в результате рецидивного поражения глаза вирусом простого герпеса. Симптоматика может варьировать от формирования рубцов, васкуляризации, образования иязъязвлений или даже перфораций роговицы.
Каждая клиническая ситуация рассматривается индивидуально, после чего специалистом принимается решение о необходимости трансплантации или продолжении консервативной терапии.
Когда кератопластика противопоказана
В перечень противопоказаний включаются:
- беременность;
- лактационный период;
- воспалительные поражения разных отделов глаза (таких как роговица, склера, конъюнктива) инфекционной природы: увеиты, кератиты, склериты;
- врастание кровеносных сосудов в роговицу (в нормальном состоянии роговица глаза и все её ткани лишены кровоснабжения);
- хронические болезни в стадиях обострения (следует ожидать полной ремиссии);
- острые инфекции (нужно выждать одну-две недели после полного выздоровления пациента);
- заболевания аутоиммунного характера.
Важно! Все противопоказания и вероятные осложнения выявляются в ходе диагностики.
Отторжения графта и другие осложнения
Отторжение графта – потенциальное осложнение любой трансплантации. Виду аваскулярной структуры роговицы часто подобного нежелательного сценария гораздо меньше в сравнении с другими органами и тканями. Отторжение может развиться как через 2 недели, так и через год после операции. Пациенты в такой ситуации жалуются на снижение зрения, покраснение глаза, болевой синдром и фотофобию. При своевременной постановке диагноза адекватная терапия стероидными гормонами позволяет справиться с проблемой.К другим осложнениям можно отнести присоединение вторичной флоры, формирование глаукомы и катаракты.
Кератопластика – высокотехнологичная операция, которая позволяет пациентам с ранее некурабельными заболеваниями вернуть себе хорошее зрение.
Запись на прием Сегодня записались: 26
Разновидности
Существуют такие виды кератопластики:
- Сквозная (проникающая) операция
. При данном виде заменяют все слои роговицы пациента, включая эпителий, строму и эндотелий (задний слой эпителия, прилегающий к камере глаза). Сквозная кератопластика показана при патологических процессах, затрагивающих клетки всех тканей роговой оболочки. - Послойная
. При послойной методике осуществляется пересадка лишь отдельных участков роговицы. Трансплантируется не всё полотно, а отдельный слой или два (в отличие от сквозной кератопластики, при которой роговая оболочка отделяется насквозь).
Выделяют два вида послойной кератопластики:
- Передняя
. Послойная передняя кератопластика предполагает отсечение и последующую пересадку верхнего эпителия (первого слоя), а также в некоторых случаях основного слоя – стромы. Задняя выстилающая эпителиальная оболочка обычно остаётся нетронутой. - Задняя с иссечением заднего эндотелия
. Метод более сложен, но имеет меньше осложнений.
В зависимости от целей проведения выделяют следующие разновидности кератопластики:
- Терапевтическая операция необходима для восстановления структуры и улучшения состояния роговицы, часто проводится совместно с прочими вмешательствами (например, заменой хрусталика).
- Рефракционная (оптическая), необходимая для восстановления функций роговицы пациента и для нормализации рефракции – естественного преломления световых лучей, проходящих через роговую оболочку глаза.
- Пластическая пересадка позволяет восстановить роговицу локально или полностью при наличии на ней дефектов, но при сохранении функционирования и структуры.
- Косметическая пересадка. Операция необязательна, но осуществляется для трансплантации прозрачной роговицы, когда имеющаяся природная у пациента мутная (так происходит при полной слепоте).
К сведению! Отдельно выделяют кератопротезирование. Это пересадка комбинированного материала, изготовленного из донорских тканей и пластикового ригидного материала в центральной части. Подобные операции обычно проводятся для максимального укрепления роговицы, например, после прошлых неудачных кератопластик.
Вмешательства проводятся двумя способами: традиционным хирургическим и более современным и лазерным. Первый вариант требует высокого профессионализма и опыта врача, работающего с инструментами. Лазерный метод отличается максимальной точностью, поэтому позволяет осуществлять манипуляции любой сложности, вырезать участки по заданным индивидуальным параметрам пациента.
Анатомия роговицы
Прежде чем рассматривать основные аспекты кератопластики, необходимо разобраться в анатомических и функциональных особенностях роговицы глаза. Как уже говорилось выше, основная функциональная нагрузка описываемой части глаза заключается в совместном с хрусталиком преломлении свела для адекватной фокусировки лучей на сетчатке. Нельзя забывать и защитной роли – роговица является барьером для небольших инородных тел, а также естественным фильтром против радиации. Состоит она из пяти слоев, толщина в центральной области около 550 мкм, на периферии– 650 мкм.
Рассмотрим кратко каждый из слоев:
- Эпителий (50 мкм) – самый наружный слой, состоит из 5-6 рядов плоских эпителиальных клеток.
- Боуманов слой (10 мкм) – ацеллюлярный структура, состоящая из гомогенных коллагеновых волокон, расположен непосредственно под эпителием.
- Строма (450 мкм) – правильно организованные в пространстве пластинки коллагеновых волокон. Именно такое анатомическое расположение позволяет достичь прозрачности и эластичности, что необходимо для светопреломления.
- Десцеметова мембрана (12 мкм) – очень тонкая, но упругая базальная мембрана эндотелия.
- Эндотелий (10 мкм) – самый внутренний слой, состоящий из одного ряда клеток кубовидного эпителия. Важная функциональная роль эндотелиальных клеток – поддержание прозрачности роговицы посредством контроля над балансом жидкости. Данный клеточный материал не имеет способности к регенерации, единственный способ восстановить зрение после его повреждения – кератопластика.
Подготовительные мероприятия
Подготовка к рефракционной послойной или сквозной операции включает обследование пациента с целью оценки состояния его глаз и организма. Определяются показания и противопоказания, вид пересадки (сквозной или послойный). В целях диагностики врач назначает специализированные процедуры: биомикроскопию для проверки всех структур глаза, пахиметрию для измерения толщины, соскоб и биопсию оболочки для последующего микробиологического и бактериологического исследований. Также назначаются анализ крови (общий, на инфекции), осмотры терапевта и иных специалистов.
На этапе подготовки пациента также определяют поражённые области роговицы глаза, их диаметр, форму, объём и прочие параметры. Это необходимо для последующего формирования трансплантата нужных размеров. Если пациент рассчитывает на донорские ткани, его ставят в очередь. Срок ожидания зависит от нужных характеристик трансплантата. При выборе искусственного материала ожидание обычно менее длительное.
Подробные рекомендации по подготовке даст врач. Если пациент принимает препараты для разжижения крови, они могут быть временно отменены или заменены. В день операции нельзя принимать пищу. Предварительная госпитализация в стационар не потребуется.
Материалы для пересадки
Сквозная или послойная операция осуществляется с использованием либо донорских тканей, либо синтетических материалов (искусственных). Последний вариант начал применяться относительно недавно, только в 21-ом веке. Он имеет более высокий уровень приживаемости и минимальные риски отторжений.
Забор тканей производится у донора либо посмертно в течение 24-х часов, либо после констатации гибели мозга при сохранении сердечной деятельности. Для получения донорского трансплантата подходят здоровые пациенты без тяжёлых заболеваний. Не используются ткани младенцев и пожилых людей в возрасте старше 70-и лет.
История пересадки роговицы
История проведения кератопластики – операций по пересадке роговицы – достаточно масштабна, офтальмологи в течение нескольких столетий работали над подобной задачей. Первая успешно проведенная пересадка роговицы была выполнена 7 декабря 1905 года Эдуардом Цирмом. Глубоко внедрил эту технологию в 1930-е годы в СССР офтальмолог Владимир Филатов.
В настоящее время в различных видах пересадки роговицы нуждается все больше пациентов с одной стороны ввиду увеличения разнообразия патологии роговицы, с другой стороны – ввиду технологического совершенствования медицинской помощи в этом аспекте. Необходимость проведения подобного вмешательства экспоненциально растет.
В настоящее время подобные операции высокотехнологичны и проводятся с использованием оборудования последнего поколения, занимают 20-30 минут. Проводятся как под местной, так и под общей анестезией. Послеоперационный период характеризуется минимальными неприятными ощущениями и, в случае послойной кератопластики, минимальным послеоперационным периодом в течение нескольких дней.
Материалом для кератопластики служат роговично-склеральные лоскуты – медицинские изделия, помещенные в особую консервирующую среду.
Ход операции
Рефракционная пересадка (как сквозная, так и послойная) сложнее прочих направлений офтальмологической хирургии. Проведение операции, которое можно просмотреть на видео, включает такие этапы:
- Пациент усаживается на кресло или ложится на кушетку, фиксирует голову на специальном держателе;
- Проводится анестезия. Обычно применяются местные анестетики в каплях, но по просьбе пациента (или если есть прямое показание) хирург может провести операцию и под общим наркозом;
- Устанавливается расширитель для век;
- Врач приступает к операции, начинает выполнять манипуляции. При рефракционной лазерной кератопластике действия выполняются лучом лазера. При традиционном хирургическом методе разрезы делаются тонким скальпелем или специальным вакуумным либо ручным трепаном. Сквозная кератопластика предполагает рассечение роговицы глаза насквозь. При послойной пластике роговая оболочка рассекается на половину или три четверти, затем кератомом расслаивается;
- Затем иссечённая зона убирается, осуществляется пересадка донорского либо синтетического материала;
- Накладываются синтетические деликатные крестообразные непрерывные швы по краям прочной нитью;
- Иногда для защиты глаза устанавливается специальная лечебная линза;
- Закапывается местный антибиотик.
Длительность составляет от 40-60 минут до нескольких часов (в зависимости от сложности). Проведение операции может осуществляться в амбулаторных условиях без госпитализации. В таком случае после оценки результатов и состояния при отсутствии проблем (если всё прошло легко и без осложнений) пациент может отправляться домой. Если вмешательство было сложным, прооперированный какое-то время остаётся в стационаре.
Заболевания роговицы
Заболевания роговицы встречаются у 25% пациентов, обращающихся к офтальмологу. Роговица это прозрачная оболочка глаза 10- 12 мм в диаметре, которая как часовое стекло покрывает окрашенную структуру глаза, называемую радужкой.
Снижение прозрачности роговицы, приводящее к потере зрения, может быть обусловлено многими причинами: ожоги и травмы глаз, кератиты и язвы роговицы, первичные и вторичные дистрофии роговицы, кератоконус и кератоглобус. Эти повреждения и заболевания роговицы нуждаются в хирургическом лечении.
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ РОГОВИЦЫ
ЛЕЧЕНИЕ
В хирургическом лечении заболеваний роговицы можно выделить два основных направления: кератопластика (пересадка роговицы), когда поврежденная роговица заменяется здоровой донорской роговичной тканью, и кератопротезирование — пересадка искусственной роговицы.
МНТК «Микрохирургии глаза» обладает самым большим опытом в России по проведению кератопластик: за 30 лет работы проведено свыше 16500 операций пересадки донорской роговицы. В МНТК «Микрохирургия глаза» работает самый большой и современный Глазной Банк в России с новейшим медико-технологическим обеспечением. Комплекс является единственным лечебным учреждением в России, где широко используют метод кератопротезирования, применяя собственные модели кератопротезов.
Операция кератопластика проводится пациентам при наличии кератоконуса, дистрофий роговицы, помутнений роговицы и т.д.
| Кератопластика | Общее время лечения одного глаза — 14-21 день (предоперационное обследование 2-3 дня, на 4-й день – операция (сроки операции зависят от наличия донорского материала), послеоперационное долечивание – 10 дней) |
Для лечения бельм роговицы осуществляется операция кератопротезирования.
| Кератопротезирование | Общее время лечения одного глаза (один этап)- 5 дней (1-ый этап укрепление бельма и имплантации опоры элементов, предоперационное обследование 2дня, на 2-3-й день — операция, послеоперационное наблюдение — 1-2 дней; 2-й этап имплантации кератопротеза (через 3-4 месяца после 1-го этапа). Срок проведения операции как на 1-м этапе. |
Операции кератопластики и кератопротезирования проводятся стационарно и обычно занимают от 30 минут до 1 часа. В операционной с вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезистка. Современные методы анестезии, используемые в МНТК «Микрохирургия глаза», позволяют полностью исключить болевые ощущения.
Операции проводят высококлассные хирурги отдела трансплантационной и оптико-реконструктивной хирургии переднего отрезка глазного яблока с использованием самого современного оборудования лучших мировых производителей.
В последние годы в МНТК «Микрохирургия глаза» стали широко использоваться новые технологии хирургического лечения дистрофии роговицы и кератоконуса на ранних стадиях заболевания.
- Глубокая передняя послойная кератопластика, которая позволяет сохранить собственный здоровый эндотелий и избежать вскрытия глазного яблока (разгерметизации), уменьшить операционные и послеоперационные осложнения и риск отторжения трансплантата.
- Задняя послойная эндотелиальная кератопластика, предназначенная для лечения дистрофии роговицы, позволяет свести к минимуму порцию донорской ткани, что уменьшает риск отторжения и сохраняет большую часть собственной роговицы.
- Реконструкция переднего отрезка глазного яблока с имплантацией искусственной радужки на базе сквозной кератопластики в случаях тяжелой травмы роговицы в сочетании с потерей хрусталика и радужки.
- Альтернативой сквозной кератопластики при начальных и развитых стадиях кератоконуса является интростромальная кератопластика с имплантацией сегментов. Операция проводится на ранних стадиях кератоконуса, обладает ортопедической функцией, укрепляя истончённую зону, улучшает остроту зрения, останавливает прогрессирование кератоконуса.
- Перекрёстное связывание роговичного коллагена (кросслинкинг) замедляет или останавливает прогрессирование кератоконуса на основе биохимической ремодуляции роговицы.
Совершенствование микрохирургической техники и инструментария, появление новой совершенной аппаратуры, новые подходы к пред- и послеоперационной терапии расширили диапазон хирургических вмешательств на роговице и обеспечили большой процент благоприятных исходов и высоких результатов.
СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КЕРАТОКОНУСА
КЕРАТОКОНУС
Кератоконус – это прогрессирующее дистрофическое заболевание роговицы, обусловленное рядом генетических и приобретенных факторов, характеризующееся прогрессирующим истончением роговицы с выпячиванием ее центральных отделов, формированием миопической рефракции и нерегулярного астигматизма. Этиология кератоконуса и других видов кератоэктазий в настоящее время неизвестна. Активное прогрессирование кератоконуса происходит в 20% случаев и, как правило, начинается в пубертатный период. Прогрессирование заболевания приводит к значительному снижению остроты зрения и неэффективности способов ее коррекции. Постановка диагноза особенно в начальных стадиях заболевания весьма затруднительна. Наиболее информативное исследование на сегодняшний момент при диагностики этого грозного заболевания на ряду с общепринятыми методами исследования является выполнение сканирующего кератотопографа PENTACAM (OCULUS, Германия), позволяющего оценить как переднюю так и самое важное заднюю поверхность роговой оболочки – так как именно там происходят начальные изменения анатомо-топографических характеристик при начальных стадиях (рис. 1).
Рис. 1. Сканирующий кератотопограф PENTACAM (OCULUS, Германия).
Лечение кератоконуса
В зависимости от стадии заболевания и некоторых важных анатомо-топографических характеристик офтальмохирург –на основе многолетнего опыта и последних научных разработок МНТК Микрохирургии глаза предложит оптимальный метод лечения. Существуют три основных метода лечения кератоконуса:
Кросслинкинг роговичного коллагена (рис.2)
Идея использования консервативного метода лечения кератоконуса родилась в Германии у группы исследователей Дрезденского технического университета. T. Seiler и G. Wollensak взяли за основу принцип фотополимеризации, уже давно используемый в стоматологии («световая пломба»). В результате серии работ разработана наиболее эффективная и безопасная техника кросслинкинга роговичного коллагена, основанная на эффекте фотополимеризации стромальных волокон под воздействием фотомедиатора (раствор рибофлавина) и низких доз ультрафиолетового излучения твердотельного источника Данная методика позволяет остановить прогрессирование кератоконуса и избежать сквозной пересадки роговицы.
Рис. 2. Кросслинкинг роговичного коллагена
Показания:
- Кератоконус I-II стадии.
- Кератоэктазия после рефракционных эксимерлазерных вмешательств.
- Краевая дегенерация роговицы
- Кератомаляции различного генеза — таяние роговицы (cornea melting), как правило, в ходе аутоиммунных процессов.
- Кератоглобус.
- Буллезная кератопатия I-II стадии.
- Имеются обнадеживающие данные в использовании кросслинкинга в лечении кератитов и язв роговицы.
Противопоказания:
- Непереносимость Рибофлавина (Витамин В2).
- Если толщина роговицы хотя бы в одном измерении менее 400 мкм.
- Возраст менее 15 лет
- Низкая острота зрения с коррекцией при кератоконусе, несмотря на достаточную толщину.
- Наличие рубцов роговицы.
- Наличие аллергического конъюнктивита.
Имплантация интрастромальных роговичных сегментов
В нашей практике используются отечественные ИРС, изготовленные в ООО Научно-экспериментальное производство «Микрохирургия глаза» из полиметилметакрилата, представляющие собой сегмент с дугой протяжённостью 160 °(90, 120, 160, 210°), основанием 0,6 мм, высотой 150 – 450 мкм, внутренним диаметром 5,0 мм и наружным 6,2 мм, с поперечным сечением в форме полусферы (рис.3).
Рис. 3. Интрастромальный роговичный сегмент
Коррекция кератоконуса и сложного миопического астигматизма высокой степени. Предварительно в роговице формируются роговичный туннель, через который вводятся роговичный сегмент, что приводит к уплощению центральной зоны роговицы. Не маловажным аспектом этой операции являеться ее реверсивность –т.е. возможность замены или удаления сегмента, если зрение изменится с возрастом. Это возможно потому, что не повреждается центр роговицы и не удаляется роговичная ткань. На следующий день после операции глаз пациента абсолютно спокоен и после непродолжительной реабилитации пациент может преступать к повседневным зрительным нагрузкам (рис. 4 Следует отметить, что имплантация интрастромальных сегментом не влияет на косметику больного и позволяет ему пользоваться мягкими контактными линзами. В зависимости от показаний возможна комбинация кросслинкинга и интростромальной имплантации роговичных сегментов.
Рис. 4. Глаз пациента на следующий день после имплантации роговичного сегмента
3.Кератопластика
В последнее время методом выбора хирургического лечения кератэктазий в далекозашедших стадиях заболевания нередко становится передняя глубокая послойная кератопластика, в ходе которой осуществляется отслаивание стромы роговицы от Десцеметовой мембраны. При этом повышение остроты зрения сопоставимо с таковым после сквозной кератопластики. Преимуществами передней глубокой послойной перед сквозной кератопластикой являются: сохранность эндотелия роговицы реципиента, что снижает риск отторжения трансплантата; уменьшение риска развития катаракты в послеоперационном периоде, вследствие назначения укороченного курса стероидной терапии; снижение требований к донорскому трансплантату, так как качество его эндотелия в этом случае не играет такой существенной роли, как при сквозной кератопластике.
Необходимо отметить, что, наилучшие результаты возможно получить при проведении кератопластики – как сквозной, так и передней глубокой послойной с применением фемто-лазерного сопровождения, что обеспечивает идеальную точность реза и непревзойденную сопоставимость выкроенного донорского трансплантата и ложа реципиента, ведущее к значительному повышению зрительных функций пациентов. Таким образом, в настоящее время в арсенале квалифицированного офтальмохирурга имеется широкий спектр хирургических методов лечения кератоконуса. Однако необходимо отметить, что наиболее эффективным считается лечение на ранних стадиях кератэктатического процесса, что возможно при своевременной правильной диагностике кератэктатического процесса. Наиболее эффективными современными методами ранней диагностики кератэктатического процесса являются: компьютерная кератотопография, оптическая когерентная томография, конфокальная сканирующая микроскопия, иммерсионная конфокальная микроскопия, анализ элевационных карт. Наш институт оснащен самой совершенной аппаратурой для ранней диагностики кератоконуса, что позволяет выявлять кератоконус, даже на самых ранних стадиях развития, в 100% случаев. Необходимо также отметить, что обилие различных методов лечения кератоконуса ставит перед оперирующим хирургом задачу выбора наиболее эффективного метода лечения каждого конкретного пациента. Ведущим специалистом нашего института д.м.н. Измайловой Светланой Борисовной на основании всестороннего анализа результатов лечения пациентов с кератоконусом разработан алгоритм хирургического лечения кератоконуса, позволяющий систематизировать подходы к лечению кератоконуса и дифференцированно выбирать наиболее оптимальный и эффективный метод лечения в зависимости от стадии заболевания. Таким образом, в МНТК «Микрохирургия глаза» представлен весь спектр современных лечебно-диагностических технологий, позволяющий осуществлять патогенетически ориентированное лечение каждому пациенту с кератоконусом на любой стадии – от начального до острого. Мы можем помочь каждому!
Наши специалисты:
Малюгин Б.Э. – д.м.н., профессор. Выполняет операции по механической и фемтолазерной имплантации роговичных сегментов, различные виды кератопластик, включая послойные. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Измайлова С. Б. – д.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-сопровождением, УФ-кросслинкинг, сквозные и послойные кератопластики – механические и с фемто-лазерным сопровождением. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Костенев С.В. – д.м.н. Выполняет имплантацию роговичных сегментов с фемто-лазерным сопровождением и УФ-кросслинкинг. Проводит ФРК для коррекции остаточных аметропий.
Ковшун Е.В. – к.м.н. Специализируется на лечении далекозашедших стадий кератоконуса методами сквозной и послойной кератопластик, выполняет имплантацию роговичных сегментов и УФ-кросслинкинг.
Волкова О.С. – к.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-лазерным сопровождением, сквозную кератопластику.
Головин А.В. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Паштаев А.Н. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Мороз О.В. – Выполняет имплантацию роговичных сегментов.
Обращайтесь к нам! Мы вам поможем!
ВАШИ ВРАЧИ
Реабилитация
Период реабилитации довольно сложный и длительный. Сроки и скорость восстановления зрительных функций пациента зависят от изначальной патологии органа, успешности приживления, опыта врача, общего состояния здоровья и других факторов. Полное заживление происходит в течение года. Швы снимают не ранее чем через полгода. В первые месяцы возможно ухудшение зрения, которое постепенно восстанавливается.
Во время реабилитации действуют некоторые ограничения:
- В первые 7-14 дней глаза нельзя мочить.
- Избегание любых загрязнений.
- Нужно исключить механические воздействия.
- Защита от ультрафиолета при выходе на улицу.
- Снижение нагрузки на глаза. Следует меньше читать, работать за компьютером, использовать гаджеты.
- Ограничение любых нагрузок в первый месяц, а тяжёлых физических – до полного заживления (в течение года).
- Регулярные посещения врача.
- Отказ от посещения бань, бассейнов, саун в течение года.
- Рефракционный метод коррекции очками.
Более подробные и чёткие указания даст хирург.
Возможно ли осложнение
Осложнение может возникнуть, и его развитие обычно обусловлено врачебными ошибками, несоблюдением данных хирургом рекомендаций, а также индивидуальными особенностями организма человека.
Может возникнуть одно осложнение или сразу несколько из следующего списка:
- отторжение материала, сопровождающееся болевым синдромом, отёчностью, помутнением, выделениями (возникает редко – в 5-25% случаев, обычно в течение первого месяца, реже – на протяжении полугода);
- длительное заживление и восстановление;
- повышение внутриглазного давления (вплоть до глаукомы);
- бактериальные или грибковые инфекции;
- катаракта;
- кератоконус;
- несостоятельность, расхождение швов;
- воспаления разных отделов глаза;
- выпадение радужки, смещение хрусталика.
Если возникло какое-либо осложнение, требуется незамедлительно показать прооперированный глаз хирургу. Так, при отторжении следует по назначению врача каждый день по несколько раз местно применять глюкокортикостероиды. При инфицировании назначаются антибактериальные капли. Иногда требуется повторное вмешательство.
Где проводят кератопластику
Рефракционный метод коррекции посредством кератопластики проводят в специальных офтальмологических центрах, расположенных в Москве и других российских городах. И важно выбрать клинику с безупречной репутацией, многочисленными положительными отзывами, с лицензией на осуществление медицинской деятельности. Также центр должен быть оснащён современным новым оборудованием.
Уделяйте внимание и выбору хирурга:
он должен иметь очень большой опыт, высокую квалификацию и необходимые навыки владения методикой кератопластики. Настолько сложные операции проводят не все врачи.
В нашей оборудованной современной клинике принимают больных с любыми заболеваниями глаз. У нас работают опытные и талантливые профессионалы. Центр оснащён всем необходимым оборудованием. Вы можете записаться на приём и получить консультацию, а также квалифицированную помощь.
Операция кератопластики позволяет восстановить структуру роговой оболочки глаза или даже вернуть зрение. Если у вас есть патологии роговицы, обращайтесь в клинику: возможно, вам необходима именно пересадка.