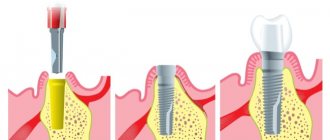
Способы альвеолопластики
Коррекция альвеолярного отростка
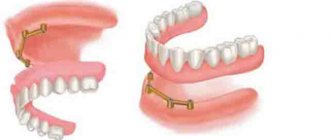
Применяется до начала рационального протезирования, для удобства пациента во время ношения съемного протеза.
Перемещение нижнелуночкого нерва
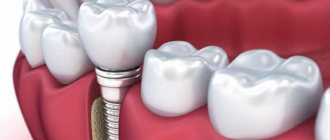
Операция проводится при нехватке места для постановки имплантата, такая ситуация часто возникает на нижней челюсти.
Пересадка трансплантата
Пересадка трансплантата — наращивания объема слизистой оболочки или костной ткани. Необходимость данного метода возникает после удаления зубов или анатомических особенностей организма для соблюдения условий при имплантации.
Гингивоостеопластика
Данный метод применяется при заболеваниях пародонта с различной степенью тяжестью процесса. Гингивоостеопластика предназначена для устранения рецессии десны.
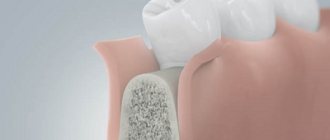
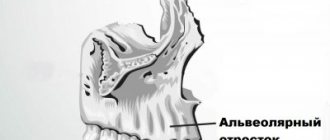
Атрофия альвеолярного отростка
Рис. 1a
Рис. 1b
Рис. 1c
Рис. 2a
Рис. 2b
Рис. 2c
Рис. 2d
Рис. 3a
Рис. 3b
Рис. 3c
Рис. 3d
Рис. 3e
Рис. 4a
Рис. 4b
Рис. 4c
Рис. 5a
Рис. 5b
Рис. 5c
Рис. 5d
Рис. 6а
Рис. 6b
Рис. 6с
Рис. 7
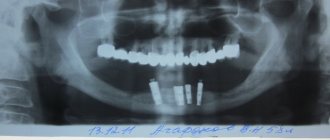
Убыль костной ткани альвеолярных отростков челюстей часто возникает в связи с потерей зубов, а также первичного их отсутствия. Дефицит костной ткани сопровождает хронические формы пародонтита, что может являться следствием внутренней патологии организма. Данное состояние вызывает косметические нарушения, зачастую затрудняет полноценное зубное протезирование, в ряде случаев делает невозможным установку дентальных имплантатов. Устранение атрофии альвеолярных отростков челюстей (восстановление утраченных структур) возможно путем трансплантации (пересадки) костной ткани, заимствованной из других участков тела. Применение искусственных препаратов, выпускаемых отечественной и зарубежной медицинской промышленностью, таких как коллапан, коллаост, биоосс и др., неэффективно, так как в их составе нет ни единой живой остеогенной клетки. Как известно, костная ткань челюстных костей состоит из компактной и губчатой части. В их состав входят костные клетки (остеоциты, остеобласты и др.) и межклеточное вещество, за счет которого определяются прочностные свойства, необходимые для вынесения жевательной нагрузки без травматических повреждений (в зоне моляров в среднем 60-80 кг, в зоне резцов – 30-40 кг), а губчатого вещества и клетки костного мозга. Костная ткань богато кровоснабжается, так как остеоциты погибают в течение 2 часов, если они будут находиться дальше 0,2 мм от кровеносного сосуда. В ее толще постоянно протекают обменные процессы, обеспечивающие ее трофику (питание) и постоянство внутренней среды, а также процессы ремоделирования кости (атрофия и замена нежизнеспособной ткани в том числе перестройка структуры в зависимости от изменения нагрузки (направления и силы). Исходя из изложенного становиться ясным, что вышеуказанные препараты в полной мере не в состоянии заменить отсутствующие костные структуры. После их помещения в организм они подвергаются резорбции, а организм вынужден направлять свою энергию на избавление от продуктов резорбирования. Данные процессы не только требуют больших энергозатрат (благодаря чему пациенты после подобного рода операций длительно жалуются на общую слабость и недомогание), но и подвергают резорбции окружающие применяемый имплантат костные ткани, что неизбежно ведет к еще большей их убыли. Чужеродная костная ткань (аллогенная, крупнорогатого скота и др.) после помещения в костные дефекты отторгается либо резорбируется (растворяется), так как в своем составе не содержит жизнеспособных костных структур, в связи с чем, достигнуть желаемого результата невозможно. Наиболее эффективным методом восстановления утраченных структур альвеолярных частей челюстных костей (применяемым в нашей клинике) является трансплантация остеогенной ткани (не зрелой костной ткани), выращенной в толще гребня подвздошной кости пациента. Данная технология лишена вышеуказанных недостатков, так как трансформация пересаживаемой ткани в дефектах возможна только в костные структуры. Экспериментально, клинически и рентгенологически установлено, что пересаженная остеогенная ткань в костных дефектах перестраивалась до образования органотипичного регенерата. Данный трансплантационный материал, благодаря индуктивным свойствам за счет высокого содержания низкодифференцированных костных элементов мезенхимального происхождения, а так же свойствам диффузного питания, анаэробного гликолиза, устойчивости к условиям гипоксии, аппозиционного и интерстициального роста, в дефектах не резорбировался и его клетки активно участвовали в процессах репаративного остеогенеза.
Диагностика
На начальном этапе врач выслушает жалобы пациента, выяснит механизм травмы. Далее специалист переходит к осмотру, позволяющему получить много ценной информации. При тяжелых переломах со смещением диагноз удается поставить уже на этом этапе.
Подвижность отломков при полном переломе можно определить при пальпации. На основании этих данных можно предположить место и направление перелома.
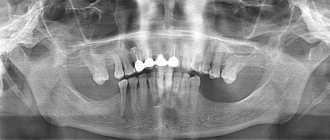
Точная диагностика осуществляется на основе рентгенографического исследования. На снимке четко визуализируется линия перелома, направление смещения отломков. Более подробную информацию позволяет получить компьютерная томография. Эта методика дает возможность сделать снимки послойных срезов поврежденного участка, а также определить состояние мягких тканей и положение отломков относительно других анатомических структур.
При переломе в области альвеолы страдают зубы. Стоматолог должен определить, какие из них можно попытаться сохранить. С этой целью определяется жизнеспособность пульпы с помощью ЭОД. В сомнительных случаях исследование проводится повторно спустя 1-2 недели, пульпа может подвергнуться некрозу или восстановить жизнеспособность. На основании полученного результата определяется дальнейшая тактика.