Автор статьи:
Солдатова Людмила Николаевна
Кандидат медицинских наук, профессор кафедры клинической стоматологии «Санкт-Петербургского медико-социального института», главный врач стоматологической клиники «Альфа-Дент» г. С-Петербург
Появление привкуса крови во рту — довольно распространенное явление. Однако этот симптом ни в коем случае не стоит игнорировать. Конечно, причины его появления могут быть достаточно безобидными, например, легкая травма десны или употребление пищи из глиняной посуды. Однако, неприятный вкус может свидетельствовать и о весьма опасных патологиях. Давайте разберемся, почему может появиться металлический привкус во рту и что делать, чтобы как можно скорее его устранить, а главное – убрать причины его появления.
Условно все причины выраженного металлического привкуса можно разделить на три группы:
- Стоматологические проблемы, как правило, связанные с повышенной кровоточивостью десен.
- Травмы полости рта.
- Внутренние патологии.
К появлению привкуса крови во рту зачастую приводит и прием различных медикаментов.
Травмы полости рта
При повреждениях слизистой на вкусовые рецепторы может попасть немного крови и, соответственно, появляется металлический привкус во рту.
Причинами травмы слизистой могут быть:
- зубные камни во рту;
- неправильный уход за зубами, например, использование слишком жесткой щетки;
- неправильно установленные зубные протезы;
- неправильно установленные брекеты.
Зачастую причиной вкуса крови во рту становятся более значительные травмы, например, пищевода или горла. Например, сильный кашель зачастую приводит к травмам слизистой. После травмы небольшое количество крови поступает в рот и вызывает неприятный вкус.
Причины появления металлического или кровяного привкуса
Причины появления привкуса связаны с высокой чувствительностью вкусовых рецепторов к железу крови.
Заболевания
Возникновение привкуса крови во рту после бега действительно может быть связано с каким-то заболеванием. Но стоит сразу оговориться, чтобы вас успокоить: если проблема со стороны внутренних органов действительно существует, то привкус крови будет не единственным симптомом. Любое заболевание имеет свои характерные признаки, которые могут появляться и вне занятий спортом.
Пневмония и туберкулез
Наверняка, если вы уже гуглили причины металлического привкуса во рту, то натыкались на страшные статьи о пневмониях и туберкулёзе. Эти патологии вызывают повреждение сосудов легких и попадание эритроцитов в ротовую полость. Но не забывайте, что они сопровождаются температурой, кашлем, одышкой, общей слабостью, отхождением мокроты и другими симптомами.
Заболевания органов ЖКТ
Слизистая желудка и пищевода, на которую действует кислый желудочный сок, тоже может быть источником эритроцитов и вызывать после бега привкус крови во рту.
Возникать этот симптом может после еды, при нарушении диеты. Сопровождается болью в животе, изжогой, тошнотой.
Нарушения свертываемости
Проблемы со свертываемостью могут вызывать носовые и десневые кровотечения, когда железо в большом количестве попадает на вкусовые рецепторы.
Такие эпизоды кровотечений появляются и вне тренировок, а кровь становится тяжело остановить.
Заболевания ротовой полости
Ротовая полость тоже может быть местом поражения. Гингивиты, пародонтиты, бактериальные и кандидозные стоматиты — вызывают повреждения слизистой и привкус крови во рту.
Скачайте тренировочные планы для подготовки к марафону и полумарафону.
Начните подготовку прямо сейчас !
Травмы
Очевидно, что если прикусить губу или язык, поцарапать щеку обломком зуба или повредить десну, то из ранки кровь будет попадать на слизистую рта.
Травма сопровождается болевыми ощущениями и высокой чувствительностью.
Физиологическая причина спортсменов
Почему появляется металлический привкус во рту после бега именно у спортсменов?
Все дело в повышении артериального давления + количества эритроцитов крови:
- Растет внутрилегочное давление, при котором часть эритроцитов просачивается в слизистую легких и попадает в ротовую полость при выдохе. Об этом говорит доктор медицинских наук, стоматолог Джеффри Ломбайер;
- В то же время, повышается давление в деснах, откуда часть эритроцитов просачивается на слизистую языка.
Зимой причиной может быть образование микротрещин на слизистой рта. Из ранок кровь в очень маленьком количестве попадает на вкусовые рецепторы.
Внутренние патологии
К самым распространенным заболеваниям внутренних органов, приводящим к появлению привкуса крови во рту, относятся:
- бронхит;
- пневмония (воспаление легких);
- абсцесс лёгких;
- рак лёгких;
- муковисцидоз;
- туберкулез;
- нарушение функций сердца;
- нарушение работы желудочно-кишечного тракта (ЖКТ);
- заболевания ЛОР-органов.
Причиной вкуса крови во рту могут быть и неврологические заболевания. Через нервные волокна головного мозга идет сигнал к вкусовым рецепторам, при нарушениях его передачи, возможно появление необычного вкуса во рту.
Однако, неврологические проблемы, сопровождаемые привкусом крови, как правило, имеют и другие неприятные проявления. Например, они могут сопровождаться головными болями, проблемами со слухом, тремором рук, дрожанием век, прострелами в определенных участках лица.
В очень редких случаях причиной вкуса крови во рту является отравление тяжелыми металлами. Подобная проблема зачастую подстерегает работников химических лабораторий и заводов по переработке металла. Интоксикация организма сопровождается другими неприятными симптомами — приступами сухого кашля, тошнотой, ломотой в конечностях, набуханием десен, отсутствием аппетита. Также редко причиной бывает дисбактериоз.
Диагностика
Для выяснения причины появления привкуса крови во рту больного направляют к врачу-терапевту, а при жалобах на зубные боли — к стоматологу. При первичном обследовании исключают типичные этиологические факторы неприятных вкусовых ощущений, для уточнения диагноза используют современные визуализирующие методы. Наибольшей диагностической ценностью с учетом вероятной причины расстройства отличаются такие исследования, как:
- Осмотр полости рта
. С помощью зонда и специального зеркала оценивают состояние десен, слизистой полости рта, детально осматривают коронки зубов. Для диагностики кариеса выполняют витальное окрашивание метиленовым синим, холодовую пробу. При выявлении подозрительных язв и опухолей показана биопсия и цитологическое исследование. - Анализ крови
. Для исключения анемии делают общее исследование крови, проверяют уровень гемоглобина и эритроцитов. Лейкоцитоз и повышение СОЭ указывают на наличие воспалительного процесса. У женщин обязательно измеряют уровень ХГЧ для подтверждения или исключения беременности. При необходимости рекомендованы серологические реакции. - Рентгенография
. Рентгенограмма челюстей проводится для обнаружения периодонтита, гранулем и кистозных образований. Чтобы исключить синуситы, назначается рентгенография придаточных пазух. Если привкус крови сочетается с болью в горле, кашлем, выполняют обзорную рентгенограмму грудной полости. - Другие визуализационные методики
. ЭГДС позволяет диагностировать симптомы воспаления слизистой желудка и пищевода, дискоординацию работы нижнего пищеводного сфинктера. Прицельное УЗИ печени информативно для выявления признаков цирроза. Для исключения кардиальной причины неприятного привкуса показательны данные эхокардиографии.
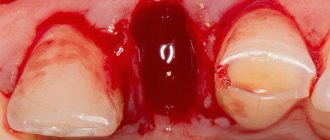
Стоматологические заболевания
Самой распространенной причиной вкуса крови во рту остаются стоматологические заболевания и поражения губ. Болезни легко распознать по окрашенной в красноватый оттенок слюне, воспаленной слизистой рта, наличию язв и эрозий.
Основными стоматологическими проблемами, из-за которых во рту возникает вкус крови, являются:
- гингивит — воспаление десен;
- стоматит — поражение слизистых;
- хейлит — травмы губ;
- пародонтит — воспаление околозубных тканей.
Что делать, если вы почувствовали во рту привкус крови?
Для начала следует обратиться к стоматологу. Врач подтвердит или опровергнет стоматологические заболевания, назначит эффективное лечение десен или направит вас к другому специалисту.
Если вкус крови во рту появляется кратковременно, можно устранить его с помощью народных методов лечения. Например, ополоснуть рот водой с лимонным соком или водно-солевым раствором. Избавиться от неприятного привкуса можно и с помощью раствора ромашки. Для его приготовления нужно залить 5 г сухих цветов 500 мл воды и поварить 7-10 минут в эмалированной посуде. Средство нужно настоять в течение часа.
Поможет избавиться от вкуса крови во рту и отвар дубовой коры. Для его приготовления 10 граммов сырья следует запарить кипятком и настоять примерно в течение часа.
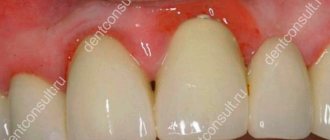
Эффективным средством лечения воспаления десен и устранения таких неприятных симптомов, как привкус крови во рту, является ополаскиватель для полости рта АСЕПТА Актив. Это средство комбинированного действия используется при инфекционно-воспалительных заболеваниях полости рта, а также быстро избавляет от кровоточивости и воспаления десен. Ополаскиватель оказывает противомикробное, противовоспалительное и обезболивающее действие, не содержит спирта, фтора и красителей, поэтому прекрасно подходит для лечения даже обладателям самых чувствительных тканей.
Жжение за грудиной
Гастрит
Язва
Панкреатит
33674 28 Мая
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жжение за грудиной: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Жжение за грудиной – это симптом, характерный для многих заболеваний, – так описывают свои ощущения пациенты с патологиями сердечно-сосудистой системы, позвоночника, органов желудочно-кишечного тракта, дыхательной системы, при невралгиях и панических атаках.
В ряде случаев этот симптом не представляет опасности, однако некоторые патологические состояния требуют незамедлительного обращения за врачебной помощью.
Разновидности жжения за грудиной
Общепринятой классификации жжения за грудиной не существует. Когда пациентов спрашивают об их ощущениях, они говорят о давящей, тянущей, колющей, жгучей, опоясывающей боли.
Таким образом, чувство жжения так же разнообразно, как и вызывающие его причины.
Возможные причины жжения за грудиной
Жжение в области грудины, чувство распирания и тяжести, особенно у людей старшего возраста, могут быть симптомом серьезных кардиологических проблем, причем все они в равной степени требуют обращения за медицинской помощью.
При заболеваниях желудочно-кишечного тракта жжение, как правило, разлитое, нередко отдающее в спину. У многих пациентов оно возникает во время или после приема пищи.
Нарушение работы костно-мышечного аппарата нередко приводит к неприятным ощущениям в грудной клетке. Жжение усиливается на вдохе или выдохе, изменяется при смене положения тела.
Остеохондроз грудного отдела позвоночника может вызывать онемение рук, снижение их чувствительности.
Неврозы, панические атаки часто сопровождаются чувством жжения за грудиной.
При нарушении нейроэндокринной регуляции внутренних органов пациенты жалуются на жжение за грудиной. Причиной может стать как недостаточная зрелость систем организма в подростковом возрасте, так и перенесенные инфекционные болезни, стресс, вредные привычки, переутомление. Непосредственно к появлению неприятных ощущений в области сердца приводит кратковременный спазм сосудов. Приступы проходят в покое, сопровождаются слабостью, учащенным сердцебиением, похолоданием рук из-за ухудшения кровотока.
Заболевания, приводящие к жжению за грудиной
Сердечно-сосудистые патологии:
- Стенокардия. Нарушение кровообращения в сосудах сердца вследствие атеросклероза приводит к ухудшению питания сердечной мышцы. При физических нагрузках, волнении сердцу требуется больше кислорода — если его не хватает, то первым сигналом будут неприятные ощущения в области грудной клетки. Жжение, ощущение сдавливания, покалывание могут отдавать (иррадиировать) в левую руку, под лопатку, редко в нижнюю челюсть, продолжаясь не более 15 минут и проходя в покое и после приема нитроглицерина.
- Инфаркт миокарда. При инфаркте происходит резкое нарушение кровоснабжения сердечной мышцы вследствие закупорки тромботическими массами большей части просвета сосуда, питающего сердца. Чаще всего возникает интенсивный болевой синдром, однако может присутствовать и сильное жжение в грудной клетке. Приступ длится долго, не купируется нитроглицерином, не проходит в покое, сопровождается одышкой, резкой слабостью, снижением зрения.
Инфаркт миокарда — жизнеугрожающее состояние, поэтому больному нужна срочная госпитализация. - Резкий подъем артериального давления может проходить с жжением за грудиной. Во время гипертонического криза больной чувствует слабость, головную боль, головокружение, тошноту, появляются мушки перед глазами и шум в ушах.
- Воспалительные процессы в сердце также могут проявляться чувством жжения за грудиной. Обычно такому состоянию предшествует инфекционное заболевание, чаще всего вирусного происхождения, или сильный ушиб области грудной клетки. Неприятные ощущения могут распространяться на правую или левую сторону, усиливаться при изменении положения тела.
- Очень грозное состояние – тромбоэмболия легочной артерии. Оно возникает, если в сосудах нижних конечностей присутствуют тромбы — отрываясь, они поднимаются вверх по кровотоку и закупоривают легочные сосуды. Помимо жжения за грудиной, больного беспокоит сильная одышка, кашель (иногда с кровью), появляется выраженный цианоз. В такой ситуации необходима экстренная госпитализация.
В группе риска пациенты с варикозной болезнью вен, курильщики, больные в первые сутки после операций.
Заболевания желудочно-кишечного тракта:
- Эзофагеальная патология считается, пожалуй, самой частой причиной жжения в груди. Возникает в результате заброса кислого желудочного содержимого в пищевод, что приводит к повреждению его слизистой оболочки. Жжение появляется после приема пищи (особенно острой, жирной, копченой и жареной), при ношении тугих поясов и принятии горизонтального положения сразу после еды.
- Воспалительные процессы в поджелудочной железе и желчном пузыре нередко сопровождаются чувством жжения за грудиной. Этот симптом появляется спустя пару часов после еды, может сопровождаться тошнотой, тяжестью в животе.
Болезни органов дыхания:
При воспалении бронхов или легких (бронхите, пневмонии, плеврите) помимо кашля, температуры больного может беспокоить жжение в грудной клетке.
Кроме того, к заболеваниям, для которых характерно жжение за грудиной, относятся межреберная невралгия, остеохондроз, межреберный миозит, вегето-сосудистая дистония.
К каким врачам обращаться при возникновении жжения за грудиной
Если жжение за грудиной сопровождается резким ухудшением состояния, слабостью, нарастанием болевого синдрома, появлением одышки, кашля, головокружения, необходимо немедленно вызвать скорую помощь.
В остальных случаях также не стоит откладывать визит к врачу. Поскольку у этого симптома причин много, целесообразно сначала обратиться к . Он назначит обследования и при необходимости направит к другим специалистам: врачу-кардиологу; гастроэнтерологу; пульмонологу; неврологу.
Диагностика и обследования при жжении за грудиной
Постановка диагноза начинается с тщательного сбора анамнеза с учетом всех жалоб пациента и с физикального осмотра.
Чтобы исключить сердечно-сосудистую патологию, в первую очередь выполняют рентгенографию грудной клетки или КТ органов грудной клетки и средостения, а также электрокардиографическое исследование (ЭКГ) или эхокардиографию (ЭхоКГ).
Клинические исследования
Эффективность различных ополаскивателей для полости рта АСЕПТА неоднократно доказана клинически.
Например, клинически доказано, что двухкомпонентный ополаскиватель для полости рта АСЕПТА АКТИВ более эффективно борется причинами воспаления и кровоточивости по сравнению с однокомпонентными ополаскивателями – на 41% эффективнее снижает воспаление и на 43% снижает кровоточивость дёсен.
Источники:
- Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский) Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф. Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова
- Эффективность применения Асепта «бальзам адгезивный» и Асепта «гель с прополисом» в лечении хронического генерализованного парадонтита и гингивита в стадии обострения (МУЗ «Городская стоматологическая поликлиника №4» г. Брянск, Каминская Т. М. Заведующая терапевтическим отделением Каминская Татьяна Михайловна МУЗ «Городская стоматологическая поликлиника №4» г. Брянск
- Эффективность применения комплексной терапии в лечении заболеваний пародонта. (кафедра пародонтологии СФ ГБОУ ВПО МГМСУИМ.А.И.Евдокимова. Москва.) Немерюк Д.А.- доцент, к.м.н., Дикинова Б.С.- аспирант кафедры пародонтологии СФ Царгасова М.О.- аспирант кафедры пародонтологии СФ Яшкова В.В.- аспирант кафедры пародонтологии СФ кафедра пародонтологии СФ ГБОУ ВПО МГМСУИМ.А.И.Евдокимова. Москва