Нюансы лечения зубов у беременных
Период вынашивания плода сам по себе не является противопоказанием к стоматологическому лечению. Но при визите к врачу его обязательно нужно предупредить о беременности, а также назвать срок. В этом случае при лечении зубов возникают следующие особенности:
- Нельзя проводить отбеливание.
- Обязательно требуется местное обезболивание.
- Возможно лечение кариеса, пульпита, периодонтита и воспалений десен.
- Ни в коем случае нельзя использовать общий наркоз.
- Для пломбирования можно применять материалы с химическим и фото-отверждением. Полимерные лампы не наносят вреда ребенку.
Совет будущим мамам – постарайтесь вылечить зубы и десны до наступления беременности или в промежутке с 3-го по 6-ой месяцы беременности, а также пересмотрите свой рацион питания. При наличии кариозных полостей вы передадите будущему ребенку букет микробов, а разрушение ваших собственных зубов ускорится в несколько раз.
Медведева Татьяна Дмитриевна, Детский стоматолог, стоматолог терапевт, стаж работы 19 лет
Лечение зубов и лактация
Кормящие мамы нередко испытывают недостаток кальция, что сказывается на здоровье зубов. Можно ли при вскармливании лечить зубы? Не отразится ли это на здоровье малыша?
Лечение зубов во время лактации нужно проводить обязательно. Тем более, что современная стоматология предлагает щадящие методы анестезии, которые не влияют на организм ребенка. Так как некоторые препараты кормящим мамам противопоказаны, то перед лечением предупредите врача о своем положении.
И помните, что профилактика – залог здоровья ваших зубов, поэтому не забывайте раз в полгода посещать стоматолога, чтобы проверить полость рта и при необходимости провести лечение на ранней стадии. Это сэкономит ваши время и деньги.
Лечение зубов во время лактации нужно проводить обязательно. Тем более, что современная стоматология предлагает щадящие методы анестезии, которые не влияют на организм ребенка. Так как некоторые препараты кормящим мамам противопоказаны, то перед лечением предупредите врача о своем положении.
И помните, что профилактика – залог здоровья ваших зубов, поэтому не забывайте раз в полгода посещать стоматолога, чтобы проверить полость рта и при необходимости провести лечение на ранней стадии. Это сэкономит ваши время и деньги.
Особенности лечения зубов на разных сроках
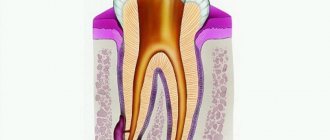
0-12 недель. 1 триместр беременности очень важен для плода. Именно в этот период формируются жизненно-важные органы ребенка и плацента. Поэтому плод еще, по сути, не защищен. Проводить серьезное лечение на этом этапе нельзя. Но врач может назначить препараты местного применения, чтобы снять воспалительный процесс. Это могут быть Холисал, Хлоргексидин, Мирамистин.
13-24 недели. В это время плацента уже сформировалась и защищает ребенка. Поэтому проводить стоматологическое лечение и другие процедуры можно.
С 25-й недели до родов. В это время женский организм ослаблен, а матка очень чувствительна к воздействию препаратов. Кроме того, визит к стоматологу – это нередко стресс для будущей матери. Поэтому с лечебными процедурами лучше подождать до периода кормления. Впрочем, это не относится к случаям острой зубной боли.
Когда можно лечить зубы беременным?
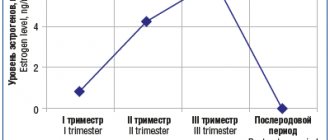
Время беременности условно можно разделить на три периода (триместра). Лечение зубов можно проводить во втором триместре – он считается самым безопасным для процедур.
Во время первого и третьего триместра лучше провести профилактические осмотры и планирование лечения. Основное же лечение зубов при беременности и комплекс профессиональной гигиены лучше отсрочить до второго триместра, а если есть возможность – подождать до родов.
К сожалению, не всегда удается соблюдать эти рекомендации. Бывают моменты, когда необходимо экстренное вмешательство, например, при лечении острых заболеваний, которые сопровождаются острой болью и выделением гноя.
Стоматологическая диагностика во время беременности
Если возникла необходимость в удалении зуба или у пациентки был обнаружен пульпит, без снимка не обойтись. Однако традиционный рентген противопоказан беременным. Ведь плод чувствителен в радиационному излучению.Если рентген необходим, лучше всего перенести такую диагностику на 2 триместр. При этом нужно прикрывать живот и тазовую область пациентки свинцовым поясом. Он минимизирует воздействие излучения.
Самым безопасным способом стоматологической диагностики для беременных является цифровая радиовизиография. Данная методика позволяет снизить радиационную нагрузку на 90% по сравнению с обычным рентгеном.
Как влияет беременность на зубы
В идеале, будущей маме зачатие нужно планировать и в это время устранять все зубные патологии. Но даже в этом случае проблемы могут возникнуть в любой момент.
Это связано с мощной перестройкой в организме:
- снижается иммунитет, который подавляет активность болезнетворных бактерий;
- изменяется состав слюны — из-за повышенной вязкости хуже защищает от патогенных микроорганизмов, плохо обогащает эмаль минералами;
- в организме не хватает кальция, магния, поэтому костные ткани становятся более хрупкими;
- мягкие ткани десен приобретают рыхлость, склонность к инфекциям.
По этим причинам у пациенток развивается кариес, гингивит, пародонтит, парродонтоз, эпулис. Запускать инфекционные заболевания нельзя, ведь патогенная микрофлора легко проникает в кровь, а значит может инфицировать плод и привести к аномалиям развития. При первых признаках нарушений нужно сразу обратиться к стоматологу, который решит как лучше справиться с той или иной болезнью.
Особенности анестезии беременных
Во время беременности для обезболивания применяются препараты, минимально воздействующие на сосуды. Также они не могут преодолеть плаценту и воздействовать на ребенка.
Лидокаин во время беременности противопоказан. Он стать причиной резкого снижения давления, судорог и слабости.
На сегодня лучшим вариантом анестезии для беременных остаются препараты, в основе которых антикаин:
- Ультракаин.
- Альтрифрин.
- Убистезин.
- Альфакаин.
Перечисленные препараты не сужают сосуды, что было бы вредно для будущей мамы. Также они отличаются локальным действием, поэтому не воздействуют на малыша.
Программа ведения беременности в 1 триместре
План обследований во время 1 триместра беременности разработан строго в соответствии с нормативными документами Министерства Здравоохранения РФ и не содержит «ненужных» обследований.
Программа ведения беременности включает:
- Первичную консультацию акушер-гинеколога, а также повторную по результатам пройденных обследований
— это ваш главный врач и наставник. На первой консультации доктор изучает анамнез будущей мамы, дает направление на обследование, помогает в решении наиболее существенных вопросов исходя из полученных данных о состоянии здоровья женщины. Повторный прием назначается уже после пренатального УЗИ и биохимического скрининга. Акушер-гинеколог ставит пациентку на учет по беременности, заполняет всю документацию, дает рекомендации. - Прием терапевта
— этот врач поможет оценить общее состояние здоровья, прогнозировать риски развития наиболее вероятных заболеваний на этапе беременности и принять своевременные меры. Это очень важно, поскольку во время беременности женщина строго ограничена в приеме лекарств и медикаментов. - ЭКГ (электрокардиограмму)
— позволяет оценить состояние сердца и выявить патологии: нарушение ритма, кровообращения. - Прием ЛОР-врача
— от заболеваний уха, горла и носа (простуды, ОРВИ, ангины) не застрахована ни одна женщина, поэтому важно своевременно провести санацию, чтобы избежать медикаментозного лечения при беременности. - Консультация офтальмолога
— врач проверяет зрение и оценивает состояние сетчатки, а также определяет — может ли женщина родить самостоятельно или с помощью кесарева сечения. Не только роды могут повлиять на зрение, но токсикоз и другие осложнения беременности. - УЗИ почек и мочевого пузыря
— позволяет оценить состояние внутренних органов, выявить скрытые заболевания (воспалительные, мочекаменную болезнь) и новообразования. - УЗИ малого таза
— помогает изучить анатомию органов малого таза, выявить гинекологические заболевания и возможные риски осложнений. - УЗИ плода (выполняется врачом-перинатологом на 11-14 неделе беременности)
— позволяет впервые за беременность увидеть, как растет малыш и все ли у него хорошо. - Биохимический анализ крови
— исследование более 15 важнейших показателей (сахар, белок, железо и др.). - Общий анализ крови
— важнейший анализ, в результате которого врач получает показатели тромбоцитов, гемоглобина, эритроцитов и др., а затем может точно оценить общее состояние организма будущей мамы. - Общий анализ мочи
— позволяет оценить, как работают почки и мочевыделительная система, а также выявить такие патологии как гестоз и эклампсия. - Группа крови
— анализ позволяет ответить на вопрос, нет ли резус-конфликта по группе крови у мамы и малыша. - Анализ крови на гормоны
— очень важный анализ, который дает понимание специфики обмена веществ и позволяет прогнозировать, как будет развиваться плод. - Анализ на ВИЧ, сифилис, гепатит В,С
— является обязательным для будущей мамы. - ПРЦ-диагностика
— лабораторный анализ, направленный на выявление многих скрытых инфекционных возбудителей (от пневмонии до герпеса). - Лабораторно исследование гинекологического мазка
— анализ микрофлоры влагалища, канала шейки матки, мочеиспускательного канала позволяет выявить скрытые воспалительные процессы и их возбудителей (гонококк, трихомонада) - Биохимический скрининг (РАРР-А,ХГЧ, расчет риска)
— это очень важное обследование, которое позволяет оценить риск хромосомной патологии, получить важнейшие показатели развития плода, а также ответить на вопрос, не целесообразно ли назначение инвазивных методов диагностики. - Расширенная коагулограмма с определением волчаночного типа Ат+
— позволяет оценить риск тромбозов и кровотечений, которые могут привести к невынашиванию беременности.
Узнать подробнее о ведении беременности в клинике Пирогова (СПб)
Удаление зуба в период вынашивания плода
Удаление зубов – это веская причина для стресса. Во время беременности он строго противопоказан. Поэтому решение об удалении зуба принимается только в крайних случаях:
- Наличие кисты более 1 сантиметра в диаметре.
- Перелом корня или коронки.
- Острая боль, которую нельзя устранить иным способом.
- Глубокий очаг кариеса, который является источником нагноения.
Зубы мудрости у беременных категорически нельзя удалять. Ведь после такой операции часто воспаляется лунка. Купирование этого процесса требует приема антибиотиков. Это, в свою очередь, крайне нежелательно для мамы и плода.
Можно ли проводить удаление зубов при беременности?
Этим вопросом задается почти каждая женщина в положении. К сожалению, не все любят посещать стоматолога регулярно, поэтому мелкая кариозная полость может очень быстро перерасти в воспалительно-гнойный процесс, требующий удаление зуба.
Сама по себе данная операция является и так сложной манипуляцией. То, что на вид может казаться легким, возможно, повлечет за собой непредвиденные осложнения. А во время беременности к этому следует отнести еще более осторожно.
Все упирается в проведение анестезии. Ведь раньше выбор местных анестетиков был невелик. Они могли проникнуть через плаценту и оказать воздействие на плод. Без анестезии нельзя обойтись, особенно беременным. В их положении женщины, еще более чувствительны и эмоциональны.
На сегодня существуют различные препараты для местного обезболивания:
- ультракаин;
- мепивакаин;
- ульфакаин;
- скандонест;
- артикаин.
Они, можно сказать, являются производными лидокаина, который тоже можно использовать в качестве обезболивающего средства. Вышеперечисленные препараты либо не содержат адреналин, либо содержат совсем мизерный процент, который неспособен навредить женщине или плоду. Главное, чтобы не было аллергической реакции на один из компонентов.
Конечно, если есть возможность, зуб удалять лучше после родов, особенно восьмые или, так называемые, зубы мудрости. Последние даже здоровому человеку могут причинить сильный дискомфорт, как во время удаления, так и после него. У беременных может повыситься температура или снизиться артериальное давление.
Но бывают случаи, когда необходимо провести операцию по удалению зубов, даже во время беременности.
Показания к удалению:
- Обострение хронического периодонтита, при котором консервативное лечение невозможно или нецелесообразно;
- Продольный перелом зуба;
- Если зуб является причиной развития таких гнойных процессов, как периостит и остеомиелит.
Эти процессы тоже относятся к восьмеркам. Если есть возможность как-то купировать симптомы, то удаление откладывают на послеродовой период. Опытный врач-стоматолог все взвешивает и решает есть ли необходимость проводить манипуляцию или можно подождать.
Удаление или даже просто терапевтическое лечение стоит проводить во втором триместре беременности. В первые три месяца категорически нельзя. В последние – все зависит от показаний и общего состояния пациентки. Во втором триместре отсутствует угроза выкидыша или преждевременных родов.
Еще многое зависит от психоэмоционального состояния будущей мамочки. Чем больше она боится, тем хуже. Для таких пациенток категорически запрещается использовать анестетик с адреналином или норадреналином, даже в малых дозах. Это может ускорить сердцебиение и повысить артериальное давление. Поэтому, ни в коем случае нельзя рисковать.
В таких случаях следует сначала поговорить с пациенткой, успокоить ее морально. Лучше начать разговор о беременности – какой срок, как протекает, как она себя чувствует и т.д. Потом постепенно перейти к тому, чтобы объяснить порядок действий, которые будет проводить врач. Предупредить о каждой манипуляции.
Для большего успокоения больной можно также вначале обезболить место будущей инъекции для анестезии. Это делается с помощью спрея с анестетиком или аппликаций ватным тампоном, смоченным обезболивающим препаратом. Затем спокойно сделать необходимый укол в десну.
Аборт через 2 недели
Ранний медикаментозный аборт можно сделать даже в амбулаторных условиях, но всегда под наблюдением врача. Его преимущество – отсутствие каких-либо медицинских манипуляций. Определенные лекарства вызывают выкидыш. Эти препараты не продаются в аптеках даже по рецепту врача, а отпускаются только лечащим врачом. Показанием к преждевременному прерыванию беременности, которое проводится по медицинским показаниям, является период беременности. Его можно проводить уже через 2 недели, а максимальный срок беременности не должен превышать 6 недель. При этом размер плодного яйца не должен превышать 20 мм. В некоторых случаях ранний аборт, сделанный с помощью лекарств, может быть недостаточно эффективным и не удалить яйцеклетку полностью. В таких ситуациях дополнительно проводится полноценный хирургический аборт. Даже успешный медикаментозный аборт существенно влияет на гормональное состояние женщины и требует последующего назначения гормональных контрацептивов.
Ранний аборт: как предотвратить
Во избежание ситуации, когда необходимо искусственное прерывание беременности, желательно контролировать менструальный цикл, особенно если беременность на данном этапе нежелательна. Также важно использовать надежный метод контрацепции. Лечащий врач поможет выбрать наиболее подходящий и эффективный метод. Если нежелательная беременность продолжается, как можно скорее следует обратиться к врачу для ее прерывания. День после раннего аборта, как и при любом другом искусственном прерывании беременности, является днем нового цикла, когда следующая беременность уже может наступить, поэтому следует сразу выбрать оптимальный метод контрацепции.
Некоторые женщины ошибочно полагают, что преждевременный аборт сделать дома самостоятельно несложно. Такое событие может стоить жизни неудачливой матери или серьезно навредить ее здоровью. Ни при каких обстоятельствах нельзя пытаться вызвать выкидыш, но обязательно обратиться за медицинской помощью.
Что нормально, но следует обращать внимание
Тошнота и рвота
Наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% – осложнением беременности.
При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки.
В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход.
Рекомендации:
Дробное питание, малыми порциями, исключение из рациона жирных, жареных блюд, шоколада, острых блюд, газированных напитков, кофе, крепкого чая.
Для уменьшения тошноты на ранних сроках беременности рекомендуются имбирь, ромашка, препараты витамина B6.
Болезненность и нагрубание молочных желез
Является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
Боль внизу живота Во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
Изжога
Изжога (гастроэзофагеальная рефлюксная болезнь во время беременности наблюдается в 20-80% случаев.
Чаще она развивается в 3-м триместре беременности.
Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
Рекомендации:
Избегать положений тела, способствующих возникновению изжоги; соблюдению диеты; ношению свободной одежды, не давящей на область желудка.
При отсутствии эффекта от соблюдения диеты и образа жизни могут быть также назначены обволакивающие и вяжущие препараты.
Запоры
Наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений.
Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю.
Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации.
Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
Рекомендации:
Коррекция питания, для устранения запоров могут назначаться пшеничные отруби или другие источники пищевых волокон.
Геморрой
Примерно 8-10% женщин заболевают геморроем во время каждой беременности.
Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
Рекомендации:
При отсутствии эффекта от соблюдения режима профилактики запоров рекомендовано назначить антигеморроидальные средства в виде ректальных свечей или кремов.
Варикозная болезнь
Развивается у 20-40% беременных женщин.
Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
Рекомендации:
Ношение компрессионного трикотажа, сеансы лечебной физкультуры и контрастный душ, приподнятое положение ног, при выраженном расширении вен нижних конечностей консультация врача-сосудистого хирурга.
Выделения
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
Ведение беременности после ЭКО в 1 триместре
Программа ведения беременности после ЭКО в 1 триместре может несколько отличаться от обычной. Во-первых, женщина продолжает наблюдаться в центре ЭКО у репродуктолога вплоть до срока 6-7 недель, когда врач может зафиксировать сердцебиение эмбриона. Только после этого будущая мама может обратиться к акушер-гинекологу. На первом этапе врач принимает решение о целесообразности поддерживающей гормональной терапии
, назначенной ранее в центре ЭКО. По возможности, мы стараемся либо уменьшить дополнительную гормональную терапию, либо отменить.
Таким образом, наблюдение за беременностью после ЭКО начинается на более раннем сроке, а программа может быть скорректирована в зависимости от особенностей индивидуального случая: одноплодная это или многоплодная беременность, какие проблемы стоит учитывать и др.