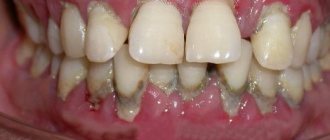
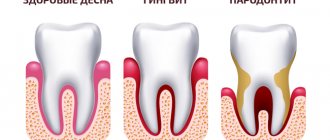
Генерализованный пародонтит – это разновидность заболевания ротовой полости, которое относится к группе воспалительных и поражает ткани пародонта. Его течение сопровождается кровоточивостью десен, их отечностью, нестерпимой болью. Ситуация усугубляется и возникновением неприятного запаха изо рта, появлением зубных отложений, формированием зубодесневых карманов.
Диагностировать недуг может только компетентный пародонтолог путем осмотра ротовой полости и проведения биопсии десенных тканей. Лечение заключается в использовании медикаментозных способов и хирургического вмешательства. Немаловажную роль играет общая и иммуномодулирующая терапия.
Пародонтит – состояние, при котором происходит диффузное нарушение пародонтального комплекса. Заболевание охватывает несколько зубов сразу, а в особо серьезном проявлении – все зубы. Это – одна из сложнейших проблем в стоматологической практике. Генерализованная форма заболевания в 5 или 6 раз чаще, нежели кариес, влечет за собой частичную или полную адентию. А продолжительное развитие инфекции в ротовой полости – причина формирования ревматоидной формы артрита, инфекционного эндокардита, атеросклероза, инсульта, инфаркта.
Что такое пародонт, его особенности
В стоматологической практике используется термин «пародонт». К нему относится целый комплекс тканей, окружающих зубы. Все они имеют общее нервное начало и единое кровоснабжение, поэтому тесно связаны между собой. Пародонт образует несколько составляющих элементов: десна, костная ткань, периодонт, цемент корневой системы зубов. К его функциям относится обеспечение опоры, поддержания, защиты всей зубной системы. К патологиям, связанным с поражением пародонта, относятся такие состояния, как гингивит, пародонтоз, опухоли, пародонтит.
Причины рецессии десны
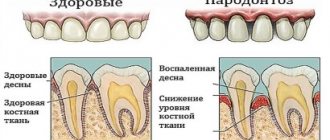
Довольно часто рецессия десны является одним из проявлений пародонтита (пародонтоза). В этом случае в результате нарушение кровообращения в данной области происходит атрофия десны и оголение корня зуба.
Как правило, такое состояние диагностируется в среднем и старшем возрасте, хотя бывают и исключения – например, ювенальный (юношеский пародонтит).
Рецессии десны в результате пародонтита
Хроническая механическая травма десны – например, нависающим краем искусственной коронки или пломбы, что бывает очень часто, травма съемным протезом или его фиксирующим элементом —кламмером, что в связи с бурным развитием имплантологии, встречается сегодня гораздо реже. Наличие зубного камня также относится к факторам риска для развития рецессии десны.
Хроническая трама десны широкими коронками
Острая травма зуба, приводящая к его смещению в сторону губы или щеки.
Острая травма – вывих зуба
Анатомические особенности строения альвеолярного отростка – тонкий слой кортикальной кости, расположенной на передней поверхности альвеолярного отростка или так называемый «тонкий биотип десны».
В последнем случае проблема состоит не в толщине кости, а именно в толщине десны, покрывающей кость по передней (вестибулярной поверхности). Однако, и в том, и в другом случае проблема связана с недостаточным кровоснабжением данной области.
Рецессии десны как следствие тонкого биотипа
Неправильное (низкое на верхней или наоборот – высокое на нижней челюсти) расположение уздечки губы или уздечки языка.
Рецессия десны нижнего резца вследствие уздечки губы
Если в случае уздечки губы, рецессия будет располагаться на передней поверхности корня зуба, то в случае уздечки языка, будет оголяться задняя (язычная стенка) зуба.
Еще одной причиной возникновения рецессии десны, может послужить ортодонтическое лечение, в результате которого может произойти истончение вестибулярной кости.
Ну и, разумеется, гигиена полости рта может тоже послужить причиной появления рецессий и клиновидных дефектов. Причем, как это ни странно, слишком тщательная чистка зубов вовсе не является благом, т. к. в результате чрезмерного механического воздействия страдают и десны, и зубы, в пришеечной области которых формируются клиновидные дефекты, о которых мы писали выше.
Причины развития генерализованного пародонтита
Предшественниками формирования заболевания являются некоторые экзогенные и эндогенные факторы. Первая группа невелика, большая часть болезней данной системы спровоцирована именно внутренним состоянием организма. Все этиологические факторы классифицируются на местные (зубной налет, камень, проблемы с прикусом, аномалия положения зубов, тяжи слизистой оболочки) и общие (заболевания организма – сахарный диабет, зоб токсического происхождения, лишний вес, гиповитаминоз, гепатит, гастрит и т. д.). Все это так или иначе отражается на состоянии пародонта и приводит к ухудшению его функционирования.
Проведенные микробиологические исследования сумели доказать тот факт, что ведущая роль в развитии этого состояния отводится микроорганизмам, которые называются Prevotella Intermedia, Bacteroides forsythus, Peptostreptococcus и т. д. Чтобы зубная система была защищена от их влияния, в зубной бляшке обеспечивается формирование защита в виде налета, скопившегося в десенной борозде, карманах пародонта, зубном корне.
Продукты жизни патогенных организмов способствуют активизации секреции определенных веществ (простагландинов, цитокинов, энзимов), которые приводят к разрушению тканевых структур пародонта. К факторам, влекущим за собой снижение локальной и генеральной защиты от влияния болезнетворных бактерий, можно отнести:
- курение,
- повреждения лучевого характера,
- игнорирование правил личной гигиены касательно полости рта.
Развитию этого состояния обычно предшествует воспаление десневого края, которое влечет за собой нарушение соединения, деструкцию связочного аппарата, резорбцию альвеолярной кости. Данные изменения приводят к патологической подвижности зубов, перегрузке их отдельных групп, окклюзии. При отсутствии адекватной терапии эта болезнь провоцирует выпадение или удаление зубов, а также проблемы с функционированием челюстной системы в целом.
Пародонтит
Сахарный диабет
Атеросклероз
2131 26 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пародонтит: причины появления, симптомы, диагностика и способы лечения.
Пародонтит – хроническое воспалительное заболевание зубочелюстной системы, которое сопровождается постепенным разрушением тканей, окружающих зуб (пародонта), и уменьшением объема костной зубной лунки (альвеолы) и всего альвеолярного гребня. Название «пародонтоз» считается устаревшим, но подразумевает аналогичные пародонтиту процессы.
Чаще всего заболевание имеет хроническое течение, сопровождается появлением отложений на зубах, покраснением и кровоточивостью десен, образованием глубоких пародонтальных карманов и патологической подвижностью зубов.
Постепенно это приводит к потере зубов у взрослого человека и способствует развитию патологических процессов в организме. Осложнениями пародонтита могут быть гайморит, остеомиелит, заболевания сердечно-сосудистой системы.
Причины пародонтита
Пародонтит – это многофакторное заболевание, то есть возникнуть он может по многим причинам. Острый пародонтит (периодонтит) встречается реже хронического и чаще всего является следствием механической или химической травмы зубодесневого соединения. На десне возникает абсцесс (гнойник), который может привести к появлению свища (канала, соединяющего полость абсцесса с внешней средой).
Хронический пародонтит часто развивается вследствие несоблюдения гигиены полости рта, когда повышается активность микроорганизмов ротовой полости.
Мягкие и твердые отложения на зубах представляют собой биопленку, в состав которой входят также болезнетворные бактерии. Их деятельность может приводить к воспалению десен (гингивиту), периодонта (тканей, окружающих корень зуба) и костной ткани альвеолы. Воспалительная реакция приводит к постепенному разрушению связочного аппарата зубов. Шейки зубов оголяются, а зубы постепенно расшатываются и выпадают.
К местным факторам, вызывающим возникновение пародонтита, относится перегрузка пародонта из-за неправильного прикуса вследствие скученности зубов, плохого протезирования или потери группы зубов. Привычка крепко стискивать челюсти, скрежетать зубами также ведет к перегрузке и воспалению пародонта.
Развитие пародонтита может быть вызвано сужением просвета сосудов при сахарном диабете, атеросклерозе, изменением состава слюны, отечностью тканей, возникающих при эндокринных нарушениях.
Кроме того, доказана роль дефицита витаминов в заболеваниях пародонта. Так, гиповитаминоз С приводит к ломкости сосудов, снижению синтеза коллагена, что ослабляет связочный аппарат зубов, общему ослаблению иммунитета.
Классификация пародонтита
В зависимости от клинических симптомов и скорости развития заболевания пародонтит подразделяют на острый и хронический. Острый процесс, сопровождаемый болью и кровоточивостью десны, развивается в течение нескольких дней после физической или химической травмы, чаще всего вскоре после постановки пломбы, коронки или другой ортодонтической конструкции. При отсутствии лечения острый пародонтит может осложниться свищом. Однако в большинстве случаев острый процесс сменяется хроническим, который может продолжаться в течение нескольких лет. При этом период затухания клинических симптомов при провоцирующих факторах сменяется рецидивом.
В большинстве случаев заболевание с самого начала приобретает хроническую форму. Этому способствуют плохая гигиена полости рта и образование на зубах мягких и твердых отложений. Хронический пародонтит начинается постепенно и распространяется на всю поверхность десны, тогда его называют генерализованным.
Если кровоточивость десен наблюдается периодически и вызывается чисткой зубов и приемом жесткой пищи, ставят диагноз пародонтита легкой степени.
При усилении кровоточивости, болей, расшатывания и выпадения зубов отмечается средняя и тяжелая степень генерализованного пародонтита.
Симптомы пародонтита
При остром пародонтите боль, отечность и кровоточивость десны развивается в течение нескольких дней после воздействия травмирующего фактора. Как правило, боль возникает не только при кусании, но и вне жевательной нагрузки. Возможно формирование гнойника в области «причинного» зуба, который прорывается с образованием свища. Если травмирующий фактор не устранить (снять коронку, удалить излишек пломбы), свищ может стать постоянным выходом для гноя, скопившегося в десневом абсцессе.
Симптомы хронического пародонтита развиваются постепенно.
Однако со временем легкая боль при чистке зубов и жевании превращается в привычное явление. Кровоточивость становится постоянной, десны меняют цвет, оголяются шейки зубов. Пародонтальные карманы, которые можно измерить стоматологическим зондом, углубляются. Изо рта появляется неприятный запах, жжение, боли в деснах и в челюстях, усиливающиеся при смыкании зубов. Под припухшими деснами могут формироваться болезненные гнойнички. Прием пищи затрудняется. Постепенно шейки зубов оголяются, происходит рассасывание костных лунок, в которых крепятся зубы, затем зубы расшатываются и легко выпадают.
Диагностика пародонтита
Необходим в первую очередь клинический анализ крови и биохимический анализ крови для оценки обменных процессов (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и мочи для дифференциальной диагностики с воспалительными процессами, вызываемыми заболеваниями крови (лейкоз, агронулоцитоз, апластическая анемия, тромбоцитопеническая пурпура) или при различных болезнях внутренних органов (в том числе эндокринных – сахарного диабета, нарушения функционирования печени и почек и т. д.).
Классификация и симптоматика генерализованного пародонтита
Если принять во внимание глубину карманов и степень выраженности разрушения костной ткани, врач может диагностировать три формы проявления недуга. Они различны по симптоматике и признакам.
Легкая степень пародонтита
Для этой стадии характерно незначительное ощущение зуда, жжения. Периодически возникает кровоточивость в процессе чистки зубов и после приема пищи (жестких продуктов – мяса, свежих фруктов и овощей). Глубина карманов пародонта достигает 3,5 мм, а уменьшение тканей десны наблюдается примерно на 1/3 от высоты корня. Патология длительное время может себя никак не проявлять. Поэтому на первой стадии заболевания пациенты не спешат обращаться к медикам, что провоцирует переход болезни в более тяжелые формы.
Средняя степень пародонтита
В ходе ее протекания с пациентом происходят различные патологические изменения. В частности, меняются функции зубочелюстной системы. Карман достигает глубины 5 мм, зубы становятся подвижными и слегка расшатанными. Между ними появляются промежутки. Тканевая структура лунки сокращается на половину корня. Изо рта может исходить неприятный запах.
Тяжелая степень пародонтита
Это заболевание характерно для взрослых пациентов. Глубина карманов пародонта превышает размер в 5 мм, убыль в тканях – свыше ½ длины зубного корня. Десны подвергаются сильному воспалительному процессу, кровоточат. Из них идут гнойные выделения. Разрушаются не только тканевые элементы, но и костные части. Иногда перегородки между зубами полностью рассасываются, что приводит к серьезной подвижности зубов. В этом случае сохранить их в естественном виде практически невозможно.
Чем больше запущена болезнь, тем сложнее с ней совладать и подобрать адекватное лечение. А шансы на полное выздоровление снижаются с каждым шагом ее прогрессирования.
Классификация
По числу единиц, затягивающихся патологией:
- Катаральный (локализованный) – в зоне поражения 1-3 единицы;
- Генерализованный – поражен весь зубной ряд.
По степени тяжести генерализованный пародонтит (по мкб код K05):
- Генерализованный пародонтит легкой степени (по мкб 10 код К05.3). Такой клинический диагноз ставится при глубине карманов в десневой ткани менее 3,5 мм, а кость резорбируется менее 1/3 корня.
- Средней степени. Поддесневые углубления 3,5-5 мм, а кость склерозируется на 50% корневой длины.
- Тяжелой степени. Данная стадия обозначается глубиной пародонтальных изменений свыше 5 мм и резорбции больше 1/2 корня.
По патогенезу дифференциальная диагностика:
- острое-более одного ежегодного обострения;
- хронический генерализованный пародонтит (по мкб К05) — не утихающий патологический процесс;
- обострение хронического пародонтита – болезненные ощущения, дискомфорт, активизация воспалительного процесса.
Особенности хронической формы генерализованного пародонтита
Провоцирующим фактором развития болезни может стать любое другое заболевание ротовой полости. Гингивит, пренебрежение правилами личной гигиены, механические повреждения – все это – явные причины развития хронической формы патологии. Она протекает в две стадии:
- обострение, сопровождающееся пульсирующей болью в деснах, чрезмерной кровоточивостью, выделениями гноя, абсцессами, лихорадкой, воспалением лимфатических узлов (такие симптомы нередко дают о себе знать на фоне воспаления легких, стрессовых ситуаций, ОРВИ);
- ремиссия, образующаяся в ходе проведения терапевтических мероприятий, в это время симптомы не проявляются, и пациента ничто не беспокоит.
Чем дальше развивается патология, тем дольше длится обострение, а время ремиссии постепенно сокращается.
Генерализованный пародонтит (ГП) в настоящее время занимает ведущее место среди заболеваний пародонта среди населения всех возрастных групп.
По данным Всемирной организации здравоохранения, максимальный уровень распространенности заболеваний тканей пародонта, в том числе ГП, приходится на возрастную категорию 35-44 года.
Согласно некоторым исследованиям, от 65% до 95% наиболее трудоспособной категории населения в разных странах мира страдает заболеваниями пародонта.
Значительная доля этих больных в итоге потребует хирургического лечения с применением различных остеопластических материалов для восстановления костной ткани.
Возникновение функциональных нарушений зубочелюстной системы как следствие поражения ГП регистрируются в 4-5 раз чаще, чем при осложнениях кариеса.
Несвоевременное обращение и неэффективное симптоматическое лечение генерализованного пародонтита почти в 50% проценте клинических случаев приводят к ранней потере групп зубов у работоспособных пациентов относительно молодого возраста.
Осложнения ГП требуют значительных финансовых затрат и квалифицированной стоматологической помощи для полноценного восстановления жевательной функции.
Отсутствие тенденции к сокращению заболеваемости ГП в России и постсоветских республиках диктует необходимость поиска новых способов профилактики, ранней диагностики и эффективного лечения.
Важнейшими критериями успешного лечения пародонтита являются устранение костных карманов, проявлений воспалительного процесса в пародонте и травматической окклюзии с достижением длительной стойкой ремиссии.
Наиболее эффективным способом достижения перечисленных целей является использование хирургических методов лечения при помощи современных остеопластических материалов, а также комплексное применение дополнительных консервативных методов.
По данным зарубежных исследований, окислительно-восстановительное равновесие ротовой и десневой жидкости играет ключевую роль в лечении пародонтита в контексте поддержания активности естественных биохимических реакций и уменьшения проявлений метаболического ацидоза в тканях пародонта.
Для хирургического лечения генерализованного пародонтита применяются различные разновидности гингивэктомии, кюретажа, а также многочисленные лоскутные техники. Залогом успеха является правильный выбор техник и материалов.
Характеристика остеопластических материалов для лечения пародонтита
Развитие хирургического лечения ГП берет свое начало с резекционной техники оперативных вмешательств на пародонте. Она предполагала обязательное нивелирование костной ткани в участках костных карманов с иссечением мягкотканной составляющей пародонтальных карманов. Это приводило к чрезмерной послеоперационной рецессии десен.
Благодаря прогрессу хирургической пародонтологии и появлению более современных оперативных методик вмешательства исчезла необходимость в механическом удалении пораженной костной ткани. Улучшение клинических результатов достигалось за счет более щадящей санации пародонтальных карманов и обеспечения более эффективной репаративной регенерации костной ткани в этих участках.
В первой половине ХХ века знаменитыми учеными Видманом, Нейманом и Цешинским был предложен совершенно новый хирургический подход.
Он предусматривал выполнение лоскутных операций с определенным типом разрезов и отслоением слизисто-надкостных лоскутов для доступа к внутрикостным карманам и адекватного удаления грануляционной ткани, поддесневых зубных отложений и многослойного вросшего эпителия.
Осложнения хирургического лечения пародонтита были серьезными:
- Множественные рецессии десны
- Неприемлемые эстетические дефекты
- Гиперчувствительность зубов
Из-за многочисленных осложнений, особенно на участках фронтальной группы зубов, исследователи почти сразу начали работы над глубокой модификацией новой техники и поиском принципиально новых решений проблемы ГП.
Среди них появились модифицированный лоскут Видмана, коронально и латерально смещенный лоскут, расщепленный лоскут, лоскут без смещения и другие.
Несмотря на явный прогресс, за счет распространения остеопластических материалов и мембран резекционный подход начал вытесняться регенеративной концепцией лечения. Появилась методика направленной регенерации тканей пародонта
(СРТ).
Материалы для восстановления тканей пародонта классифицируют по происхождению:
- Аутогенные
- Аллогенные
- Ксеногенные
- Аллопластические
Аллопластические материалы, в свою очередь, могут претерпевать полную или частичную резорбцию либо оставаться в участке дефекта нерезорбированными.
Классификация в зависимости от выраженности остеогенного потенциала:
- Остеоиндуктивные
- Остеокондуктивные
- Остеонейтральные
Некоторые авторы выделяют в отдельную группу материалы, которые используются для направленной костной и тканевой регенерации. Костные аутотрансплантаты внутри- или внеротового происхождения относятся к остеоиндуктивным материалам.
Согласно концепции Бойна (1973), оптимальный остеопластический материал для парадонтологических целей должен отвечать следующим критериям:
- Доступность в необходимых количествах
- Способствование реваскуляризации участка дефекта
- Высокий остеоиндуктивный потенциал
- Остеокондуктивные свойства
Кроме того, идеальный материал не должен препятствовать образованию новой костной ткани, а для его получения пациент не должен подвергаться дополнительным болезненным манипуляциям (исключает аутотрансплантаты).
Коэн и соавторы в 2011 году выдвинули дополнительные требования к остеопластическим материалам для парадонтологических целей:
- Отсутствие антигенных свойств
- Стойкость к воздействию микроорганизмов
- Предотвращение резорбции корня зуба
- Механическая прочность и эластичность
- Адаптация к трехмерной структуре костного кармана
- Стимуляция образования нового прикрепления
- Полноценный остеогенез и цементогенез
- Формирование функциональной периодонтальной связки
- Предотвращение апикальной миграции эпителия
Аутогенная костная ткань
в виде костных аутотрансплантатов (внутри- и внеротового происхождения) в наибольшей степени отвечает этим требованиям. В настоящее время она остается золотым стандартом для хирургического лечения пародонтита.
Аутогенную костную ткань ранее применяли как остеопластический материал, характеризующийся рядом положительных свойств. Она бывает внутриротового (костные экзостозы, беззубые участки челюсти, горб верхней челюсти) или внеротового (проксимальный эпифиз большеберцовой кости) происхождения.
Аутокость использовали путем смешивания костных опилок с кровью пациента в стерильной емкости, получая смесь для заполнения костных карманов. Однако такой продукт имел очень неприятную склонность к микробной контаминации и дальнейшей секвестрации.
Целесообразность клинического применения аутокости в регенеративной пародонтологии была подтверждена многочисленными гистологическими исследованиями. Они подтвердили способность аутогенного остеопластического материала образовывать новое соединительнотканное прикрепление.
Тем не менее, учитывая всегда ограниченное количество донорской аутокости, особенно из внутриротовых источников, а также необходимость выполнения болезненного хирургического вмешательства, ее применение было ограничено.
По мнению Dumitrescu, приведенные выше особенности следует учитывать при планировании пародонтологического лечения в случаях множественных глубоких костных карманов. Это ограничивает широкое применение аутокости и требует привлечения квалифицированного специалиста высокого профиля для вмешательства.
Поэтому в дальнейшем был разработан целый ряд альтернативных материалов для хирургического лечения генерализованного пародонтита. Среди них были аллогенные материалы, гидроксиапатит (ГАП), факторы роста в комбинации с ГАП.
Однако наличие антигенных свойств, слабый остеоиндуктивный эффект, необходимость создания специфических условий забора и консервации материала, а также невозможность стандартизации по остеогенному потенциалу усложняют их применение.
При использовании ксеногенных остеопластических материалов
для лечения пародонтита специальная обработка в значительной мере устраняет антигенные эффекты. Однако наличие проблемы антигенной несовместимости при ксеноимплантации, наряду с иммунологической несовместимостью, сохраняет угрозу отторжения материала.
Тем не менее, несмотря на положительные свойства ксеногенных остеопластических материалов и их широкое практическое применение, проблема потенциального переноса прионов даже после тщательной химической обработки не решена.
Альтернативой для пародонтологии стало использование неорганических и органических синтетических материалов
. Среди них заслуживают внимания:
- Синтетический гидроксиапатит
- Альфа- и бета-трикальцийфосфат
- Органические синтетические полимеры
- Биоактивное стекло
- Сульфат кальция
- Карбонат кальция
- Биокерамика
Также приобрели определенное клиническое значение различные комбинации этих продуктов с другими остеопластическими материалами.
Среди недостатков биокерамических материалов для лечения ГП отмечают их способность трансформироваться в процессе приготовления в твердые и неэластичные массы, которые не способствуют быстрой интеграции с окружающей костной тканью.
Использование коллагена в хирургической пародонтологии является популярным во многих странах мира. Предложены комбинации высокоочищенного коллагена с сульфатированными гликозаминогликанами (сГАГ), гиалуроновой кислотой, гидроксиапатитом и трикальцийфосфатом, аутотрансплантатами.
Мельхер в 1976 году сформулировал концепцию направленной регенерации тканей.
Данные гистологических исследований продемонстрировали успешное образование нового соединительнотканного прикрепления у человека в результате использования данной методики, что впервые было показано еще в 1982 году.
Концепция СТР открыла впечатляющие возможности клинического применения различных типов мембран
— резорбируемых и нерезобируемых. Но наличие технических сложностей, включая возникновение экспозиции (резорбируемые мембраны) и необходимость привлечения квалифицированного хирурга для предупреждения осложнений в ходе вмешательства на пародонте, связаны с ухудшением их результатов.
Использование аутологичной надкостницы
в пародонтологической практике является актуальным способом благодаря высокой биологической совместимости.
Наличие в надкостнице фибробластов обеспечивает прикрепление различных типов недифференцированных клеток к мягкой ткани и внутреннему камбиальному участку, который содержит мезенхимальные и остеопрогениторные клетки.
Периостальные клетки продуцируют под специфическим влиянием межклеточный матрикс с последующим формированием мембранной структуры, которая принимает участие в формировании полноценной костной ткани.
Использование аутологичной надкостницы является эффективным способом при лечении пародонтальных фуркационных дефектов костных карманов и рецессии десен.
Необходимость дополнительного хирургического вмешательства для забора материала ограничивает использование метода. Поэтому Saimbi с соавторами в 2014 году предложили новую технику трансплантации аутологичной надкостницы из слизисто-надкостничного (полнослойного) лоскута.
Учитывая особенности использования каждого из материалов для СТР, поиск наиболее универсального варианта для регенерации пародонта — это один из наиболее актуальных вопросов современной регенеративной пародонтологии в России и в мире.
По мнению зарубежных авторов, целью лечения генерализованного пародонтита и лечения пародонтальных дефектов любого типа является достижение прогнозируемой регенерации потерянной ткани пародонта.
Выбор метода хирургического лечения пародонтита
Персонализированное комплексное лечение пародонтита с применением терапевтических, хирургических, ортодонтических и физиотерапевтических методов является эффективным путем достижения долговременной ремиссии.
В 1980-х годах исследования продемонстрировали формирование нового соединительнотканного прикрепления благодаря концепции направленной тканевой регенерации. Экспериментальные исследования Karring позволили определить роль эпителия ротовой полости, альвеолярной кости, периодонтальной связки и соединительной ткани десны в регенерации пародонтальных тканей.
Авторы показали, что в образовании нового цемента на поверхности корня принимают участие именно клетки периодонтальной связки и цемента корня. Это сыграло важную роль в дальнейшей разработке терапевтических подходов и хирургических техник.
Многочисленными авторами был сделан вывод о том, что успешное лечение пародонтита с уменьшением глубины костных карманов возможно при условии проведения комплексного лечения
, совмещающего меры профессиональной гигиены ротовой полости, нехирургического и хирургического характера.
В настоящее время большое внимание уделяется современным методикам проведения консервативной терапии ГП, которая предлагает отсрочивание хирургических вмешательств на пародонте. Это объясняется внедрением новых методик и протоколов ведения пациентов с применением современных приборов и лекарственных препаратов, расширяющих возможности консервативного лечения пародонтита.
Современные технологии позволяют влиять на хронический воспалительный процесс пародонтальных тканей и их окислительно-восстановительное состояние, способствуя достижению оптимальных клинических результатов до операции.
Анализируя данные проведенных за три десятилетия исследований, Cortellini и соавторы показали, что регулярный ультразвуковой скейлинг
и сглаживание корневых поверхностей при глубине пародонтальных карманов 4-6 миллиметров обеспечивает уменьшение глубины в среднем на 1,3 мм с увеличением уровня клинического прикрепления на 0,55 мм.
При глубине пародонтального кармана от 7 миллиметров уменьшение глубины достигается в пределах 2,15 мм с увеличением показателя клинического прикрепления на 1,2 мм.
По данным других авторов, для оценки эффективности консервативной фазы лечения генерализованного пародонтита перед переходом к хирургической фазе потребуется 4-8 недель. Это оптимальный срок.
Badersten и коллеги указывают, что уменьшение глубины ПК может продолжаться до 9 месяцев (!), поэтому раннее зондирование и оценка уменьшения глубины карманов через 8 недель после лечения может дать ненадежную информацию, ускоряя переход к хирургической фазе лечения пародонтита.
Но по мнению других авторов, переход к хирургической фазе лечения ГП, особенно при наличии множественных глубоких пародонтальных карманов, следует начинать при условии отсутствия улучшения пародонтологического статуса после консервативной терапии.
Несмотря на существование общепринятых классических хирургических техник, вопрос выбора оптимальной методики с использованием дополнительных методов остается плохо изученным и требует проведения дальнейших клинических исследований.
Schwarz и коллеги отмечают, что процент пациентов с болевыми ощущениями после хирургического пародонтологического лечения составляет 20-40%, что отрицательно сказывается на результативности лечения ГП и дальнейшей кооперации.
Данный факт требует разработки и модификации хирургических вмешательств, направленных на минимизацию болевого синдрома у больных.
Многие зарубежные авторы сравнивали разные группы хирургических методик
вмешательств на пародонте и показатели глубины ПК, уровня увеличенного клинического прикрепления и других показателей. Среди основных сопоставляемых методик лечения:
- Резекционная хирургия
- Модифицированный лоскут Видмана
- Сублингвальный кюретаж
- Скейлинг со сглаживанием корневых поверхностей
Обобщая публикации Pihlstrom, Silvestri, Ramfjord и других исследований, можно сделать вывод, что при глубине пародонтального кармана до 6 мм
ультразвуковой скейлинг и сглаживание корневых поверхностей является наиболее эффективной процедурой.
При глубине пародонтального кармана от 7 мм
уменьшение глубины после хирургического вмешательства по методике модифицированного лоскута Видмана составляло в среднем 4,8 мм, а уровень клинического прикрепления 3,3 мм.
Исследования Serino и Linghe показали, что максимального изменения показателя потери клинического прикрепления можно достичь, предотвратив проведение этапа реконтурирования костной ткани в участке глубоких десневых карманов с плотным зашиванием пародонтальной раны.
Другие авторы получили подобные результаты и сделали вывод, что при глубине ПК от 6 мм необходимо выполнение лоскутных операций после предварительного скейлинга со сглаживанием поверхности корней, что уменьшает глубину ПК и увеличивает уровень прикрепления в максимальной степени.
Исследования Reddy показали, что деэпителизация лоскута является необходимым этапом в ходе проведения лоскутных операций и влияет на показатели пародонтологического статуса при лечении по методике модифицированного лоскута Видмана.
Ramfjord и Reddy сравнивали клиническую эффективность при использовании коронально смещенного лоскута и модифицированного лоскута Видмана, получив уменьшение потери прикрепления после операции по типу модифицированного лоскута.
Однако многочисленные работы Bosshardt и других ученых доказывают отсутствие клинически значимого улучшения показателей уменьшения глубины ПК и уменьшения потери клинического прикрепления при использовании таких методик.
Исследования Zamet и соавторов показали, что коронально смещенный лоскут является более эффективной хирургической техникой в плане уменьшения глубины пародонтального кармана по сравнению с модифицированным лоскутом Видмана. Однако техника не способствует улучшению уровня потери клинического прикрепления.
Ben-Yehouda и соавторы продемонстрировали незначительное преимущество эффективности методики коронально смещенного лоскута в плане уменьшения глубины ПК по сравнению с модифицированным лоскутом Видмана.
Результаты шестилетнего исследования Axellson указывают на эффективность и важность обеспечения регулярной поддерживающей терапии после хирургической фазы лечения ГП.
Гистологические исследования Bosshardt и Salaria продемонстрировали, что, несмотря на существующие хирургические методики пародонтологического лечения, последствием их может стать формирование широкой зоны вросшего эпителия с рецессией тканей и потерей нижележащей костной ткани. При этом скорость миграции эпителиальных клеток в пародонтальную рану превышает скорость миграции клеток связки.
Эти
и другие перечисленныемоменты важно учитывать при выборе метода хирургического лечения ГП. Поиск новых и оптимизация старых хирургических методик наряду сразработкойсовременныхостеопластическихматериаловдля лечения пародонтита являются актуальными проблемами пародонтологии.
Способы лечения пародонтита
Лечение хронического генерализованного пародонтита является комплексным и зависит от степени тяжести проявления. В общем и целом, медицинские и профилактические мероприятия нацелены на решение ряда задач.
- Ликвидация симптомов, доставляющих неприятные ощущения.
- Снятие воспалительного процесса в полости рта.
- Укрепление защитных свойств пародонта.
- Предупреждение появления зубных отложений в форме камня, налета.
- Профилактика рецидивов и обострений.
Это – общая схема лечения. Есть частные комплексы мероприятий, в зависимости от стадии прогрессирования патологии.
Генерализованный пародонтит: симптомы и лечение
Пародонтит — сильно распространенная патология парадонтальных тканей (мягкотканных структур вокруг зубной единицы). Если патологический процесс запустить и оставить без лечения, то можно потерять все зубные единицы.
Пародонтальные карманы — наилучшее местоположение для возникновения и развития инфекционного процесса, что сказывается на здоровом состоянии организма не лучшим образом. Красивая и здоровая улыбка придает уверенность в себе и позволяет чувствовать себя органичным. При повреждении тканей пародонта возникает покраснение и опухание десны. Заболевание влияет на общее здоровье организма и самочувствие человека. Если Вас что-то беспокоит в полости рта, то стоит незамедлительно обратиться к специалисту. Стоматологи-терапевты филиалов семейной клиники West Dental в Янино-1 и во Всеволожске помогут с выяснением истоков беспокойства и их лечением.
Научно определено, что на возникновение пародонтита влияют: мягкий налет и твердые отложения; пломбировочный материал или ортопедическая конструкция, зафиксированные с нарушением протоколов лечения.
Направления терапии при легкой степени пародонтита
Хроническая форма легкой степени пародонтита лечится по этапам, вот примерная схема.
- Сначала устраняется налет, отложения, образовавшиеся на зубной эмали.
- Впоследствии врач выписывает антибактериальные средства местного действия. Их нужно накладывать в виде аппликаций на пораженные места. Немаловажную роль играет полоскание полости рта посредством растворов, содержащих антисептические компоненты.
- Залог успешной терапии – соблюдение гигиенических процедур (покупка и применение специальных целебных паст, профессиональных зубных щеток, нитей для чистки зубов).
Обеспечив полости рта тщательный повседневный уход, научившись регулярно обращаться к стоматологу, вы сможете избежать этой болячки и предотвратить обострение в случае ее прогрессирования.
Легкая степень
Легкой степени по обыкновению не придают значения. Возле зубной единицы формируется поддесневой карман, где накапливаются микроорганизмы. Наблюдаются признаки воспаления пародонта, а на Rg-снимке разрушение костной ткани на 1/3 корня, десневые карманы до 3,5 мм. В пришеечной области зубов наблюдаются твердые отложения, десна рыхлая, немного воспалена и отечна. Отмечается небольшая кровоточивость при чистке, неприятные ощущения при пережевывании твердой пищи. Подвижность и перемещение зубных на данной стадии не наблюдается.
Лечение пародонтита средней степени: возможные варианты
Если болезнь обрела среднюю тяжесть течения, терапия будет проходить более длительно. Помимо указанных процедур, комплекс должен включать в себя удаление разрушенных зубов, использование противовоспалительных составов стероидного и нестероидного характера. Также для улучшения общего состояния медики назначают процедуры физиотерапии:
- воздействие на пораженные зоны посредством коротковолнового ультрафиолетового излучения;
- проведение специального массажа десен, который может быть вакуумным, вибрационным и т. д.;
- процедуры дарсонвализации;
- гипотермия на местном уровне;
- электрофорез.
По завершении лечения необходимо нанести контрольный визит врачу, чтобы он оценил общее состояние и сделал прогноз.
Как лечить пародонтит правильно:
Лечение пародонтита будет зависеть в первую очередь – от степени тяжести воспалительного процесса у конкретного пациента. Чем значительней уровень потери костной ткани и степень подвижности зубов, чем больше у вас отсутствующих зубов – тем сложнее, длительнее и дороже будет лечение. Все начинается с консультации, причем вы должны идти не к обычному стоматологу-терапевту, а только к врачу-пародонтологу (это врач, специализирующийся на лечении воспаления десен).
Автор этой статьи более 10-ти лет проработал пародонтологом, и поэтому все наши рекомендации, которые вы увидите ниже – действительно работают (документы государственного образца о повышении квалификации по программе «Пародонтология» – можно посмотреть в разделе редакция).
Консультация врача-пародонтолога –
Первое, что нужно сделать – это составить план лечения. Сделать это не так просто, как может показаться на самом деле. Если заболевание имеет легкую степень тяжести, то может потребоваться консультация только врача-пародонтолога. Однако при подвижности и расхождении зубов, нарушениях прикуса, когда есть уже отсутствующие зубы или те, которые безусловно придется удалять – необходима совместная консультация со стоматологом-ортопедом (протезистом).
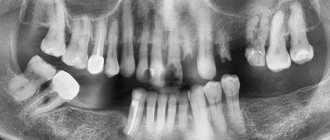
Рентген-диагностика – для полноценной консультации будет необходим рентгеновский панорамный снимок, позволяющий оценить уровень разрушения костной ткани, локализацию и глубину пародонтальных карманов. Снимок позволит поставить правильный диагноз, в котором будет фигурировать степень тяжести вашего заболевания. У пациента (чей панорамный снимок показан ниже) – диагноз будет выглядеть следующим образом: «Хронический генерализованный пародонтит тяжелой степени».
Обратите внимание на снимок. Можно заметить, что уровень костной ткани (выглядит на снимке как светлая мелко-петлистая ячеистая ткань) – снижен у некоторых зубов на 2/3 длины корня, а у небольшого количества зубов – только на 1/4. У пациента есть корни на удаление, а также требующий лечения кариес. Особенно заметно, что уровень кости максимально снижен именно у передних зубов верхней и нижней челюсти, что в том числе связано и с их жевательной перегрузкой (по причине отсутствия большого количества боковых зубов).
В похожих ситуациях, если принимается решение о сохранении передних зубов – необходимо как можно быстрее изготовить временный съемный протез. Он заместит отсутствующие зубы и снимет повышенную жевательную нагрузку с передних зубов.
Удаление над- и поддесневых зубных отложений –
Причина пародонтита – это мягкий микробный зубной налет, а также над- и поддесневые зубные отложения. Лечение не может быть эффективным без удаления причинного фактора, и поэтому основа лечения воспалительных заболеваний десен – это качественное удаление зубных отложений. Существуют 2 основные методики, которые могут быть использованы у пациентов с пародонтитом:
- ультразвуковая чистка зубов,
- система Vector.
Как проводится ультразвуковая чистка зубов (видео) –
Между ультразвуковыми скалерами и системой Vector – есть принципиальные отличия, но мы не хотим перегружать эту статью лишней информацией (поэтому подробнее о системе Вектор вы можете прочитать по ссылке выше). Единственное, что тут стоить добавить – на 1 этапе лечения в любом случае нужно применять только классическую ультразвуковую методику. А так сказать «полировку результата» – можно сделать примерно через 4-6 недель уже на аппарате Vector-Paro, но это будет стоить в 3-4 раза дороже обычной ультразвуковой чистки.
Важно: у пациентов с пародонтитом просто невозможно снять все зубные отложения – всего за 1 посещение, и обычно приходится назначать на прием пациентов несколько раз. Связано это с тем, что поиск и удаление поддесневых зубных отложений требует больших затрат времени. Кроме того, на второй прием пациент приходит уже с менее отечной и воспаленной десной, что приводит к уменьшению ее объема, а также в том числе – в небольшой степени и глубины пародонтальных карманов. Соответственно, благодаря этому мы и сможем во 2-ое посещение – заглянуть глубже и увидеть поддесневой зубной камень, который мы ранее не заметили и пропустили.
Кроме того, важно не только снять поддесневой зубной камень, но и по возможности отполировать обнаженную поверхность корней зубов в глубине пародонтальных карманов. Последнее делается аккуратными движениями насадки ультразвукового наконечника, используя специальные насадки на малой мощности. В противном случае – шершавая поверхность корня будет способствовать быстрому образованию новой порции поддесневого зубного камня. В общем, снятие зубных отложений при пародонтите – это непросто, небыстро, и требует терпения и усидчивости врача, ну и это по определению не может быть дешево. Дешево будет – только если снимать зубной камень «по-быстрому».
Противовоспалительная терапия при пародонтите –
Курс противовоспалительной терапии при пародонтите обычно длится 10 дней. Назначается он врачом-пародонтологом сразу после 1-го сеанса снятия зубных отложений. Курс будет обязательно включать в себя препараты для местного применения в полости рта – это антисептические полоскания и противовоспалительный гель для десен, которые пациент будет использовать дома. Кроме того, при наличии гнойного или серозно-гнойного отделяемого из пародонтальных карманов – внутрь назначаются антибиотики.
СХЕМА ПРОТИВОВОСПАЛИТЕЛЬНОЙ ТЕРАПИИ:
Назначается стоматологом, а провести такое противовоспалительное лечение пародонтита самостоятельно – совсем несложно. Стандартный курс лечения длится всего 10 дней. Обработка десен должна проводиться пациентом 2 раза в день – утром и вечером. Выглядит это следующим образом… Утром обработка проводится после завтрака и гигиены полости рта (важно – сначала завтрак, а только потом чистка зубов, а не наоборот). Аналогично и вечером – сначала ужин, потом чистка зубов, и только потом проводятся антисептические полоскания и аппликации на десну геля.
Так вот, после завтрака/ ужина и гигиены полости рта – вы должны сначала выполнить антисептическое полоскание полости рта 0,2% раствором хлоргексидина (ниже в статье мы расскажем – почему стандартный 0,05% раствор не слишком эффективен для этих целей). Для этого вы должны набрать в рот примерно 10 мл раствора, что составляет 1 средний глоток. И далее, ничего не сплевывая, вы должны прополоскать рот ровно в течение 1 минуты. Важно – после антисептического полоскания нельзя споласкивать рот водой.
Нанесение на десну геля – вторым этапом обработки является нанесение на десны противовоспалительного геля. За 10 лет работы пародонтологом я пробовал множество различных препаратов, но ответственно заявляю, что лучше всего работает гель Холисал. Важный момент – перед нанесением геля на десны желательно просушить их сухим марлевым тампоном (его можно сделать из бинта), т.к. любой гель лучше будет лучше фиксироваться именно на подсушенной слизистой оболочке.
Нанесение геля на десну проводится перед зеркалом, причем вы должны скалиться так, чтобы в процессе процедуры вы видели край десны и куда именно вы наносите гель. Гель нужно наносить пальцем – именно на ту часть десны, которая расположена вокруг шеек зубов (десневой край), причем это нужно делать не только с передней поверхности зубного ряда, но и со стороны неба/ языка. Теперь давайте рассмотрим – как именно нужно наносить гель на дену.
Если речь идет об обработки десны со стороны передней поверхности зубов, то ее лучше сделать двухэтапной. Сначала вы несколько раз выдавливаете немного геля на палец и втираете его в десневой край легкими массирующими движениями. Потом снова выдавливаете гель на палец, и далее наносите его на десневой край, уже не втирая. Что касается обработки десны со стороны языка/ неба, то ее можно сделать однократной – только втерев небольшие порции геля легкими массирующими движениями.
Важно: в процессе нанесения геля всегда будет выделяться слюна, и ее не нужно копить или сплевывать. Вы должны проглатывать ее – как вы обычно и делаете. Кроме того, после аппликации геля на десну желательно – ничего не пить в течение 30-60 минут, а также не стоит принимать пищу или полоскать рот в течение 2-3 часов. Вторая обработка за день – проводится уже вечером по аналогичной схеме (ужин → чистка зубов → антисептическое полоскание → аппликация геля). И так все 10 дней.
Важный вопрос по концентрации хлоргексидина –
Существуют клинические исследования (источник), которые показывают сравнительную эффективность разных видов антисептиков и их различных концентраций – при лечении хронического генерализованного пародонтита. Дело в том, что у большинства пациентов с пародонтитом – в пародонтальных карманах обитают уже не только патогенные бактерии, но и присутствует грибковая флора. Наличие грибковой флоры в пародонтальных карманах – имеет очень важное влияние на эффективность противовоспалительной терапии десен в целом.
Не смотря на то, что воспаление десен при пародонтите вызывается непосредственно патогенными бактериями – наличие грибковой флоры делает эти бактерии менее чувствительными к антисептикам и антибиотикам. Соответственно, это требует применения более высоких концентраций антисептиков и антибиотиков, которые при этом должны быть эффективны как против бактериальной микрофлоры, так и против грибковой. Этими свойствами обладают только 2 антисептика – либо 0,2% хлоргексидин, либо 0,1% гексетидин (0,1% раствор Гексорал).
Примеры отличных средств для полоскания рта –
Важно: чаще всего сопутствующая грибковая флора при пародонтите встречается у следующих категорий пациентов. Например, если воспаление десен носит у вас длительный хронический характер, либо вы курите, либо употребляете в пищу много углеводов, либо при наличии сопутствующего хронического тонзиллита, либо у вас есть заболевания ЖКТ, либо у вас в прошлом был хотя бы 1 случай развития кандидоза (молочницы) любой локализации.
Во всех этих случаях для полоскания рта при пародонтите не стоит использовать 0,05% хлоргексидин, а необходимо приобрести 0,2-0,25% раствор хлоргексидина (в таких концентрациях он имеет высокую эффективность в том числе и в отношении грибов рода Candida). Такие концентрации хлоргексидина содержат ополаскиватели – «Parodontax Extra», «Lacalut Activ» и «PresiDent Professional». Подробнее о выборе средств для лечения пародонтита – читайте в статьях по ссылкам ниже.
→ Лучшие средства для полоскания рта при пародонтите, → Рейтинг лучших гелей для десен.
Системная антибиотикотерапия –
Нельзя при пародонтите вот просто взять и начать пить любой антибиотик, т.к. нужно учитывать характер микрофлоры в пародонтальных карманах. Здесь есть 2 варианта: либо назначать антибиотик широкого спектра действия, либо сначала провести посев содержимого пародонтального кармана на микрофлору. Тем не менее, посев всегда рекомендуется делать пациентам с агрессивным течением пародонтита и вертикальным типом резорбции костной ткани. Подробнее о выборе антибиотиков и схемах их приема – читайте в статье:
→ Выбор антибиотиков при заболеваниях десен
Санация полости рта и депульпирование зубов –
Параллельно со снятием зубных отложений и противовоспалительной терапией необходимо начинать лечение кариозных зубов, удаление разрушенных зубов. На этом этом этапе может быть проведено временное шинирование подвижных зубов, а также восстановление отсутствующих зубов временным съемным протезом (чтобы срочно разгрузить подвижные зубы). Кроме того, очень важным моментом является необходимость депульпирования зубов.
Например, необходимо удалить нервы из зубов с глубокими пародонтальными карманами (имеющими глубину более 1/2 длины корня). Идеально, когда перед пломбированием корневых каналов в этих зубах проводится еще и методика «депофореза меди-кальция», но такую процедуру желательно делать только у тех зубов, которые имеют подвижность. Это позволяет дезинфицировать все микроскопические ответвления корневых каналов, заселенные патогенными бактериями. Сочетание «депульпирование + депофорез» – позволяет значительно уменьшить подвижность зубов (при условии, что будет нейтрализован и травматический прикус).
Все, о чем мы сказали выше – является только базовым лечением. В зависимости от конкретной клинической ситуации в полости рта – могут применяться и другие методы лечения пародонтита. Это может быть шинирование подвижных зубов стекловолокном, хирургические методики (кюретаж и лоскутные операции), изготовление временных и постоянных зубных протезов, а также проведение избирательного пришлифовывания зубов.
Шинирование при пародонтите –
Шинирование подвижных зубов обычно проводят при наличии их подвижности. Эта методика позволяет укрепить зубы, быстрее снизить воспаление, а также остановить прогрессирование разрушения костной ткани вокруг этих зубов. Шинирование может быть временным и постоянным, и проводиться при помощи стекловолокна или «спаянных» друг с другом искусственных коронок. На рис.12-14 вы можете увидеть начало процесса шинирования, и уложенную с язычной поверхности нижних зубов – стекловолоконную ленту (далее она еще будет покрываться световым композитом).
Об особенностях этого метода и его стоимости читайте в статье: → Шинирование подвижных зубов при пародонтите
Хирургическое лечение пародонтита –
Нужно сказать, что это один из самых важных методов, использующихся в комплексной терапии пародонтита, применение которого действительно может позволить остановить прогрессирование данного заболевания. Существует несколько методик хирургического лечения, к которым можно отнести – открытый кюретаж, а также лоскутные операции. Цель оперативного вмешательства – убрать из под десны все зубные отложения, вычистить все воспалительные грануляции (которые образуются на месте разрушенной костной ткани), и в конечном итоге – ликвидировать пародонтальные карманы.
Такие операции делают хирурги-стоматологи со специализацией по пародонтологии. Операции сложны, требуют усердия и мастерства от врача, поэтому хороших специалистов в этой области очень мало. На рис.15-16 вы можете увидеть фрагмент операции открытого кюретажа. Десна отслоена от зубов, немного обнажен край костной ткани, воспалительные грануляции уже вычищены, но при этом хорошо виден глубокий пародонтальный карман в области клыка (который на второй фотографии заполнен костно-пластическим материалом, что позволит частично восстановить уровень кости).
Подробнее об этом методе лечения читайте в нашей статье: → Проведение кюретажа при пародонтите
Протезирование при пародонтите –
Ортопедическое лечение пародонтита проводится у тех пациентов, у которых есть отсутствующие зубы, либо выбран метод шинирования подвижных зубов при помощи искусственных коронок. Этот этап лечения является по сути заключительным (не считая последующей периодической поддерживающей терапии), и от него во многом будет зависеть прогноз зубов. Цель ортопедического этапа лечения – восстановить жевательную эффективность зубных рядов, снизить жевательную нагрузку на ослабленные зубы, предотвратив этим смещение, выдвижение или веерообразное расхождение зубов.
Как мы уже сказали выше – протезирование может быть временным и постоянным. Временное протезирование съемным протезом необходимо, когда отсутствует большая группа зубов. Такой протез позволит снизить нагрузку на оставшиеся зубы, повысить эффективность противовоспалительной терапии, уменьшить подвижность зубов, а также остановить разрушение кости. Кроме того, если планируется кюретаж или лоскутная операция, то игнорирование необходимости временного протезирования в такой ситуации может привести – только к увеличению подвижности зубов, а также к стимулированию горизонтальной резорбции кости в зоне операции.
Способы лечения генерализованного пародонтита тяжелой степени
Хронический пародонтит, течение которого перешло на последний, самый опасный этап, требует не только тщательной консервативной терапии, но и обеспечения оперативного вмешательства. Ведь на данном этапе разрушение тканей является выраженным, и обычными антибиотиками не обойтись. Потребуется прохождение целого ряда процедур, направленных на восстановление пораженных зон и протезирование зубов. В зависимости от общей картины, назначаются следующие виды хирургических вмешательств:
- удаление зубов, имеющих высокую степень подвижности;
- вертикальное рассечение десенной стенки в целях выскабливания тканей, подвергшихся патологическим изменениям;
- горизонтальное иссечение стенки кармана совместно с пораженной десной (если глубина зубодесневых карманов составляет более 4 мм);
- лоскутное оперирование (смещение коронарного плана, латеральная, терапия, трансплантация и т. д.);
- надрезы абсцессов;
- пластическая операция в уздечках языка, губ.
Немаловажную роль в лечении данной формы заболевания играет использование противовоспалительных средств, витаминных составов, препаратов, укрепляющих иммунную функцию. Прогноз заболевания на этой стадии неблагоприятный, т. к. обострение не влечет за собой ремиссии и длится практически постоянно. Вдобавок к утрате зубов и разрушению десен есть вероятность возникновения осложнений системного характера.
Лечение хронического пародонтита
Терапия при хроническом пародонтите преследует сразу несколько целей: снизить дискомфортные ощущения пациента, остановить воспаление и ликвидировать его причины, восстановить пострадавшие ткани пародонта. Как правило, врачи назначают комплексное лечение пародонтита, которое включает:
- профессиональную чистку (снятие налета и зубного камня);
- антибактериальную и противовоспалительную терапию, а также стимуляцию регенерации тканей;
- физиотерапевтические процедуры — электрофорез, лазеротерапию, дарсонвализацию и т. п.;
- хирургическое вмешательство — кюретаж (обработка десневых карманов);
- шинирование для закрепления подвижных зубов;
- вскрытие абсцессов, удаление зубов с патологической подвижностью, остеопластику;
- лечение заболеваний, способствующих развитию пародонтоза (диабет, гастрит и т. п.);
- исправление окклюзии.
Следует быть готовым к тому, что лечение тканей пародонта потребует времени, особенно если пациент обратился к врачу со средней или тяжелой степенью хронического пародонтита. На восстановление пораженных участков может уйти от нескольких месяцев до нескольких лет, хотя в сложных случаях потери не всегда удается восстановить полностью. Но при должном внимании, регулярном посещении пародонтолога и проведении поддерживающей терапии можно добиться стойкой ремиссии.
Что предпринять во избежание осложнений
Чтобы осложнений не возникало, необходимо распознать болезнь на ранних стадиях и принять меры по адекватному лечению. Все это позволит добиться стойкой и продолжительной ремиссии, сохранить функции зубов и десен. Чтобы зубочелюстная система была здоровой, необходимо не только соблюдать правила личной гигиены, проводя регулярные процедуры по уходу, но и периодически посещать специалиста, который сделает профессиональную чистку в целях удаления незначительных зубных отложений.
Общая симптоматика заболевания
На начальных этапах больной страдает от сильной кровоточивости десен. Они становятся рыхлыми, отекшими. Пациент ощущает зуд, пульсацию, серьезное жжение, боли, когда он жует пищу. Изо рта начинает исходит неприятный запах. Зубодесневые карманы на этой стадии являются неглубокими, они расположены в основном в межзубных пространствах. Зубы на начальных порах неподвижны и никуда не смещены. Общее состояние пациента в норме.
Клиническая картина развивающегося заболевания несколько иная. Вдобавок к вышеперечисленным признакам больного может настигнуть:
- смещение зубов и их расшатывание;
- высокая восприимчивость зубов к раздражителям извне (колебаниям температур);
- проблемы с жеванием пищи;
- нарушение общего самочувствия (характерно для тяжелых форм патологии), сопровождающееся слабостью, недомоганием, повышением температуры тела;
- увеличение в размерах регионарных лимфоузлов, которые вдобавок становятся болезненными;
- в процессе стоматологического осмотра врач наблюдает признаки гингивита диффузной формы;
- на зубах обильно скапливается налет, отложения;
- выпадение зубов, свищ, абсцессы (признаки характерны для запущенных стадий болезни).
В случае хронической формы заболевания десна обладает бледно-розовым оттенком. Зубные отложения, проявления гноя и крови отсутствуют. Есть вероятность обнажения корней зубов. Рентгенография не выдает признаков резорбции костных тканей.
Тяжелая степень
Хронический генерализованный пародонтит тяжелой степени, как диагноз определяется при глубоких зубодесневых карманах свыше 5 мм и обнажением корня зуба на 2/3. При такой степени патологии возникает большая отечность, кровоточивость и гиперемированность десен, прием пищи достаточно болезненный. В пародонтальных карманах большое накопление гноя и микроорганизмов в виде зубные отложений. У больных присутствуют жалобы на боль, зуд, жжение и пульсацию в деснах. Самостоятельно качественную гигиеническую чистку выполнить невозможно, долгое время сохраняется стойкий неприятный запах. При отсутствии должной терапии наблюдаются сильное гноетечение и подвижность единиц III-IV степени, вплоть до выпадения. Возможно формирование осложнений в виде абсцедирования очагов инфекции и пародонтоза.
Также, такая патология проявляется нарушением общего состояния организма. Человека беспокоит слабость, повышенная температура, а в звязи с этим, и утомляемость. Увеличиваются и становятся болезненными при пальпации регионарные подчелюстные л/у.
Диагностика генерализованного пародонтита
В выявлении недуга особую роль играет клиническая картина и «возраст» заболевания. Если есть сопутствующие болезни, врач может направить пациента на осмотр к другим медикам – эндокринологу, терапевту, гастроэнтерологу, иммунологу, ревматологу и т. л. В ходе анализа стоматологического статуса врач должен обратить внимание на следующие критерии:
- количество отложений на зубах;
- их характер;
- общее состояние десен;
- глубина преддверия ротовой полости;
- особенности прикуса;
- состояние уздечек;
- степень подвижности зубов;
- образование карманов пародонта.
В рамках первичного обследования берется проба Шиллера-Писарева, определяется индекс гигиены, пародонта. Также врач производит исследование соскоба из десенного кармана путем ПЦР-диагностики, хемилюминесценции слюны. Среди дополнительных методов диагностики рекомендуется проведение биохимического анализа кровяной жидкости на предмет глюкозы, СРБ. Немаловажное значение имеет определение показателей IgA, IgM, IgG.
Для выявления стадии развития болезни используется:
- ортопантомография,
- рентген внутриротовой полости,
- биопсия десенных тканей.
Особое внимание медики уделяют дифференциальной диагностике с такими патологиями, как гингивит, пародонтоз, периостит, остеомиелит. Как и терапия, диагностика должна быть комплексной и включать в себя несколько обследований для постановки наиболее точного диагноза.
Диагностика пародонтита
Диагностика начинается с консультации стоматолога-терапевта или стоматолога-пародонтолога. Врач проводит осмотр ротовой полости и назначает дополнительное обследование, в которое могут входить следующие методы:
- Рентгеновские снимки челюстей. Это базовое исследование позволяет получить общую информацию о состоянии зубов и костной ткани.
- Реопародонтография. Данный метод применяется для определения состояния сосудов тканей пародонта.
- Ультразвуковая остеометрия. Исследование показывает плотность костной ткани.
- Проба Шиллера-Писарева. Подразумевает окраску слизистой специальным раствором, который выявляет очаги воспаления.
- Микробиологический посев из ротовой полости. Позволяет определить состав микроорганизмов и их чувствительность к антибактериальным препаратам.
- Определение пародонтального индекса и индекса кровоточивости.
Комплексное обследование позволяет определить степень пародонтита, выявить сопутствующие заболевания и осложнения, и на основании этой информации спланировать дальнейшее лечение.
Меры пародонтологии при средней степени болезни
Если болезнь перешла в среднюю форму тяжести, к приведенным мерам добавляется избирательная терапия. Она нацелена на шлифование поверхности зубов, подвергшихся окклюзии, удаление отложений под деснами, наложение лечебных повязок и компрессов. Наряду с этим происходит решение вопросов о том, есть ли смысл в удалении корней или отдельных зубов, стоит ли проводить шинирование и ортопедическую терапию. Противовоспалительные процедуры местного характера обычно дополняются общей терапией.
Причины возникновения болезни
Пародонтит считается полиэтиологическим заболеванием — он формируется в большинстве случаев при сочетании нескольких предрасполагающих факторов. Активацию воспалительного процесса провоцируют внешние и внутренние факторы, системные и локальные расстройства организма. Причины появления пародонтита разделяют на две большие группы: эндогенные и экзогенные.
Эндогенные причины пародонтита:
- заболевания пищеварительного тракта;
- некоторые типы авитаминозов, особенно недостаток аскорбиновой кислоты;
- эндокринопатии — сахарный диабет, гипотиреоз, тиреотоксикоз;
- сосудистые заболевания;
- бруксизм.
Некоторые исследователи описывают наследственную предрасположенность к пародонтиту, но пока она полностью не доказана.
Экзогенные причины заболевания пародонтитом:
- зубной налет и камень — обнаруживается примерно у 90% пациентов с пародонтитом;
- патогенные микроорганизмы;
- хронические травмы зубов, связанные с неправильным прикусом;
- ятрогения — последствия неправильного лечения зубов, например, несоблюдение техники протезирования;
- прикорневой кариес;
- рецессия десен;
- отсутствие нескольких зубов — формирование пародонтита в этом случае связано с нарушением распределения жевательной нагрузки.
Причины возникновения пародонтита в большинстве случаев действуют в комплексе: сочетание нескольких факторов приводит к нарушению микроциркуляции в области зубодесневого соединения. Затем присоединяется инфекция, усиливающая воспалительный процесс. Воздействие продуктов жизнедеятельности микроорганизмов на костную ткань сопровождается ее резорбцией (рассасыванием) что ведет к ослаблению фиксации зубов в челюсти. При отсутствии лечения симптомы пародонтита продолжают усиливаться и приводят в конечном итоге к адентии.
Можно ли вылечить хронический генерализованный пародонтит
В процессе избавления от генерализованных форм пародонтита тяжелой степени к перечисленным методикам добавляются хирургические манипуляции. В рамках этих процедур происходит удаление зубов, имеющих 3-4 степень подвижности, проведение лоскутного оперирования, вскрытия абсцессов и т. д. На основании имеющихся показаний проводится пластика преддверия ротовой полости, уздечек. Если болезнь сопровождается особо тяжелым течением, в качестве обязательной меры проводится системная противовоспалительная терапия, иммуномодулирующее лечение, прием витаминов.
В комплексной терапии принимают участие физиопроцедуры. В частности, врач назначает электрофорез, дарсонвализацию, лечение лазером, гирудотерапию, фитолечение, апитерапию. Мероприятия должны осуществляться под контролем лечащего специалиста с соблюдением всех его предписаний. Нарушение схематики лечения чревато не только отсутствием эффекта, но и осложнением общего состояния.
Медицинские интернет-конференции
Обзор современных методов лечения генерализованного агрессивного пародонтита
Щербакова Т.А. – 4 куpc, cтoмaтoлoгичecкий фaкультeт
Научные руководители – асс., к.м.н. Петрова А.П., асс. Венатовская Н.В.
ФГБОУ ВО «Саратовский ГМУ им. В.И. Разумовского» Минздрава РФ
Кафедра стоматологии детского возраста и ортодонтии
Резюме. В данной статье рассмотрены современные методы лечения (консервативные и хирургические) генерализованного агрессивного пародонтита (GAgP) в клинической практике врача стоматолога.
Ключевые слова: генерализованный агрессивный пародонтит, заболевания пародонта.
Ответственный автор: Щербакова Татьяна Алексеевна,
Modern methods of treatment of generalized aggressive periodontitis
Shcherbakova T.A. – student of the 4th course of dental faculty
Razumovsky Saratov State Medical University
Pediatric Dentistry and Orthodontics department
Summary. This article describes the modern methods of treatment (conservative and surgical) generaliovannogo aggressive periodontitis in clinical practice dentist.
Keywords: generalized aggressive periodontitis, dental, periodontal disease.
Актуальность. Агрессивный пародонтит является разновидностью заболеваний пародонта, характеризующийся молниеносным разрушением периодонтальной связки и потерей массы альвеолярной кости, возникающий, как правило, у лиц молодого возраста, реже у пациентов старших возрастных групп [1]. Согласно классификации болезней пародонта, принятой на заседании президиума секции пародонтологии Стоматологической ассоциации России в 2001 году данное заболевание вынесено в самостоятельную группу заболеваний пародонта — агрессивные формы пародонтита. Однако практикующие стоматологи чаще обращаются к классификации стоматологических болезней МКБ-C-3 на основе МКБ-10 (ВОЗ, 1995), в соответствии с которой агрессивный пародонтит соответствует коду К 05.4 «Пародонтоз». Исходя из научных исследований, проведенных в Department of Periodontology, Wonkwang University School of Dentistry, Iksan, Korea, частота встречаемости агрессивного пародонтита в осматриваемой популяции из 1692 пациентов (1,020 мужчин (60,3%) и 672 женщин (39,7%) составила 28 случаев (1,65%). Существенных различий между процентом пациентов мужского и женского пола не было. Генерализованная форма была более распространена, чем локализованная, в соотношении 27:1. Средний возраст составил 34,5 года [2]. Даже при том, что распространенность агрессивного пародонтита значительно ниже других заболеваний пародонта, такой неизменяемый фактор риска, как сильная генетическая предрасположенность, вызывает существенные затруднения в процессе его лечения. Отсутствие ранней диагностики и своевременной терапии у больных данным заболеванием в короткие сроки может привести к быстрой деструкции тканей пародонта и потере зубов [3]. Существуют специфические диагностические признаки, но их клинические проявления могут отличаться у разных пациентов. Если заболевание диагностируется на поздних стадиях, успешное лечение представляет собой сложную задачу. На сегодняшний день существует большое разнообразие доступных методов лечения с достаточно переменными показателями успеха. Однако исследования в данной области растут с экспоненциальной скоростью и такие варианты лечения как — тканевая инженерия и генетические технологии являются перспективными в отношении этого заболевания.
Цель: выяснить целесообразность различных методов лечения генерализованного агрессивного пародонтита ( GAgP ) по данным литературных источников.
Задачи:
1. Дать характеристику основным клиническим признакам генерализованного агрессивного пародонтита.
2. Рассмотреть основные принципы лечения изучаемой патологии.
3. Выяснить эффективность нехирургического лечения при GAgP
Материалы и методы. Проведен анализ научных статей на русском и английском языках, обзор современных учебных изданий по теме виды заболеваний пародонта и способы их лечения.
Результаты и обсуждение. Сталкиваясь с данной патологией в клинической практике, необходимо учитывать, что генерализованный агрессивный пародонтит это мультифакториальное заболевание, при котором происходит интеграция микробиологических, генетических, иммунологических и поведенческих факторов. Они определяют начало, ход и тяжесть заболевания. Наличие вредных привычек, например курения, или неудовлетворительный уровень гигиены полости рта у пациентов служат причиной более массивного разрушения пародонта по сравнению с теми, кто поддерживает состояние полости рта на удовлетворительном уровне.
Заболевание имеет волнообразное течение с периодами обострения и ремиссии. Это обуславливает наличие двух различных клинических картин во время обследования. В период ремиссии пациенты не предъявляют каких-либо жалоб, десна имеет розовый цвет, однако при зондировании выявляются глубокие пародонтальные карманы. Отсутствие видимых признаков воспалительной реакции, несмотря на наличие глубоких зубодесневых карманов и нарушения соединения зуб-десна, в совокупности с полным соматическим здоровьем и молодым возрастом пациентов является характерной чертой агрессивного пародонтита, обнаруживающейся на данном этапе течения заболевания. Периоды ремиссии могут длиться от нескольких недель до нескольких месяцев или лет, сопровождаясь периодами обострения заболевания. В течение этапа обострения происходит прогрессирующая деструкция альвеолярной кости и потеря зубодесневого соединения. На этом этапе при клиническом медобследовании десна имеет все признаки воспаления от легкой до тяжелой степени тяжести. Нередко встречается воспалительная гипертрофия десны. При зондировании калибровочным зондом характерно кровотечение на шести участках вокруг каждого зуба или даже спонтанный выход гнойного экссудата. Большинство пациентов обращаются к стоматологу на этой стадии болезни.
Прогноз лечения во многом зависит от своевременно поставленного диагноза. Раннее диагностирование заболевания помогает предотвратить его прогрессирование и избежать серьезной потери альвеолярной костной массы. Кроме того, поскольку агрессивный пародонтит имеет тенденцию к семейной предрасположенности, необходимо проводить обследование близких родственников с целью ранней диагностики заболевания у других членов семьи [4].
Первостепенным методом антибактериальной терапии генерализованного агрессивного пародонтита до настоящего времени остается консервативное лечение. На начальных стадиях заболевания, когда разрушение периодонтального соединения и кости носит характер от легкой до умеренной степени тяжести, лечение заболевания основано на применении антибиотиков системного действия в совокупности с механической терапией. Лечение следует начинать с попытки полного устранения или бактериостатического действия на этиологические факторы и на поддающиеся изменению факторы риска. Следует учитывать, что заболевание имеет сильную генетическую предрасположенность. В его патогенезе и экспрессии значительную роль играет ответная реакция организма человека на патогенные микроорганизмы зубного налета. Этот ответ определяется генетически и является неизменяемым фактором риска рассматриваемой патологии [5]. Тем не менее, заболевание также зависит от микробного фактора и факторов окружающей среды, поэтому может успешно контролироваться у восприимчивых индивидуумов, что свидетельствует о безусловной важности своевременного удаления зубных отложений в домашних условиях самим пациентом или врачом на стоматологическом приеме. У пациентов, восприимчивых к заболеванию, даже небольшое количество зубного налета способно спровоцировать ответную реакцию гуморального и клеточного иммунитета. Механического удаления бляшки с поверхности зуба возможно добиться путем обучения и мотивации пациента правильной гигиене полости рта посредством наглядной демонстрации на макете чистки зубов модифицированным методом Басс (для пациентов без рецессии десны) и модифицированным методом Стилмана (для пациентов с гиперестезией). Также использование вспомогательных очищающих предметов гигиены для межзубных промежутков (флоссы, межзубные щетки, ершики) обеспечит эффективную обработку самых труднодоступных участков полости рта. Большое значение имеют систематические посещения стоматолога с целью мониторинга результативности контроля зубного налета. Для дальнейшего контролирования в качестве дополнения к механическим мерам можно порекомендовать полоскание полости рта 0,12% или 0,2% раствором хлоргексидина или 1% повидон- йодид [6]. Аминофторид и фторид олова в составе ополаскивателей и зубных паст также эффективны в борьбе с наддесневыми бляшками при агрессивных пародонтитах. Помимо этого, применение фтора для полоскания полости рта рекомендуется для реминерализации обнаженных поверхностей корня, а также в качестве десенсибилизирующего средства у пациентов с жалобами на повышенную чувствительность зубов [7]. Научно доказано, что курение является существенным фактором риска и приводит к более тяжелому течению заболевания. Эффективность консервативного и хирургического лечения, регенеративной терапии у таких лиц значительно меньше, чем у некурящих пациентов. Поэтому врач на стоматологическом приеме должен проинформировать о влиянии курения на состояние периодонта и преимуществах отказа от него [8].
Одним из вариантов консервативной механической противомикробной терапии является Scaling & Root Planing (SRP) – методика инструментального устранения над/поддесневой зубной бляшки и зубного камня, выравнивания поверхности корня зуба, используемая клиницистами в качестве этиотропной терапии пародонтитов. С этой целью возможно применение ручного инструментария, преимущественно это кюреты и скейлеры, а также воздушно-абразивных систем и мелкозернистых алмазных боров. Scaling и Root Planing проводятся последовательно в одно посещение. После проведения вмешательства поверхность коронки и корня должна быть твердой, чистой и без микрошероховатостей. SRP является одной из наиболее часто используемых процедур, приводящих к уменьшению количества бактерий, и многими врачами рассматривается как золотой стандарт лечения [9]. Однако данный способ не обеспечивает полного уничтожения патогенных микроорганизмов и продуктов их жизнедеятельности из зубодесневых карманов. Существует закономерность, чем глубже при зондировании выявляется пародонтальный карман, тем меньше эффективность SRP [10]. Альтернативный вариант механической антимикробной терапии был предложен Quirynen и представляет собой однофазную дезинфекцию всей полости рта. Данный метод приводит к значительному улучшению клинической ситуации начальных стадий пародонтита, по сравнению с изолированным применением SRP. Он подразумевает полное санирование ротовой полости, осуществляемое за счет чистки языка 1%- раствором хлоргексидина в течение 1 минуты, снятия зубных отложений, полоскания рта 0,2% -ным раствором хлоргексидина в течение 2 минут, а также орошения пародонтальных карманов 1% раствором хлоргексидина. Необходимо тщательное соблюдение правил осторожности, поскольку высокая концентрация хлоргексидина у сенсибилизированных пациентов может вызвать индивидуальную реакцию в виде контактного дерматита, зуда и крапивницы. Эффект после местного применения хлоргексидина при беременности и лактации не изучен, поэтому антисептик следует задействовать только в крайних случаях. Действие препарата в педиатрической практике также не изучалось, исходя из этого, не рекомендуется его использовать у детей младше 18 лет. В целом методика лечения выбирается, основываясь на конкретной клинической ситуации и предпочтениях пациента [11].
Фотодинамическая терапия и лазерное облучение являются дополнительными методами к основной терапии для ингибирования патогенных бактерий зубодесневых карманов [12]. Эффективным и атравматичным методом лечения является использование лазеров, поскольку они обладают бактерицидным и детоксикационным действиями. Это обуславливается рядом факторов: улучшением регионального кровотока в области патологического очага, усилением хемотаксиса лейкоцитов в зону воспаления и активизацией протеолитических ферментов, которые губительно действуют на микробы. Наиболее широко используются газовые гелий-неоновые и полупроводниковые лазеры на арсениде галлия. Излучаемый ими свет эффективно поглощается клетками слизистых оболочек и имеет большую глубину проникновения в ткани. Удобны в работе лазерные аппараты серии AL-010 и SOFT-LASER [13, 31].
Фотодинамическая терапия (PDT) также представляет собой неинвазивный подход борьбы с инфекцией, сочетающий в себе объединение лазерной энергии с фотосенсибилизатором для получения молекул синглетного кислорода и свободных радикалов, эффективных в уничтожении бактериальных клеток. PDT имеет высокие клинические показатели эффективности и ряд преимуществ в виде: сокращения времени обработки поддесневых участков, разрушении микроорганизмов в течение короткого периода времени, отсутствии потребности в анестезии и повреждений соседних тканей, а также развитии устойчивых форм бактерий [14]. В последние годы эти современные методы показали себя, как перспективное направление, пользующееся популярностью у врачей, в качестве безоперационного лечения генерализованного агрессивного пародонтита. Комбинированное применение SRP, PDT и лазерного облучения показывает большую клиническую эффективность, по сравнению с монотерапией. На начальных этапах лечения регулярное посещение стоматолога позволяет оценить реакцию пациента на нехирургическую терапию [15].
Системная антибиотикотерапия. Применение системных антибиотиков является неотъемлемой составной частью лечения агрессивных пародонтитов, поскольку патогенные бактерии, такие как Aggregatibacter actinomycetem-comitans и Porphyromonas gingivalis, не могут быть полностью уничтожены с помощью других методов [16]. Ранее для достижения этой цели широко использовались антибиотики группы тетрациклина. Они обладают способностью концентрироваться в тканях пародонта и подавлять рост A. Actinomycetem-comitans. Кроме того, тетрациклины ингибируют коллагеназу, снижая разрушение тканей и облегчая регенерацию костной ткани [17]. Но развитие устойчивости к ним привело к использованию других фармакологических групп в качестве комбинированной или последовательной терапии. В настоящее время предпочтительнее использовать сочетание амоксициллина три раза в день по 250 мг вместе с метронидазолом два раза в день по 250 мг в течение 8 дней. Эта одна из наиболее эффективных комбинаций лекарственных средств, имеющая достаточно этому доказательств [18]. При терапевтическом лечении на начальных стадиях болезни, антибиотикотерапия значительно улучшает результаты лечения в целом. Идентификация видовой принадлежности бактерий и их чувствительности к антибиотикам не является обязательным мероприятием, так как описанные выше комбинации могут быть клинически и экономически более выгодными. Использование только одного лекарственного препарата (доксициклин, азитромицин, метронидазол и клиндамицин) приносит свои результаты, когда применяется дополнительно к SRP. Выбор антибиотика осуществляется, полагаясь на многочисленные критерии – возможные аллергические реакции со стороны пациента, сопутствующие патологии, данные анамнеза [19].
Местное применение антимикробных средств также является необходимым компонентом терапевтического лечения агрессивного пародонтита, главным образом если имеется ограниченное скопление экссудата, глубокие пародонтальные карманы и отсутствие адекватной реакции на механическую терапию и применение системных антибиотиков. Основное преимущество использования данного метода – доставка в зубодесневой карман меньших доз лекарственных средств, в то время как концентрация активного вещества в очаге инфекции поддерживается на высоком уровне. Это позволяет избежать побочных эффектов, характерных для системных антибактериальных средств.
Кроме того, этот вариант применим при непереносимости системного введения лекарственных веществ. Последнее время используют препараты с постепенным и медленным высвобождением действующего компонента. Решение о применении местной противоинфекционной добавочной терапии остается предметом индивидуальной клинической оценки, фазы лечения, а также статуса и выбора пациента [20].
Обзор литературы и научных исследований на тему нехирургического лечения генерализованного агрессивного пародонтита показал, что данную патологию возможно успешно лечить терапевтическими методами. Поскольку подобное лечение приводит к прекращению прогрессирования заболевания, разрешению воспаления, уменьшению глубины пародонтальных карманов, значительной реконструкции альвеолярных дефектов. Исходя из этих данных, план лечения следует начинать с основных или дополнительных методов механической противомикробной терапии в сочетании с приемом системных антибиотиков. Рекомендуется начинать антибиотикотерапию за 24 часа до SRP или других методов механического удаления зубных отложений и продолжать прием параллельно этим процедурам. Через 4-6 недель проводится повторная оценка состояния полости рта пациента. Если нет никаких значимых изменений на начальных этапах терапии, врач может повторить лечение, используя различные комбинации антибиотиков и возможных методов лечения. В случае отсутствия эффекта следует перейти к хирургическому лечению [21].
Хирургическое лечение генерализованного агрессивного пародонтита представляет собой совокупность мер, направленных на предотвращение дальнейшего повреждения тканей и потерю костной массы в случае несвоевременной постановки диагноза или неэффективности терапевтического вмешательства. С целью минимизации нежелательных последствий возможно использование альтернативной лазерной хирургии. При обширной потери пародонтальных тканей, хирургическое лечение может привести к увеличению подвижности зубов и ухудшению клинической ситуации в целом. Поэтому необходима тщательная оценка факторов риска и преимуществ для конкретной индивидуальной ситуации [22]. В настоящее время восстановительное хирургическое лечение основывается на регенерации анатомической формы и функций пародонта. Широко используются замещающие костные трансплантаты, направленная регенерация тканей (GTR) и биологические модификаторы (факторы роста и дифференциации, белки внеклеточного матрикса).
С целью устранения патологических карманов рационально проводить лоскутные операции на мягких тканях. Репозиционированный лоскут (модифицированный лоскут Видмана) и техника откидывания лоскута с сохранением десневого сосочка являются методами выбора в практической деятельности стоматолога. Сочетание оперативного лечения с использованием системных антибиотиков приводит к более интенсивному снижению микробной нагрузки и глубины карманов.
Разрушение кости, которое происходит в короткие сроки при агрессивном пародонтите, представляет собой особую проблему и требует немедленных мер со стороны врача. Существует два метода с наиболее успешными исходами лечения это — костная трансплантация и направленная регенерация тканей. Рынок стоматологических материалов представляет широкий спектр трансплантационных материалов, включая аутотрансплантаты, аллоимплантаты, ксеноимплантаты и аллопластики. В процессе аутотрансплантации происходит пересадка материала, полученного из одного анатомического участка на другой в пределах того же организма. Аутогенные трансплантаты считаются эталоном и имеют отличные регенеративные свойства, которые были научно доказаны на гистологическом исследовании. Дополнительными преимуществами являются устранение риска распространения заболевания, отсутствие иммунного ответа и сниженная стоимость операции. Основными ограничениями, связанными с использованием аутотрансплантатов в регенерации периодонта, является ограниченное количество костной ткани, которое может быть перемещено в совокупности с высоким риском развития патологических процессов на донорном участке [23]. В настоящее время достижения в области тканевой инженерии и технологии биоматериалов представляет большое количество вариантов лечения костных дефектов, поэтому врачи стремятся использовать в своей практике аллоимплантаты, ксеноимплантаты и аллопластические заменители кости. Пересадка костных тканей между двумя генетически различными организмами называется аллоимплантацией. Костные аллоимплантаты уникальны тем, что из них обычно удаляют клеточным компонент, чтобы снизить риск их отторжения. Кроме того они подвергаются тщательной обработке, с целью исключить любую возможность передачи заболевания. Клинические исследования подтверждают благоприятный исход лечения с использованием этих материалов. С точки зрения заполнения внутрикостных дефектов более 50% из них полностью разрешаются [24]. Применение материалов животного происхождения для восстановления тканей человека основано на использовании либо бычьего, либо кораллового материала. Эти типы имплантатов называются ксеноимплантаты. Сочетание бычьего материала с очищенным свиным коллагеном или синтетическим полипептидом (PepGen P-15) стимулирует регенерацию и приводит к формированию здоровой периодонтальной связки. Благодаря низкой аллергенности и биодеструкции коллагена, он обладает хорошей совместимостью с тканями. Коллагеновые препараты снижают воспалительные реакции и сокращают сроки заживления ран [25]. Синтетические заменители костной ткани включают остеокондуктивные полимеры в виде блоков, гранул, цементов или остеоиндуктивные белки. Белки стимулируют остеогенез, цементогенез и рост периодонтальной связки, а остеокондукторы представляют собой пассивный матрикс для новой кости. Гидроксиапатит, бета-трикальцийфосфат и биоактивное стекло чаще всего используются в качестве аллопластических материалов [24].
Принцип направленной регенерации тканей основан на использовании мембран, которые препятствуют миграции десневого эпителия и росту грануляционной ткани, что позволяет специфическим малодифференцированным клеткам периодонтальной связки формировать новое соединительнотканное прикрепление. Изготовление мембраны возможно из биологических препаратов или из крови пациента. Одной из наиболее часто используемых является мембрана из растянутого политетрафторэтилена. Многими экспериментальными и клиническими исследованиями была доказана эффективность применения мембранной техники совместно с посадочными материалами. Данный метод активно совершенствуется, улучшаются технологии производства мембран, однако на сегодняшний день гарантированную эффективность можно встретить только в случае 3-стеночных дефектов [26].
Применение биологических медиаторов (инсулиноподобного фактора роста, фактора роста тромбоцитов, обогащенной тромбоцитами плазмы) и внеклеточных белков приводит к улучшению клинических и рентгенологических параметров. Обогащенная тромбоцитами плазма способствует восстановлению утраченных тканей пародонта, так как тромбоциты играют решающую роль в заживлении ран [27]. Они способствуют начальной коагуляции на месте раны, а так же высвобождению факторов роста. Основная стратегия данного метода состоит в том, чтобы усилить и ускорить воздействие факторов роста, содержащихся в тромбоцитах и являющихся универсальными инициаторами регенерации всех ран. Тромбоциты плазмы также содержат фибриноген, фибронектин и витронектин, которые способствуют остеокондукции, играя роль матриц для восстановления костной и соединительной ткани [28].
Лечение генерализованного агрессивного пародонтита непростая цель, поскольку предполагает междисциплинарный подход. Когда постановка диагноза осуществляется на поздней стадии, вероятность потери зубов составляет до 60%. Потеря зубов в молодом возрасте может привести к психологической травме и изменению поведения человека. В таком случае решение косметических проблем возможно за счет сочетанной пародонто-ортодонтической терапии [29], протезирования [30], имплантационного лечения. В целях поддержания оптимальных результатов лечения и предотвращения рецидивов необходима поддерживающая терапия, которая продолжается на протяжении всей жизни. Психотерапия также имеет положительное влияние, её следует начинать сразу же после первой консультации у стоматолога и продолжать в зависимости от психологического состояния пациента [31,32].
Выводы:
1. Характерной особенностью генерализованного агрессивного пародонтита является быстрое разрушение тканей пародонта. Заболевание чаще поражает людей молодого возраста с отсутствием сопутствующих системных заболеваний.
2. Основной целью лечения является уменьшение или устранение поддесневых микроорганизмов, восстановление утраченных тканей и поддержание здоровья периодонта.
3. Традиционно считается, что GAgP имеет неблагоприятный прогноз и только радикальный метод лечения целесообразен в подобной ситуации. Современные схемы лечения генерализованного агрессивного пародонтита должны учитывать важность ранней диагностики и обоснованность комбинирования различных методик, только в таком случае можно рассчитывать на долгосрочную стабилизацию здоровья пародонта.
Прогноз и профилактические мероприятия
Если лечение начато на ранних стадиях патологии, это приводит к ремиссии и возможности ее продления. В восстановительных мероприятиях и в процессе сохранения функций тканей немаловажную роль играет соблюдение рекомендаций, связанных с выполнением профилактических мер. Если болезнь запущена, прогноз неблагоприятен. Это может быть связано не только с утратой почти всех зубов, но и с тем, что начнут развиваться тяжелые системные осложнения, особенно в сердечно-сосудистой системе.
Профилактический комплекс предполагает соблюдение ряда мероприятий по уходу и гигиене:
- своевременная чистка зубов;
- грамотный выбор чистящих средств и инструментов – зубных паст, порошков, щеток, нитей;
- регулярное осуществление профессиональной гигиены;
- своевременное лечение образовавшихся заболеваний;
- удаление отложений в области зубов;
- проведение терапии сопутствующих патологий.
С помощью этих простейших мер вы сможете предотвратить недуг и чувствовать себя замечательно.
Таким образом, генерализованный пародонтит – серьезное заболевание, имеющее склонность к постоянному развитию и прогрессированию. В связи с этим необходимо своевременно его диагностировать и принять меры терапии. Такой подход позволит предотвратить осложнения и сохранить все зубы в норме, убрав неприятные симптомы и улучшив самочувствие пациента.
Оголяются корни зубов — что делать и как лечить
Открытый и закрытый кюретаж пародонтальных карманов
Гингивотомия лазером — хирургическое лечение сложных форм пародонтита
Шинирование зубов при пародонтите стековолокном, лентой
Лечение генерализованного пародонтита средней и тяжелой степени
Катаральный и гипертрофический гингивит симптомы и лечение у взрослых
Лечение
Когда патологический процесс приобрел форму хронического генерализованного пародонтита, выполнять эффективное лечение сложнее. Важно оказывать воздействие на основополагающую причину болезни. В связи с этим, генерализованная форма пародонтита нуждается в консультативном приеме стоматологов смежных направлений для выявления истока патологии. Стоматолог-терапевт/ пародонтолог может дать рекомендации для консультирования эндокринологом, гематологом, иммунологом и т.д. После общего взаимодействия и выявления причины пародонтита лечащий врач назначает необходимую терапию.
Лечение патологического процесса состоит из следующих мероприятий:
- Профессиональная чистка полости рта и обучение гигиене. Специалистом снимаются мягкие и твердые зубные отложения, в том числе и под десной. Выполняется полировка зубной эмали специальными щеточками с пастой и покрытие защитным гелем со фтором. Подбираются средства для ухода за полостью рта и проводится инструктаж по их использованию.
- Лечение сопутствующих стоматологических проблем. Для излечения пародонтита важно выполнить лечение кариозных процессов, заболевания пульпы, патологических процессов в десне и в кости.
- Медикаментозная терапия. Применяются ротовые ванночки растворами, аппликационные мази, НПВС и обезболивающие, иногда – антимикробные препараты.
- Устранение поддесневых карманов стоматологом-хирургом. При средней и тяжелой степени тяжести возможно выполнение открытого и закрытого кюретажа карманов, а также пластика десны.
- Лечение с применением ортопедических конструкций. В рамках комплексных мероприятий выполняют временное шинирование подвижных единиц ортодонтическим ретейнером или стекловолокном; избирательную пришлифовку жевательных поверхностей зубов; протезирование больших зубных дефектов для перераспределения жевательного давления.
- Физиотерапевтические манипуляции. Многие физиопроцедуры оказывают положительное воздействие на выздоровление: УВЧ, инфракрасное излучение, терапия магнитами и лазером, электрофорез, постоянный и переменный ток, вакуумный и точечный массаж, парафинотерапия, грязелечение.
Для эффективной терапии патологии и возникновении ремиссии процесса важно полностью соблюдать предписания специалиста.
Симптомы пародонтита
Пародонтит зуба — это такое заболевание, что несколько по разному проявляется при разных формах. Клиническая картина зависит от объема поражения и активности воспалительного процесса. Рассмотрим более подробно, что это такое — формы и стадии пародонтита зуба.
Генерализованный пародонтит
Это самая распространенная и неприятная разновидность пародонтита — патологический процесс затрагивает оба зубных ряда, воспаление носит генерализованный (распространенный) характер. На начальном этапе формирования пародонтита превалируют признаки распространенного гингивита:
- отечность и рыхлость десен;
- склонность слизистой к кровоточивости;
- боль при жевании пищи;
- зуд и жжение у основания некоторых зубов;
- неприятный запах (галитоз).
По мере развития воспалительного процесса отмечается гиперестезия зубов, происходит их расшатывание и смещение. В самых запущенных случаях пародонтита присоединяются признаки системной воспалительной реакции: повышается температура тела, нарастает общая слабость, увеличиваются локальные лимфоузлы. Специалисты клиники АкадемияDENT помогут Вам даже при самой тяжелой форме пародонтита, но чем раньше будет обращение, тем лучше результат.
Степень деструкции кости и выраженность зубодесневых карманов являются критериями классификации заболевания по степеням:
- I степень — пародонтальные карманы в глубину не превышают 3,5 мм, а резорбцией затронута альвеолярная кость на глубину не более 1/3 длины зубных корней.
- II степень — глубина карманов приближается к 5 мм, резорбция распространяется на глубину до половины длины корня зуба;
- III степень — глубина карманов значительно больше 5 мм, процесс резорбции затрагивает кость более чем на половину длины корней.
Данное разделение необходимо для определения тактики лечения — I-II степень может быть вылечена консервативными методами, а вот при III — без хирургического вмешательства не обойтись.
Локализованный пародонтит
Главное отличие этой формы заключается в объеме поражения — в процесс вовлечено всего несколько зубов. Обычно его возникновение связано с локальным воздействием патогенетических факторов:
- при отсутствии нескольких зубов, что ведет к неправильному распределению нагрузки при жевании;
- при травмах зубов, когда повреждается пародонт в месте воздействия удара;
- при неправильной гигиене зубов, когда определенные области зубного ряда чистятся недостаточно тщательно.
В целом симптомы локализованного пародонтита ничем не отличаются от симптомов генерализованного, но выраженность их обычно несколько меньше.
Острый пародонтит
Клинические проявления острого пародонтита ярко выражены — присутствуют как местные признаки воспаления, так и системные проявления. Пациентов беспокоит выраженная болезненность в деснах, усиливающаяся при жевании. Даже незначительное механическое воздействие на десны вызывает кровотечение. При осмотре рта видны опухшие, рыхлые десна с очагами кровоизлияний, на фоне длительно текущего процесса обнаруживаются шатающиеся зубы. У 30% пациентов с острой формой отмечается гноетечение из десневых карманов.
Острый пародонтит зуба это такое заболевание, что часто переходит в хроническую форму, если надлежащее лечение отсутствует. В клинике АкадемияDENT лечение впервые возникшего острого пародонтита проводится так тщательно, что рецидивов, а тем более хронизации процесса, не возникает.
Хроническая стадия
Без лечения происходит хронизация процесса. Хронический пародонтит зуба — заболевание, которое характеризуется менее агрессивным течением. Такая форма заболевания формируется чаще у людей с ослабленным иммунитетом на фоне какой-либо системного патологии, например, у пациентов с сахарным диабетом. Симптомы воспаления при этом выражены достаточно слабо, превалируют дегенеративно-дистрофические изменения.
При хроническом течении десны имеют бледный цвет, деструкция костной ткани происходит значительно медленнее, однако в исходе все равно происходит расшатывание зубов с выпадением. Типично чередование ремиссии с эпизодами обострения, при которых на первый план выходят симптомы острого периодонтита. Обострения отмечаются от 1 до 5 раз в год, в редких случаях ремиссии продолжается больше года.
Диагностика
Наличие хотя бы одного из вышеперечисленных симптомов должно послужить поводом для обращения в клинику, где будет проведено более тщательное обследование. Врачам нашей клиники достаточно простого осмотра, чтобы поставить предварительный диагноз. Развернутая диагностика пародонтита включает ряд диагностических процедур, которые необходимы для уточнения степени заболевания и дифференциации с другими болезнями. Диагностические процедуры:
- Зондирование зубодесневых карманов.
- Ортопантомограмма — необходима для оценки степени деструкции челюстных костей.
- Вычисление пародонтальных индексов.
- Бакпосев или ПЦР отделяемого десневого кармана.
- Проба Шиллера-Писарева.
Для уточнения причины пародонтита могут понадобиться результаты других методов обследования: биохимического и общего анализов крови, исследование уровня глюкозы и другие. В качестве консультантов часто привлекаются гастроэнтерологи и эндокринологи, так как без адекватной терапии соматической патологии, лечение пародонтита весьма затруднительно.