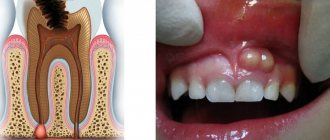
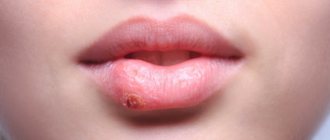
Паратонзиллярный абсцесс — это гнойная полость, расположенная в тканях, на уровне мягкого нёба над нёбной миндалиной. Чаще всего такое гнойное воспаление возникает на фоне перенесённой ангины или обострения хронического тонзиллита. Гнойное поражение может быть справа или слева в глотке, а может быть двусторонним. Лечение паратонзиллярного абсцесса, как правило, хирургическое. Консервативная терапия проводится на начальном этапе воспаления. Паратонзиллярный абсцесс часто приводит к удалению гланд. Причины, симптомы и методы лечения абсцесса — тема нашей новой статьи.
Паратонзиллярный абсцесс представляет собой загноившуюся полость. Она локализуется в тканях, на уровне мягкого нёба над нёбной миндалиной. Эти ткани называются паратонзиллярной клетчаткой. Понятие «паратонзиллярный абсцесс» — это уже гнойный процесс. Ему предшествуют такие диагнозы, как паратонзиллит и флегмонозная ангина. Все эти три диагноза описывают перетекание одного состояния в другое, более тяжёлое.
Болезнь является высшей степенью воспаления гланд и одной из самых тяжёлых форм гнойного поражения глотки. Одна треть случаев развития паратонзиллита приходятся на осложнения болезни «хронический тонзиллит». Также флегмона может образоваться в средостении — диагноз звучит как медиастинит. Это может произойти, если проигнорировать лечение болезни.
Чаще всего этот диагноз ставят в молодом возрасте — до тридцати — тридцати пяти лет.
Воспаление может протекать в нескольких формах в зависимости от места его локализации. Также может быть односторонним (при поражении слева мы говорим про левосторонний паратонзиллярный абсцесс, при поражении справа — про правосторонний паратонзиллярный абсцесс), реже — двусторонним.
Лечение левостороннего абсцесса горла, равно как и лечение правостороннего абсцесса, должно проводиться только под контролем врача — оториноларинголога. Попытки лечить заболевание в домашних условиях не только неэффективны, но и опасны, поскольку могут спровоцировать серьёзные осложнения заболевания.
Причины, признаки, симптомы и лечение паратонзиллярного абсцесса — темы нашей новой статьи.
Как лечить паратонзиллярный абсцесс?
Лечение проводится в два этапа:
- Хирургическое.
- Консервативное.
В первую очередь нужно эвакуировать гной из паратонзиллярного пространства.
Это можно сделать следующими способами:
А) Тонзиллэктомия — удаление небных миндалин.
Б) Пункция (прокол) и аспирация.
В) Вскрытие (разрез) и разведение паратонзиллярного пространства.
После дренирования гноя пациент должен получать антибактериальную и противовоспалительную терапию.
Подробнее о болезни
Паратонзиллит – острое состояние на фоне ангины или тонзиллофарингита, в результате которого возникает проникновение инфекционного агента (бактерий) в рыхлую околоминдаликовую клетчатку (паратонзиллярного пространства). Процесс всегда односторонний, вследствие чего имеет определенную симптоматику:
- боль или усиление боли с одной стороны;
- выраженное затруднение при глотании;
- отек и выбухание на шее с одной стороны;
- асимметрия и выбухание тканей зева.
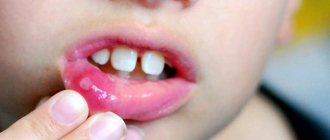
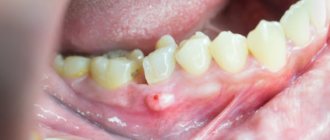
Паратонзиллярный абсцесс возникает при формировании заполненной гноем полости, располагающейся в околоминдаликовых (паратонзиллярных) тканях. Он может формироваться через несколько суток после развития ангины или обострения тонзиллита. Реже, на фоне травматического повреждения ротоглотки или проникания в ткани вокруг гланд инородного тела. У людей со слабой иммунной системой гнойник может образоваться за сутки. Чаще бывает односторонним, но в литературе были отмечены случаи с двусторонним паратонзиллярным абсцессом.
Эта патология относится к тяжелейшим гнойным поражениям ротоглотки. При дальнейшем распространении инфекция движется в глубокие ткани шеи (парафарингеальное пространство), что может привести к угрожающему жизни состоянию. По месту расположения, выделяют несколько форм паратонзиллярного абсцесса, но все они требуют хирургического лечения.
В Центре хирургической отоларингологии GMS Hospital проводится правильное лечение и диагностика паратонзиллита и паратонзиллярного абсцесса любой формы. Тактика лечения подбирается специалистами индивидуально, в зависимости от стадии болезни, наличия осложнений и сопутствующих патологий.
Методы выявления и лечения патологии
Учитывая, что абсцесс, особенно на абсцедирующем этапе, имеет характерные проявления, у врача обычно не вызывает проблем постановка предварительного диагноза.
После осмотра и сбора анамнеза врач направит пациента на фарингоскопию и сдачу некоторых анализов – общего анализа и биохимии крови, мазка на бакпосев и возбудителя дифтерии из глотки.
Чтобы определить степень глубины поражения, дополнительно могут назначаться УЗИ и компьютерная томография шеи. Важно дифференцировать заболевание от других поражений – скарлатины, дифтерии, аневризмы сонной артерии.
Лечение паратонзиллита включает в себя медикаментозную терапию и хирургическое вмешательство -вскрытие паратонзиллярного абсцесса.
В обязательном порядке назначаются антибиотики в качестве этиотропной терапии. Кроме того, пациенту необходимо назначать жаропонижающие, противовоспалительные и обезболивающие препараты. Для местного воздействия на воспалительный процесс растворами антисептиков нужно полоскать ротовую полость и глотку.
Хирургическая операция – наиболее эффективный метод устранения гнойника. Она может проводиться пациентам по показаниям вне зависимости от пола и возраста.
Диагностика
При внешнем обзоре пациента можно заметить легкую асимметрию шеи, возможный отек и покраснение кожи. Появление этих симптомов зависит от локализации патологического очага.
Пальпаторно можно выявить увеличенные регионарные лимфатические узлы на стороне поражения, а также флуктуацию при поверхностном расположении абсцесса.
Эндоскопически обнаруживают отек слизистой оболочки гортани, наличие желтоватого инфильтрата на фоне гиперемии окружающих тканей. При прогрессе процесса можно наблюдать образование нориц.
Гной может прорываться в трахею и нижние дыхательные пути и стать причиной развития там воспалительного процесса.
О наличии гнойно-септического состояния также свидетельствуют и результаты лабораторних исследований крови. В общем анализе крови наблюдается лейкоцитоз,повышение СОЭ, сдвиг лейкоцитарной формулы влево.
В биохимическом анализе крови обнаруживают незначительное снижение общего белка, диспротеинемию, нарушение кислотно-основного равновесия.
Лечение
Цель лечения этого заболевания – ликвидация (опорожнение и санация) гнойного очага воспаления. На стадии инфильтрации назначают противовоспалительные и антибактериальные препараты. Следует внимательно наблюдать за дыханием больного и в случае возникновения острого стеноза гортани (сужения дыхательных путей) необходимо проведение операции трахеотомии, а в экстремальных случаях, когда счёт идёт на минуты – коникотомии, с последующим проведением операции – трахеостомии.
Если абсцесс уже сформировался, то его нужно дренировать. После проведения операции по вскрытию абсцесса гортани назначают ингаляции с использованием антибиотиков. В этом случае хороший эффект дает препарат биопарокс, который необходимо использовать местно в течение 7-10 дней.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону или воспользуйтесь формой обратной связи
Записаться
Реабилитация
Процесс восстановления занимает 1-2 недели. Кушать можно практически сразу, но пища должна быть жидкой. Несколько дней после процедуры вскрытия абсцесса рана будет болеть во время проглатывания еды.
После операции следует придерживаться таких правил:
- не прогревать шею;
- не употреблять сильно горячие или холодные напитки;
- в меню должна быть жидкая пища без кислоты и специй (они будут раздражать рану);
- исключить алкоголь, желательно не курить;
- избегать переохлаждения;
- принимать назначенные врачом лекарства (витамины, антибиотики).
Важно санировать все возможные очаги инфекций в полости рта и носоглотке. Необходимо убрать кариес, пролечить хронические заболевания горла и укреплять иммунитет.
Причины возникновения и течение болезни
Чаще всего причиной возникновения абсцесса гортани становится повреждение слизистой оболочки гортаноглотки, каким-либо инородным предметом, например, рыбной костью, во время прохождения пищевого комка по гортаноглотке в пищевод. Гнойное воспаление в основном возникает в области расположения одного из черпаловидных хрящей или язычной поверхности надгортанника. Как правило, абсцесс гортани развивается постепенно и сопровождается общей воспалительной реакцией всего организма: повышение температуры тела, слабость, адинамия, воспалительные изменения в крови и т.д.
Вследствие длительного воспаления образуется полость – карман, в котором скапливается гной. При этом визуально место, где наблюдается самое значительное выбухание, и есть место скопления гноя. Через слизистую оболочку часто просвечивается содержимое гнойного кармана, и выглядит это неким пятном желтоватого цвета.
Клиническая картина
Общее состояние больных значительно ухудшено,наблюдается высокая температура (39-40ºС), сильный озноб, вялость, снижение аппетита.
Из-за наличия в полости гортани образования, которое нарушает свободный пассаж воздуха и сжимает прилегающие ткани, больные жалуются на:
- ощущение сжимания при глотании;
- ощущение постороннего тела в горле;
- поперхивание едой;
- утруднение дыхания;
- хриплость голоса;
- изменение тембра голоса;
- ощущение распирания в горле;
- кашель.
Однако, больше всего больных беспокоит сильное ощущение боли в области гортани, что может иррадиировать в ухо, височнуюобласть или затылок.
Порой боль может быть настолько нестерпимой, что существует угроза возникновения болевого шока. Особенностью протекания этого заболевания, посравнению с другой патологией гортани, является то, что развивается оно молниеносно.
На протяжении нескольких часов размер инфильтрата и отек окружающих тканей может достичь такого уровня, что это будет угрожать развитием удушья.
Техника проведения
Вскрытие паратонзиллярного абсцесса хирургическим путем происходит в условиях стационара или амбулаторно. Ложиться в клинику рекомендуется следующей категории пациентов:
- дети;
- люди в преклонном возрасте;
- пациенты с рецидивами заболевания;
- беременным.
Ход операции:
- Перед выполнением хирургических манипуляций производят обезболивание раствором Лидокаина, Ультракаина. Пораженную область обрабатывают анестетиком из распылителя. Иногда практикуется общий наркоз. В редких случаях, когда гнойника достаточно лишь коснуться скальпелем для его опорожнения, анестезия не применяется.
- Намечается место вскрытия – это участок с максимальной отечностью или наибольшего выпирания в области небной дужки. Если зрительного ориентира нет, то разрез будет производиться в месте, где зачастую случается самопроизвольное вскрытие. Здесь наименьшая вероятность травмирования кровеносных сосудов.
- Хирург осуществляет разрез скальпелем в сагиттальной плоскости глубиной 1,5-2 см, длиной 2-3 см.
- В разрез вводится шприц Гартмана, с помощью которого отверстие расширяется до 4 см. При этом разрушаются возможные перемычки в гнойниковой полости.
- Гной отсасывается электрическим аппаратом. Иногда практикуется предварительная аспирация шприцем до разреза.
- Полость абсцесса промывается антисептиком.
- При необходимости устанавливается дренаж для оттока гноя.
Операция достаточно дискомфортная, поэтому следует доверить ее квалифицированному врачу, который сделает минимальный разрез.
Случается, что после вскрытия края полости слипаются, и может начаться патологический процесс. В таком случае нужно их снова раздвинуть щипцами Гартмана. При сложной локализации гнойника, рецидивирующих ангинах и абсцессах показана тонзиллэктомия (полное удаление миндалин).
Техника вскрытия паратонзиллярного и заглоточного абсцесса практически не отличаются.
Классификация
Различают следующие разновидности абсцесса горла:
- Паратонзиллярный абсцесс – гнойное воспаление возникает в клетчатке миндалин;
- Заглоточный абсцесс – чаще встречается у взрослых, поражает ткань вокруг заглоточного лимфоузла;
- Окологлоточный абсцесс – воспаление формируется в окологлоточной части горла.
Классификация по локализации абсцесса:
- Передний абсцесс – формируется в верхней части миндалин;
- Задний абсцесс – формируется между небной дужкой и миндалинами;
- Нижний абсцесс – разновидность сложна для диагностирования и лечения, находится под небной миндалиной;
- Боковой абсцесс – протекает тяжело, с осложнениями, формируется сбоку миндалины.
Виды заглоточного абсцесса по месту его локализации:
- Эпифарингеальный – формируется выше небной занавески;
- Мезофарингеальный – формируется между краем небной занавески и корнем языка;
- Гипофарингеальный – формируется ниже корня языка;
- Смешанный – занимает 2-3 зоны одновременно.
Подготовка к операции
Хирургию проводят только когда абсцесс «созрел», то есть полностью сформирован гнойный карман. Обычно это происходит на 5-й день после возникновения отека миндалины.
Проверка готовности полости к вскрытию осуществляется путем диагностической пункции. С помощью большой иглы делается прокол в месте, которое более всего выпирает. Все манипуляции контролируются УЗ-аппаратом или эндоскопическим наблюдением. Если в пробе обнаруживается гной, значит, абсцесс созрел к оперированию.
При необходимости назначается анализ крови, а также посев для определения возбудителя и проверку резистентности к антибактериальным препаратам.
После обследования пациента направляют в операционную, где сделают хирургическое вскрытие абсцесса.