- Автор:
Наумович Юлия Яковлевна - Специальность:
Врач-Стоматолог-ортодонт - Категория:
Врач высшей квалификационной категории
Подробнее о враче Получить консультацию
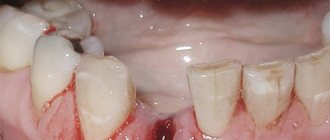
Адентия – это полное или частичное отсутствие зубного ряда вследствие врожденной аномалии развития или приобретенных/перенесенных заболеваний. В свою очередь, полное отсутствие зубов встречается очень редко. Более распространена частичная утрата зубов порядка 45–75% от общего числа стоматологических заболеваний. Полная адентия обычно связана с возрастными изменениями и встречается у людей старше 60 лет. Такая патология неприятна не только нарушением эстетики улыбки, но и в первую очередь опасна серьезными нарушениями в работе ЖКТ, ухудшением дикции и необратимыми изменениями в зубочелюстной системе.
Классификация адентии
В стоматологии дифференцируют несколько типов адентии. Исходя из времени появления и этиологии заболевания, выделяют:
- первичную (врожденную);
- вторичную (приобретенную);
- адентию постоянных и временных зубов.
При отсутствии у пациента зачатков зубов ему ставят диагноз «врожденная адентия». В некоторых случаях соседствующие коронки срастаются друг с другом. И в этом случае диагностируется «ложная адентия». Частичная адентия подразумевает отсутствие не более 10 зубов. В противном случае наблюдается множественная форма.
Существует также классификация заболевания по Кеннеди. Согласно ей выделяют следующие дефекты:
- двусторонний концевой;
- односторонний концевой;
- включенный дефект в боковых участках зубного ряда;
- включенный дефект в переднем отделе зубного ряда.
Лечение различных форм резорбции корня зуба
Резорбция зуба, вызванная травмой
В данную группу входят патологические резорбции тканей зуба, возникающие в результате острой или хронической травмы (повышенного давления). Происходит повреждение цементно-периодонтального комплекса с активацией остеокластов. Данная группа резорбций протекает без инфицирования.
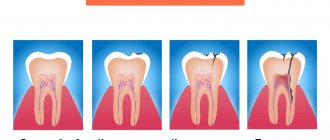
А. Поверхностная резорбция
Поверхностная резорбция возникает при не острых травмах зуба.
Рентгенологически выявить практически невозможно.
С клинической точки зрения данный вариант самый лучший. Резорбция ограничивается цементом. Со временем происходит восстановление образовавшегося дефекта.
В лечении не нуждается.
Б. Транзиторная апикальная внутренняя резорбция
Еще одна форма травматической, неинфицированной резорбции открытая J. Andreasen [5] в 1986 г., которая может возникать при неполном вывихе зуба, латеральном вывихе, ортодонтическом лечении, и постоянной окклюзионной травмой.
Данный процесс связан с явлением транзиторного апикального прорыва (англ. transient apical breakdown). Транзиторный апикальный прорыв проявляется на рентгенограмме ограниченным участком радиолюценции в апикальной области корня зуба [18].
Визуально коронка зуба может быть изменена в цвете. Температурная проба может быть как положительная, так и отрицательная. Зачастую пульпа зуба остается жива.
При устранении повреждающего фактора вероятно саморазрешение процесса в течение нескольких месяцев. Считается, что положительный результат связан с хорошим кровоснабжением апикальной области и репаративными способностями пульпы. За счет реваскуляризации возможно самоликвидирование дисколорита коронковой части зуба.
Лечение:
выжидательная тактика. В случае, если возвращения к норме не произошло в течение полугода или появляется клиника периодонтита, то необходимо произвести эндодонтическое лечение с последующей обтурацией корневого канала.
В. Резорбция, вызванная давлением, и резорбция при ортодонтическом лечении
Обширная группа, включающая в себя резорбции, вызванные длительным сдавлением: непрорезавшийся зуб, новообразование, некорректное ортодонтическое лечение.
Характеризуется убылью твердых тканей зуба со стороны сдавливающего объекта.
Г. Б. Оспанова [2], указывает, что у взрослых резорбция корней зубов при ортодонтическом лечении возникает чаще, чем у подростков; у женщин чаще, чем у мужчин. У пациентов, ранее подвергавшихся ортодонтическому лечению, резорбция развивается медленнее, чем у пациентов, впервые начавших ортодонтическое лечение. Основной причиной резорбции является передозировка силы, применяемой для перемещения зубов, прогрессия которой прекращается сразу после снятия ортодонтического аппарата. При интактном периодонте вновь образуется цемент, восстанавливается первоначальная форма периодонта. Однако апикальная структура корня не восстанавливается никогда.
Исследования F. Weiland [72] показывают, что величина ортодонтических сил до 200 cN, вероятно, не имеет решающего значения для резорбции корней зубов.
Лечение
: при устранении механического давления резорбция останавливается.
Г. Заместительная резорбция (анкилоз)
Наиболее серьезная форма травматической, не воспалительной резорбции.
Явление обусловлено гибелью клеток периодонта и повреждением прецемента (травма, неправильная обработка зуба при реплантации).
Происходит медленное замещение тканей зуба на альвеолярную кость по механизму типичного ремоделирования костной ткани.
Клинически проявляется потерей физиологической подвижности зуба. Возможен высокий перкуторный звук. На рентгенограмме определяется исчезновение периодонтальной щели. В остальных моментах процесс протекает бессимптомно [24].
Лечение:
эндодонтическое лечение не останавливает данный тип резорбции. Однако заместительная резорбция протекает длительное время. Полная замена тканей зуба на альвеолярную кость может протекать в течение многих лет [65]. Рекомендована выжидательная тактика с последующей декоронацией (удаление коронковой части) зуба, а после полной резорбции корня — лечение имплантацией.
В своих работах M. Oliveira [56] покрывал поверхность реплантируемого зуба препаратом Emdogain. Препарат содержит в себе амелогенин и стимулирует восстановление тканей периодонта и неклеточного цемента, что препятствует возникновению заместительной резорбции.
Резорбция зубов, вызванная воспалением
Реакция дентино-альвеолярного аппарата на инфекцию, характеризующаяся воспалением, может приводить к резорбции твердых тканей зуба. Инфекция может быть эндодонтического генеза или присоединяться к резорбции, вызванной травмой. Резорбции, индуцированные инфекцией (воспалительные резорбции), могут возникать внутри корневой системы зуба, на поверхности цемента зуба, также возможны комбинированные внутренние и внешние поражения. Резорбции, вызванные инфекцией, могут широко варьироваться по сложности, но в целом имеют благоприятный прогноз при условии удаления инфекционного агента.
А. Внутренняя воспалительная резорбция
Внутренняя воспалительная резорбция — это деструктивный процесс, протекающий только в пределах системы корневых каналов и/или полости зуба, характеризующийся потерей дентина в результате действия остеокластов [1].
— Апикальная внутренняя воспалительная резорбция
Недавнее исследование F. Vier и J. Figueiredo [69] показало, что апикальная внутренняя воспалительная резорбция гораздо чаще встречается у зубов с различными воспалительными периапикальными патологическими процессами, чем считалось ранее. Исследование показало, что 74,7% зубов с периапикальными поражениями имели разную степень апикальной внутренней резорбции.
Это исследование имеет важное клиническое последствие для подготовки корневых каналов. Существует два подхода к эндодонтическому лечению апикальной внутренней резорбцией. Первый заключается в инструментальной обработке канала до уровня резорбции. Предполагается, что при удалении микроорганизмов произойдет восстановление резорбированных тканей.
Второй подход заключается в том, чтобы увеличить и подготовить апикальную часть корня, включая резорбированную область, а затем заполнить корень до апекса корневого канала [15].
На данный момент нет исследований для сравнения долгосрочных результатов двух подходов лечения данной патологии.
— Внутриканальная воспалительная резорбция
Гистологическая картина развития внутренней резорбции имеет две фазы: Первая — повреждение, вторая фаза — инфекционная стимуляция или поддержание процесса резорбции. Этиологический фактор приводит к травматизации зуба, инициирует внутрипульпарное кровотечение (травма зуба, перегрев пульпы в результате нарушения правил препарирования). Гематома организуется, то есть замещается грануляционной тканью. Пролиферирующая грануляционная ткань оказывает давление на стенки дентина, происходит поражение неминерализованных тканей, покрывающих внутреннюю поверхность корневого канала, слоя одонтобластов и предентина. Из соединительной ткани дифференцируются остеокласты, и начинается резорбция [1]. Поддержание этого процесса возможно только при сохранении внутри полости зуба жизнеспособных участков пульпы или наличии латеральных каналов крупного калибра, обеспечивающих кровоснабжение, а также постоянной стимуляции инфекционным агентом [46].
Существуют исследования, объясняющие транспорт пульпарных резорбирующих клеток — из жизнеспособной апикальной части пульпы [30]. Таким образом, для прогресса внутренней резорбции, с одной стороны, необходимо кровоснабжение жизнеспособной ткани пульпы, обеспечивающее транспорт остеокластов в зону резорбции, с другой — инфицированная часть пульпы, обеспечивающая стимуляцию или прогрессирование резорбции [50, 58].
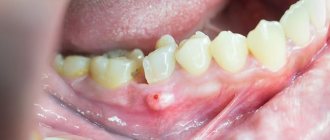
Клиническая картина: чаще всего процесс протекает безболезненно, проверка на витальность зуба может быть положительной или отрицательной. Визуально можно увидеть розовое пятно в пределах коронковой части зуба.
На рентгенограмме обнаруживают разрежение в области внутренней, обращенной к полости зуба стенке дентина. Однако двухмерная рентгенография плохо справляется с задачей ранней диагностики внутренней резорбции и ее дифференциальной диагностики. В случаях, когда возможности врача ограничены только этим методом обследования, рекомендуется выполнить серию снимков зоны интереса в различных проекциях. При дифференциальной диагностике с наружной резорбцией корня необходимо обращать внимание на соотношение тени корневого канала и/или полости зуба и рентгенологического очага просветления, представляющего участок резорбции. При сохранении контуров тени корневого канала и/или полости зуба, на фоне тени очага просветления, резорбция является наружной. В случае, когда границы рентгенологической тени корневого канала резко исчезают или деформируются на фоне очага рентгенологического просветления, речь идет о внутренней резорбции. В настоящее время для диагностики внутренней резорбции предпочтительнее применять конусно-лучевую компьютерную томографию (КЛКТ) [1, 9].
Лечение:
особенности патологического процесса помогают пониманию того, что остановить резорбцию возможно только при полной элиминации пульпарной ткани — как жизнеспособной в апикальной части полости зуба, так и инфицированной.
При наличии внутренней резорбции соблюдаем стандартный протокол эндодонтической обработки корневого канала с обильным промыванием гипохлоритом натрия. Необходимо учитывать измененную конфигурацию корневой системы. Для воздействия на необработанные участки канала предлагается временное пломбирование канала жидким гидроксидом кальция сроком не более 2 нед [3, 46]. При обтурации следует использовать комбинированную технику: апикальную часть корня ниже участков резорбции пломбируем методом латеральной конденсации, а далее — методом горячей гуттаперчи.
Б. Наружная воспалительная резорбция
Данный вид резорбции является крайне агрессивным, и обычно возникает, когда инфекция накладывается на травму — после реплантации или вывиха зуба.
Наличие инфекции на поверхности корня вызывает нормальный воспалительный ответ, включающий активацию кластных клеток, что приводит к резорбции. Процесс протекает бессимптомно.
Рентгенографически внешняя воспалительная резорбция корней выглядит в виде чашеобразных дефектов в корне зуба и соседней кости [6].
Процесс также может быть индуцирован эндодонтической патологией. Для этого необходимо наличие следующих условий: повреждение предентина, прецемента и цемента с нарушением герметизации дентинных трубочек, а также полный некроз пульпы с инфицированием корневой системы зуба.
Бактериальные токсины, присутствующие из дентинных канальцев, попадают в периодонт [65]. Возникает нормальный воспалительный ответ, включающий активацию остеокластов. Процесс поддерживается постоянным поступлением микробного агента, что приводит к резорбции как зуба, так и кости. Данный механизм протекает более агрессивно в молодых зубах, ввиду крупного диаметра дентинных трубочек [30].
Лечение
: основное воздействие должно быть сосредоточено на удалении инфекционного агента, поддерживающего активность остеокластов. Эндодонтическая обработка проводится вышеописанным методом.
В. Сочетанная внутренняя и наружная воспалительная резорбция корня
Возникает в том случае, если внутренняя воспалительная резорбция распространилась на внешнюю поверхность корня.
Рентгенографически данная патология выглядит в виде очага радиолюминесценции во внутренней структуре зуба, простирающейся до наружной поверхности корня и окружающей кости.
Лечение:
в первое посещение проводим эндодонтическую обработку корневой системы с обильным промыванием гипохлорита натрия, закрываем перфорацию материалом на основе МТА и производим временное пломбирование каналов гидроксидом кальция на 14 дней.
Во второе посещение, при условии, что материал МТА застыл и плотно закрывает область перфорации, обтурируем корневую систему комбинированной техникой пломбирования.
Гиперпластические инвазивные резорбции зуба
Третья группа резорбций зуба наиболее агрессивная и сложная в лечении. При данной патологии происходит неконтролируемый рост резорбтивной ткани, разрушающий твердые ткани зуба. Гистологическая картина схожа с некоторыми фибро-костными поражениями, такими как фиброзная дисплазия [70].
Отличительной чертой гиперпластических резорбций является тот факт, что для лечения недостаточно убрать причинный фактор. Лишь полная элиминация резорбтивной ткани способствует остановке процесса. Предполагается, что высокий процент рецидивов связан с инвазивным ростом ткани — в дентине формируются сообщения с периодонтом и основным источником роста резорбтивной ткани [33].
Хотя эти резорбции не считаются неопластическими процессами, их агрессивные характеристики в некоторых проявлениях схожи.
Гиперпластические инвазивные резорбции могут иметь пульпальное (внутреннее) или периодонтальное (внешнее) происхождение.
Критически важным для выбора методом лечения, направленным на борьбу с внутренними и внешними инвазивными резорбциями зубов, являются правильный диагноз тип резорбции и локализация резорбции.
А. Внутренняя инвазивная (заместительная) резорбция зуба
Внутренняя заместительная (инвазивная) резорбция зуба — это относительно редкий тип резорбции [71], который клинически проявляется в виде розового пятна на коронке пораженного зуба. Клиническое проявление связано с тем, что резорбтивная ткань уже разрушила значительный объем эмали и дентина, просвечивая через оставшиеся твердые ткани зуба.
Этиологическим фактором внутренней инвазивной резорбции является травма. Поражение может быть изолировано корневой системой зуба, но в большинстве случаев имеется сообщение с периодонтом.
На рентгенограмме появляется как нарушение конфигурации корневого канала с неровными краями или его расширение в виде овального очага радиолюценции.
Б. Инвазивная корональная резорбция зуба
Это редкое состояние обычно развивается при прорезывании зубов. Наличие дефекта коронковой эмали способствует инвазии гиперпластической резорбтивной ткани со стороны периодонта. Причиной так же может быть травма временных зубов с повреждением зачатков постоянных.
Рентгенографически определяется как дефект коронковой части в виде очага радиолюценции овальной формы с неровными краями.
Лечение направлено на полное удаление всей резорбтивной ткани и восстановление коронального дефекта. Это может быть достигнуто путем препарирования дефекта с борами и ручными инструментами.
В. Инвазивная цервикальная резорбция зуба
Инвазивная цервикальная резорбция (ICR — invasive cervical resorption) характеризуется пришеечным расположением. Этот резорбтивный процесс может возникать у любого зуба в постоянном зубном ряду [34].
При отсутствии лечения инвазивная резорбция приводит к разрушению и значительной потере твердых тканей зубов.
Инвазивная цервикальная резорбция, как правило, протекает безболезненно, если нет присоединения вторичной инфекции.
Резорбция коронарного дентина и эмали часто создает клинически розоватый цвет в области коронки. При отсутствии внешних признаков диагностирование данной патологии затруднено и чаще всего происходит случайно, при проведении рутинной рентгенографии.
При диагностике данного заболевания остается высокий процент ошибок. Это связано с ранними описаниями Gaskill в 1894 г. и Mummery [48] в 1920 г., которые включали зубы с «розовыми пятнами» в группу внутренних резорбций.
Точной причины возникновения инвазивной цервикальной резорбции не выявлено, однако выделены следующие предрасполагающие факторы: внутрикорональное отбеливание, ортодонтическое лечение, травма, пародонтологическое лечение, дефекты развития твердых тканей зубов, бруксизм.
G. Harrington и E. Natkin [30], в 1979 г. зафиксировали внутрикорональное отбеливание как наиболее сильный фактор риска, за которым следуют другие факторы, такие как травма, ортодонтия, ортогнатические операции и т. д.
G. Heithersay в своем исследовании на 222 пациентах с 257 пораженными ICR зубами проанализировал эффективность факторов риска, вызвав их изолированно или в сочетании между собой. Его анализ показывает, что ортодонтия является наиболее распространенным единственным фактором, вызывающим ICR у 47 (21,2%) пациентов с 62 пораженными зубами с последующим внутрикорональным отбеливанием у 33 (14,9%) пациентов, травмой у 31 (14%) пациента с 39 пораженными зубами и периодонтальными операциями у 13 (5,9%) пациентов.
Другие факторы имели очень низкую частоту. Отбеливание в сочетании с травмой было причиной у 2 (0,9%) пациентов, тогда как отбеливание с ортодонтией было ответственным у 4 (1,8%) пациентов [32].
Инвазивная цервикальная резорбция расширяется сначала коронально, а затем апикально, окружая корневой канал. Пульпа обычно остается неперфорированной и здоровой из-за присутствия неминерализованного слоя предетиина [28, 34]. Однако при длительных поражениях канал может быть перфорирован наступающим резорбтивным поражением [34].
Рентгенографические особенности таких поражений: четкий очаг радиолюминесценции, иногда превышающий контур пульпы, при этом контуры канала остаются четкими [34].
Профилактика адентии
Придерживаясь простых профилактических мер, вы можете избежать серьезных осложнений для здоровья, которыми опасна адентия. Так, минимизировать риск развития первичной адентии у плода можно, строго следуя правилам еще на этапе планирования беременности и непосредственно в момент вынашивания ребенка. Необходимо следить за уровнем кальций, употреблять в пищу достаточное количество продуктов, богатых этим элементом для нормального развития малыша. Если у ребенка долгое время не прорезываются зубки, то необходимо записаться на прием к детскому стоматологу.
В качестве профилактики приобретенной адентии врачи рекомендуют регулярно посещать стоматологический кабинет для осмотров, а также проводить дважды в день тщательную чистку полости рта и хотя бы раз в полгода профессиональную санацию. Если по какой-то причине несколько зубов уже утрачены, то нельзя медлить с протезированием или имплантацией. Требуется выяснить причину выпадения зубов и устранить ее, восстановив целостность зубного ряда.
Причины адентии
Причины пробелов в зубном ряду могут объясняться врожденным нарушением в развитии. В данном случае первичная адентия наблюдается из-за аномалии эмбриогенеза зубной ткани. В таком случае зачатки зубов просто не формируются. Выделяют также и наследственный фактор заболевания, при котором имеются проблемы с прорезыванием и формированием ретенированных зубов.
Однако самой распространенной причиной вторичной адентии выступает кариес и патологии пародонта. Частым поводом для удаления зубов выступают:
- ошибки терапевтического лечения;
- наличие хронического воспаления;
- разрушение коронки более, чем на 50%;
- формирование кисты;
- омертвение твердых тканей зуба;
- новообразования в челюсти.
Мы знаем, как вылечить адентию
В ближайшее время с Вами свяжется медицинский координатор и проконсультирует Вас по условиям и стоимости лечения, подберёт врача и запишет Вас на приём.
| Записаться на прием | Или позвоните нам +375 29 699-03-03 +375 33 319-03-03 |
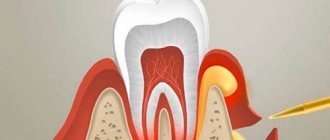
Патогенез резорбции
Процесс резорбции связан с остеокластами [14]. Остеокласты — это крупные многоядерные клетки, которые находятся на поверхности твердых тканей в лакунах (Howship’s lacunae
), или криптах. Они очень подвижны и имеют видимые псевдоподии. Остеокласты отличаются от других многоядерных клеток тем, что находятся на поверхности кости/дентина, в непосредственном контакте с тканью. Остеокласт имеет выраженную бахромчатую зону (
ruffle border
). Впервые это было описано в 1956 г. [61]. В бахромчатой зоне внутриклеточные везикулы сливаются с клеточной мембраной, и затем выделяют ионы водорода и протеолитические ферменты в резорбтивное пространство между клеткой и поверхностью ткани [11]. Эта среда является очень кислой, и в результате происходит растворение (вымывание) кальция из твердых тканей. Бахромчатая зона герметично прикрепляется к поверхности кости с помощью интегрина. Интегрины представляют собой гетеродимерные рецепторы, участвующие в клеточных процессах, такие как миграция, адгезия, пролиферация, дифференцировка и выживаемость клеток [74]. Интегрины в бахромчатой зоне остеокластов взаимодействуют с лигандами, связывая клетки с внеклеточным матриксом корня/костей, таким образом изолируя резорбтивную область. Интегрины также играют важную роль в передаче информации между клетками [38]. Цитоплазма клетки содержит массив органелл, которые тесно связаны с активной пищеварительной ролью, включая обширную эндоплазматическую сеть, Аппарат Гольджи, рибосомы и обширные собрания внутриклеточных везикул, которые мигрируют в сторону бахромчатой зоны.
Остеокласты являются основным фактором резорбции и могут резорбировать кость, хрящ и прежде всего, в контексте данной статьи, дентин. Одонтокласты и остеокласты имеют схожие способы действия, но действуют в разных местах. В данной работе будет использоваться термин остеокласт.
Точное происхождение и стимуляция остеокластов окончательно не изучены. Было предложено несколько теорий.
Известно, что в образовании и регуляции жизнедеятельности остеокластов принимают участие следующие сигнальные молекулы:
M-CSF (macrophage colony-stimulating factor
) — гранулоцитарно-макрофагальный колониестимулирующий фактор. Этот цитокин секретируется остеобластами и влияет на гемопоэтические стволовые клетки, стимулируя их дифференцировку в макрофаги. Также M-CSF оказывает паракринное действие на остеокласты (связывается с рецепторами остеокластов, индуцируя дифференцировку).
RANKL (Receptor activator of nuclear factor kappa-B ligand)
— мембранный белок, цитокин семейства факторов некроза опухоли. Секретируется остеобластами и стромальными клетками. Рецепторы к RANKL обнаружены на поверхности моноцитов. Предполагают, что они участвуют в стимуляции макрофагов и мононуклеарных клеток к дифференцировке в остеокласты. RANKL имеет важное значение в развитии и функционировании остеокластов [49].
Osteoprotegrin или фактор, ингибирующий остеокласты (OPG/OCIF), является гликопротеином и также относится к семейству фактора некроза опухолей. Он тоже секретируется остеобластами и стромальными клетками, но ингибирует RANKL [75, 76].
Таким образом, в активации остеокластов огромную роль играют остеобласты (секреция RANKL и M-CSF активирует остеокласты и способствует резорбции, а секреция OPG — предотвращает). Секреция RANKL может быть стимулирована паратиреоидным гормоном, витамином D3 и интерлейкином-1B [36, 37].
Интерлейкин-1 В является неотъемлемой частью воспалительных процессов. Доказано, что интерлейкин-1B тесно связан с резорбтивным процессом твердых тканей зуба, связанных с периапикальной и пародонтальной патологией [63, 64]. Существует предположение, что пациенты с отклонениями в аллели интерлейкина-1 В имеют генетическую предрасположенность к резорбтивным процессам [31].
Также резорбтивный процесс может быть вызван наличием бактерий. Белки комплемента, бактериальные токсины и антитела из В-лимфоцитов привлекают лейкоциты. Хотя не все химические медиаторы воспаления, найденные в пульпе и периапикальных тканях, связаны с остеокластической активностью, являются хемоаттрактантами для лейкоцитов [39]. Лейкоциты дифференцируются в остеокласты в присутствии определенных бактериальных липополисахаридов. Такими поверхностными липополисахаридными антигенами обладают Treponema, Porphyromonas
и
Prevotella
[16, 17, 55].
Разрушение органической составляющей (коллагенового матрикса) костной ткани и дентина происходит за счет активации ферментов: коллагеназы, матрикс-металлопротеиназы и цистеин протеиназы. Считается, что ферменты изначально заложены остеобластами в структуру дентина или костной ткани. Однако активация их происходит только при непосредственном контакте с остеокластами, за счет изменения pH окружающих тканей.
Остеокласты участвуют в поддержании нормального гомеостаза и восстановлении тканей. Например, паратиреоидный гормон стимулирует резорбцию для увеличения уровня циркулирующего кальция: нормальный ответ на снижение уровня кальция в крови [22].
Со стоматологической точки зрения физиологическая резорбция является крайне важным процессом в замене временного зубного ряда. Существует постоянное равновесие между остеокластическими активаторами и ингибиторами. Когда происходит повреждение ткани, образуются цитокины, а процесс восстановления включает остеокластную активность. Считается, что система RANKL является неотъемлемой частью восстановления в твердых тканях зуба [45].
Если произошло обширное повреждение тканей зуба, может произойти полная резорбция.
На гистологическом уровне резорбция цемента корня зуба из-за микроповреждений происходит постоянно. Однако при исчезновении провоцирующего или причинного фактора происходит его восстановление. Существуют механизмы биологической защиты для предотвращения резорбции зубов в норме (здоровые ткани периодонтальной связки, прецемента, цемента и внеклеточный слой предентина).
Цемент и периодонтальная связка являются барьерами для наружной резорбции корня, а наличие предентина — для внутренней резорбции.
Повреждение этих барьеров позволяет остеокластам прикрепляться к поверхности корня, и при наличии воспаления возникает резорбция твердых тканей зуба. Клинически значимое поражение может возникать только при постоянной стимуляции остеокластической активности.
В зависимости от этиологического фактора патологическая резорбция корня зуба может проявляться клинически разными формами и будет требовать разные подходы лечения.
Симптоматика
Симптомы первичной адентии
Врожденное отсутствие зубов является крайне редким заболеванием. Эта патология раскрывается в деформации лицевого скелета:
- укороченной верхней губе;
- непропорциональной высоте лица;
- выраженной супраментальной складке.
На этом фоне наблюдается сухость слизистой оболочки и бледность покровов, нарушения в произношении. Дети с таким диагнозом также имеют проблемы с недоразвитостью ногтевых пластин, у них мало волос, отсутствуют брови, плохо срастается родничок и нёбо плоское.
Частичная первичная адентия может развиться на фоне отсутствия некоторых молочных зубов. В ходе осмотра врач диагностирует, что они не прощупываются и не видны на снимках рентгеновских. У пациента в таком случае между имеющимися зубами наблюдаются большие промежутки, что приводит к смещениям всего ряда. Если отсутствует очень много зубов, то врач даже может диагностировать недоразвитие челюсти.
Симптомы вторичной адентии
Отсутствие зубов на нижней и верхней челюсти является следствием их хирургического удаления из-за онкологии, пародонтита или запущенных форм кариеса. В таком случае происходит атрофия альвеолярных отростков, а нижняя челюсть смещается к носу.
Частичная утрата зубов является самым распространенным явлением, так как с ней сталкивается более 70% людей. В таком случае зубы удаляются из-за периодонтита или запущенного кариеса. Отсутствие правильной терапии приводит к опасным осложнениям:
- формированию травматического узла;
- деструкции тканей;
- образованию карманов возле зубов;
- западению верхней губы и щек;
- вывиху височно-нижнечелюстного сустава.
Причины
Адентия у взрослых
Врожденное отсутствие зубов у взрослых встречается редко и обусловлено повреждением или гибелью зачатков зубов во внутриутробном периоде.
Приобретенная адентия возникает по причинам, которые привели к потере зубов. К ним относят:
- травмы зубов и челюсти;
- несвоевременное и нерациональное лечение кариеса;
- воспаление пульпы и пародонта;
- периостит;
- воспаление мягких тканей челюсти;
- системные и эндокринные болезни (сахарный диабет, гипотиреоз);
- нарушения минерального обмена.
Адентия у детей
Адентия у детей бывает врожденной и приобретенной, а также полной и частичной (если отсутствуют до 10 молочных зубов).
Врожденная развивается в результате влияния неблагоприятных факторов при закладке зубов (на 7, 10 и 17 неделях беременности). Полное отсутствие зубов у детей — редкая патология, которая обычно сочетается с поражением глаз, волос, ногтей, потовых желез.
К причинам врожденной адентии относят патологические состояния матери в период беременности:
- нарушения минерального обмена;
- лечение тератогенными лекарственными препаратами (противоопухолевые, антиретровирусные, ионизирующее облучение);
- эндокринные нарушения;
- остеомиелит, воспаление челюсти.
Приобретенное отсутствие зубов в детском возрасте связано с наличием множественных очагов кариеса и его осложнений.
Диагностика адентии
Постановка диагноза не требует серьезных исследований и дополнительных анализов. Достаточно внимательного визуального осмотра специалиста и рентгеновского снимка челюсти.
Дополнительные обследования могут понадобиться, чтобы выявить факторы, которые мешают протезированию:
- воспалительный процесс;
- опухоль;
- поражение слизистой рта;
- экзостоз.
В момент осмотра врач уделяет особое внимание выяснению природы происхождения адентии – первичная или вторичная. Для этого обычно назначается рентгенография.
Лечение адентии
Восстановление зубного ряда при адентии осуществляется путем установки зубных протезов. Для этого пациенту предлагаются съемные пластиночные, мостовидные или бюгельные зубные протезы.
Мостовидные несъемные протезы
Ортодонтические конструкции, которые крепятся на опорные зубы в челюсти и замещают собой отсутствующие единицы, выполняя их жевательную функцию. Лечение адентии при помощи этих протезов позволяет восстановить вернуть человеку полноценный рацион, устранить проблемы с дикцией и восстановить эстетику улыбки.
Съемные пластиночные протезы
Пластиночные протезы устанавливаются на имеющиеся зубы, равномерно распределяя жевательную нагрузку и давление на челюсть. Метод демонстрирует эффективность в 60–80%, так как ношение протеза требует выработки привычки в течение 2 месяцев, а также некоторых ограничений в приеме любимых продуктов в пищу. Такой вариант лечения рекомендован для устранения фонетических дефектов в произношении и восстановления привлекательности улыбки.
Бюгельные протезы
Опорой для этих протезов служит слизистая оболочка и естественные зубы. Особая конструкция способствует равномерному распределению жевательного давления, характеризуются биосовместимостью и гигиеничностью. Бюгельные протезы помогают устранить все дефекты в зубном ряду.
Методы диагностики и лечения частичной адентии
Частичная адентия не сопровождается болью. В основном пациенты жалуются на неудобства при жевании, нарушение речи, эстетический недостаток. Диагностируют патологию во время визуального осмотра стоматологом. Остальные данные для планирования лечения получают после проведения рентгена и ортопантомографии. Цель стоматологической диагностики — оценить состояние ротовой полости, исследовать прикус, определить причины адентии и степень нарушения жевательной фнкции. Если во время обследования выявлены воспалительные процессы, опухолевые заболевания, экзостоз и серьезные поражения слизистой оболочки полости рта, лечение откладывается.
При полной или частичной адентии восстановление зубов проводится с помощью двух методик: имплантации и классического протезирования. Первый способ является приоритетным, поскольку только имплантат способен полноценно заменить корень зуба и предотвратить атрофию костной ткани. С другой стороны, провести имплантацию не всегда возможно из-за противопоказаний и банальной нехватки средств у пациента. В этом случае классическое протезирование — единственный выход.
Несъемный мостовидный протез
Это самый популярный вариант при восстановлении одного или нескольких отсутствующих подряд зубов. Протез крепится на опорные здоровые зубы или телескопические коронки. Часто при восстановлении одного зуба в соседних зубах делается углубление, после чего конструкция соединяется специальным мостиком, который фиксируется с помощью композитных материалов (мерилендский протез). Мост может быть металлическим, металлокерамическим и керамическим (для восстановления фронтальной группы зубов).
Главные плюсы протезирования:
- относительная долговечность;
- меньшая стоимость по сравнению с имплантацией;
- неплохие функциональные показатели.
К недостаткам относят необходимость обточки соседних зубов, возможную аллергию на металлические компоненты, посредственную эстетику.
Зубная коронка и мост на имплантатах
Применяется при одиночном дефекте и в тех же ситуациях, что и классический мостовидный протез, но с опорой на имплантаты, а не на соседние зубы.
- хорошая эстетика и функциональность;
- сохранение объема костной ткани в месте имплантации;
- долговечность.
- высокая цена.
Съемные и условно съемные протезы на имплантатах
Устанавливаются в случае множественной адентии, когда врач удаляет оставшиеся зубы и ставит конструкцию с опорой на имплантаты, полностью имитирующую челюсть. Тип протеза (съемный или условно-съемный) зависит от способа крепления. Кнопочное крепление позволяет извлечь протез из полости рта самостоятельно. При использовании балочного крепления (имплантаты соединяются друг с другом специальной балкой) протез снимается только в кабинете у стоматолога.
- надежность;
- хорошая функциональность и приемлемая эстетика;
- долговечность (старый протез меняется через 7 — 10 лет, имплантаты могут стоять пожизненно).
- К недостаткам съемного и условно съемного протезирования на имплантах относят необходимость удалять оставшиеся зубы и высокую стоимость.