Бородавки относят к доброкачественным новообразованиям.
Они могут появляться на различных участках кожного покрова и слизистых.
Если на губе появилась бородавка, то она представляет косметический дефект, а также может причинять дискомфорт своему обладателю, ухудшая качество жизни.
Образуясь на губе, новообразование оказывает влияние на речь, мешает есть.
Бородавка может причинять боль, особенно если локализуется на слизистой внутри губы.
Если не принять меры для ее устранения, то нарост может травмироваться, что приведет к присоединению вторичной инфекции.
Виды бородавок
Бородавка представляет собой нарост, возвышающийся над поверхностью кожи или слизистой.
Ее размеры, как правило, не более 1 сантиметра в диаметре.
Новообразование может появиться на любом участке тела, в том числе лица.
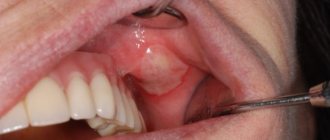
На лице наиболее часто бородавка формируется на губе, над или под губой, на щечной поверхности слизистой рта.
Бородавчатый нарост может появиться, как на верхней, так и на нижней губе.
Различают следующие разновидности новообразований:
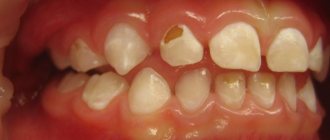
- Обыкновенные (вульгарные) бородавки. Это наросты, имеющие плотную структуру, мягкие на ощупь, телесного или желтоватого оттенка. Формируются новообразования на красной кайме губ. Они не причиняют болезненных ощущений, но склонны чесаться. Вульгарные бородавки появляются на губах не только у взрослых, но и у ребенка.
- Плоские формы наростов могут появиться на губах снаружи или на слизистой ротовой полости. Поверхность их гладкая, форма овальная или округлая. Окраска нароста напоминает цвет кожи и почти не возвышается над ней. Местом локализации также является красная кайма губ. Плоские бородавки не болят, но сильно зудят.
- Висячие новообразования располагаются на тонкой ножке. В начале развития напоминают шишечку. Имеют коричневый, розоватый оттенок или приближенный к цвету кожи.
- Нитевидные (акрохорды). Это мелкие наросты, проявляются после 35 лет, но могут и раньше.
- Остроконечные кондиломы. Места локализации таких наростов – слизистая оболочка. Новообразования имеют удлиненную форму, располагаются группами, напоминая петушиный гребешок или соцветия цветной капусты. Наросты склонны к травмированию, что провоцирует их воспаление и кровоточивость.
Формируется бородавка постепенно и почти незаметно.
- В начале развития образуется небольшое уплотнение, которое постепенно увеличивается.
- На поверхности слизистой губы или во рту образуется белая точка, которая постепенно превращается в остроконечную кондилому.
На сегодняшний день открыто примерно сто типов папилломавируса.
Некоторые виды наростов имеют доброкачественное течение, другие – способны к озлокачествлению.
Они могут провоцировать развитие онкологических заболеваний.
Кроме перечисленных выше разновидностей наростов, существуют еще старческие бородавки (кератома, кератоз).
Отличие кератоза в том, что его появление не связано с папилломавирусом, и кератома не провоцирует образование рака.
В своем развитии старческие бородавки проходят несколько этапов:
- ✓ появление коричневых пятен, но бородавка еще не сформировалась
- ✓ образование папул и узелков
- ✓ появление кератомы — при попытке соскабливания чешуек появляется кровоточивость
- ✓ переход в кожный рог, для которого характерен избыточный рост и ороговение новообразования
По мнению некоторых специалистов, кератоз и старческая бородавка относятся к разным заболеваниям.
Классификация
Заболевание подразделяют на несколько видов в зависимости от разных характеристик.
Учитывая строение опухоли, которую относят к плоскоклеточному раку, выделяют такие ее виды:
- Ороговевающий рак – отмечается в 95% случаях злокачественного поражения этого органа. Течение в данном случае более благоприятное: отмечается медленный экзофитный рост, умеренное прорастание. Редко образуются метастазы, а язвы появляются в позднем периоде развития болезни.
- Неороговевающий рак — при такой форме прогноз менее благоприятный. Ткани, расположенные рядом, поражаются быстро, язвы образуются рано, часто развиваются метастазы. По статистике, у 5-8% пациентов диагностируются лимфогенные метастазы, когда злокачественный процесс развивается в подбородочных и подчелюстных лимфоузлах, в области яремной вены. У 2% — отмечается гематогенное метастазирование. В таком случае метастазы развиваются в легких.
Учитывая симптомы, которые проявляются в ходе развития болезни, выделяют такие формы:
- бородавчатый – проявляется на фоне диффузного продуктивного дискератоза;
- папиллярный;
- язвенный и язвенно-инфильтративный – эти формы являются наиболее злокачественными.
Выделяется также несколько стадий рака губы:
- Первая (начальная стадия) – на такой стадии размер образования не больше 2 см, лимфатические узлы не поражены. Образования плотные, их покрывает корочка.
- Вторая – опухоль достигает не больше 4 см, лимфоузлы не поражаются.
- Третья – образование достигает не больше 4 см, при этом близлежащий лимфоузел уже может поражаться метастазами.
- 4А – размер плотного образования составляет не больше 4 см. При этом метастазы в лимфоузлах могут достигать 5 см. Они распространяются в другие органы и ткани.
- 4В – образование распространяется в глотку, основание черепа, появляются крупные метастазы. Заболевание распространяется как кровеносным, так и лимфатическим путями.
- 4С – опухоль не только прорастает в глотку и основание черепа, но развиваются метастазы, которые переносятся с кровотоком.
Отличие бородавки от кератозов и рака
Кератоз по внешнему виду может иметь сходство с меланомой (разновидностью рака кожи).
Меланома может начинаться, как бородавчатый нарост или, как себорейный кератоз.
Отличить их от рака может дерматолог.
Для исключения онкологического процесса проводится биопсия.
Особенность себорейного кератоза в том, что образование восковое, плоское, при дотрагивании и в покое боль отсутствует.
При раке новообразование, похожее на кератоз может поменять форму или цвет.
В этом случае потребуется консультация специалиста.
Симптомы рака губы
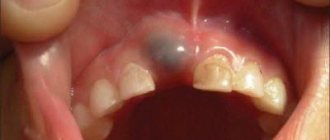
Фото начальной стадии
Как правило, первые симптомы рака губы – это уплотнение или небольшая язвочка на слизистой. Может беспокоить зуд. Чуть позже первые признаки дополняет боль и дискомфорт. В области поражения постепенно развивается дефект мягких тканей. Говоря о том, как выглядит 1 стадия, следует отметить, что в первое время такое поражение сложно отличить от обычных повреждений или воспалительных процессов.
В процессе развития признаки рака губы становятся более выраженными. Человеку становится сложно есть. Может наблюдаться постоянное выделение слюны. Боль усиливается, и одновременно усугубляются косметические дефекты: поражение уже выглядит более обширным. Постепенно процесс распространяется на полость рта, щеку, челюсть. При этом больной испытывает боль, жжение, зуд, симптомы дискомфорта.
Внешний осмотр пациента выявляет наличие плотной безболезненной опухоли, которая покрыта серо-коричневой корочкой. По ходу развития патологии разрастания постепенно становятся больше и соединяются. Образуется узел с трещинами и язвочками, который похож на бородавку или часть цветной капусты.
При язвенном раке появляется язва, на которой есть приподнятые неровные плотные края. Постепенно эндофитно и экзофитно разрастающийся рак губы прорастает в ткани, расположенные рядом. Поражение плотное, болезненное, его покрывают язвы и разрастания, которые чередуются со здоровой кожей.
Если образование прорастает в кость, может постепенно разрушаться нижняя челюсть. Если метастазирование лимфогенное, увеличиваются и уплотняются лимфатические узлы. Позже лимфоузлы сливаются с тканями, а в их зоне могут появляться инфильтраты, иногда с изъявлениями.
Чтобы не пропустить развития патологического процесса, важно обращать внимание на появление любых образований на губах. При этом следует отличать симптомы обычного герпеса. Если на губе появилась припухлость, и она сопровождается неприятными чувствами при принятии пищи, зудом и повышенным слюноотделением, то речь, скорее всего, идет об онкологическом процессе.
Причины появления бородавок
Появление бородавок вызвано инфицированием папилломавирусом или ВПЧ.
Так как кожа на губах достаточно тонкая, поэтому легко проницаема для вирусов.
Следует отметить, что проявление признаков инфицирования вирусом папилломы человека возникает не всегда.
Чем лучше состояние иммунной системы, тем меньше вероятности появления симптомов болезни.
И, тем не менее, большая часть населения планеты заражена ВПЧ.
Инкубационный период развития болезни может составлять несколько месяцев или лет.
Как только иммунитет дает сбой, появляются первые признаки инфицирования.
Активизация вируса сопровождается образованием бородавок.
Как правило, наросты появляются на том участке кожи или слизистой, где произошло внедрение патогена в организм.
Заражение может произойти, как при половом контакте, так и контактно-бытовым путем.
Может ли передаваться вирус при поцелуе в губы?
Наиболее частыми случаями заражения являются:
- внутриутробное инфицирование плода, если беременная женщина заражена папилломавирусом
- рукопожатие или поцелуй с инфицированным (при наличии ранок, ссадин риск инфицирования увеличивается)
- использование личных предметов зараженного человека (зубной щетки, посуды, губной помады) маловероятно, так как возбудитель не устойчив в окружающей среде
- секс, сопровождающийся оральными ласками
- посещение мест общего пользования (бассейна, сауны, душа)
В группе риска находятся люди, которые:
- больны сахарным диабетом или с другой патологией эндокринной системы
- страдают ожирением и нарушением обменных процессов
- продолжительно принимают антибиотики
- имеют хронические заболевания
- страдают повышенным потоотделением, особенно стоп, так как именно там часто образуются подошвенные бородавки
Сбой в работе иммунной системы может произойти по следующим причинам:
- При наличии в организме дефицита необходимых веществ
- После перенесенного стресса или физического истощения
- При дисбалансе гормонов: в период пубертатного развития, во время беременности, с наступлением менопаузы, при лечении гормональными препаратами
- В случае хронического недосыпания и переутомления
- Вследствие недавно перенесенного инфекционного заболевания
- Если человек злоупотребляет курением и алкогольными напитками
Общая информация
Обычная бородавка – нарост на коже, который имеет шероховатую поверхность и на определенную высоту выступает над поверхностью эпидермиса. Цвет бородавок светлее или темнее окружающих тканей, на больших образованиях можно просмотреть внутренние сосуды. Основная причина возникновения бородавок – заражение вирусом папилломы человека. ВПЧ в организм проникает через поврежденную или размоченную водой кожу. Иногда заражение возможно, даже если на теле нет никаких повреждений. Сложность выявления причины заражения связана с тем, что некоторые бородавки у взрослых проявляются на теле только через полгода после заражения.
В основном ВПЧ поражает детей и молодых людей. Проблеме подвержены пациенты, у которых в анамнезе имеются хронические кожные заболевания:
- Псориаз;
- Дерматит;
- Экзема и пр.
В зоне риска также находятся пациенты, у которых ослаблена иммунная система. В основном речь идет о людях, зараженных ВИЧ, или тех, кто перенес трансплантацию органов. Если у пациента наблюдаются проблемы с иммунитетом, в дальнейшем могут возникнуть трудности с лечением. Вирусная бородавка после удаления в этом случае чаще всего закачивается рецидивом.
Бородавки могут находиться на коже в любом месте тела. При этом чаще всего они локализуются в области пальцев на руках, на локтях, коленях, кистях.
Диагностика бородавок
Основным методом диагностики является осмотр лица пациента на наличие бородавок на губах и слизистой полости рта.
Чтобы подтвердить или опровергнуть наличие ВПЧ достаточно сдать анализы:
- ✓ Крови на антитела
- ✓ Для проведения гистологического исследования (биопсия) берется для анализа маленькая часть новообразования
- ✓ Методика ПЦР позволяет обнаружить генетический материал патогена со стопроцентной вероятностью
Перед тем, как избавиться от нароста, следует посетить онколога.
Специалист с помощью дерматоскопии определит состояние бородавки, чтобы исключить признаки ее озлокачествления.
Как лучше лечить?
Бородавки можно удалять практически любым способом. Используются хирургический метод, электрокоагуляция, лазерная и криодеструкция, а также радиоволновая хирургия.
Радиоволновая хирургия
, на мой взгляд, является более эффективным методом, позволяющим удалять ткань бородавки под визуальным контролем. При использовании этого метода ткань не сжигается, а иссекается вместе с небольшим фрагментом здоровой кожи. Таким образом, вероятность повторного появления бородавок становится минимальной.
Посмотрите все фото до и после удаления
Гистологическое исследование при удалении обязательно при малейших сомнениях.
Клинические проявления бородавок на губе
Бородавка на губе появляется не на следующий день после проникновения в организм вируса папилломы.
Продолжительность периода инкубации может составить от полугода до нескольких лет.
Часто это происходит при сбоях в работе иммунной системы.
Проникнув в кожный или слизистый покров, вирус встраивает свой генетический материал в клетки человека и таким образом начинает размножаться.
В результате в месте внедрения вируса проявляются характерные новообразования.
Патоген провоцирует бородавчатые разрастания, нарушая процессы ороговения кожного покрова.
Онкогенные штаммы папилломавируса изменяют генетический аппарат клеток таким образом, что формируется злокачественное образование.
Надо ли удалять бородавку на губе
Удаление новообразования проводится в том случае, если для этого есть показания.
Наросты иногда исчезают самопроизвольно.
Поэтому, если бородавка маленькая и не причиняет особых беспокойств, то в удалении нет необходимости.
Решение об иссечении нароста должен принимать специалист.
Если бородавка вызывает дискомфорт в виде зуда, жжения, болезненности, растет, воспаляется, изменилась внешне.
Если увеличилась в размере, поменяла форму и окраску или кровоточит, то необходимо ее убрать, прибегнув к иссечению одним из способов.
В домашних условиях удаление новообразования не безопасно.
В результате неправильных действий:
- может не получиться удалить бородавку полностью, что спровоцирует ее повторное появление
- повышается риск травмирования здоровых тканей, которые окружают нарост
- могут сформироваться шрамы и рубцы
Лечение бородавки
Лечение любого новообразования на губах начинается с медицинского осмотра и определения, является ли нарост злокачественным.
Далее доктор подбирает способ терапии.
При злокачественной форме больного направляют к онкологу, который будет решать, как лечить больного.
Терапия заболевания носит комплексный характер.
Лечение состоит из основных этапов: удаления нароста и медикаментозной терапии.
Удаление новообразования можно провести одним из способов:
- ✓ С помощью аптечных средств
- ✓ В медицинском учреждении, где будут применяться современные методики иссечения
- ✓ Народными средствами. Применение методов нетрадиционной медицины необходимо согласовывать с доктором
Аптечные средства для удаления бородавок
В аптеке можно приобрести препараты, которые помогут справиться с бородавками в домашних условиях.
Среди них:
- Суперчистотел. Средство представляет собой щелочной раствор, который оказывает химическое воздействие на нарост, вызывая прижигание.
- Криофарма, Вартнер. Эти средства вызывают криодеструкцию бородавки, в результате холодового воздействия новообразование подвергается заморозке.
- Солкодерм. Препарат, содержащий в составе кислоты, которые оказывают прижигающее и мумифицирующее действие на патологические ткани.
- Иммуномодуляторы – Виферон, Оксолиновая мазь будут способствовать повышению иммунитета и борьбе организма с вирусом.
- Противовирусные средства – Изопринозин, Интерферон.
Применение прижигающих средств на губах и лице крайне нежелательно, особую опасность представляет нанесение этих средств на слизистую полости рта.
Плоские бородавки: особенности и возможности терапии
В своей клинической практике врачам разных специальностей нередко приходится встречаться с вирусом папилломы человека (ВПЧ) — ассоциированными заболеваниями кожи и слизистых. Резкий рост инфицированности населения, разнообразие клинических картин, особенностей течения данных состояний вызывают интерес и активную дискуссию о тактике ведения таких пациентов среди большого числа клиницистов. Актуальность проблемы ВПЧ-инфекции, наряду с негативной тенденцией распространения, связана с существенно выраженным отрицательным влиянием вируса на иммунную систему, что приводит к его длительной персистенции, торпидности к терапии и частому рецидивированию заболевания.
Папилломавирусы были выделены в отдельное семейство Papovaviridae, состоящее, согласно современным представлениям, из 16 родов, представители пяти из которых патогенны для человека [1, 2]. Вирионы не имеют оболочки, диаметр их равен 50–55 мм. Капсид имеет форму икосаэдра и состоит из 72 капсомеров. Геном представлен двуспиральной кольцевидно скрученной ДНК, включает около 8000 оснований пар [3]. В процессе репликационного цикла геном вируса экспрессирует от 8 до 10 белковых продуктов. Ранние белки, контролирующие репликацию вируса, транскрипцию и клеточную трансформацию, представлены онкопротеинами Е6 и Е7. Белки Е1 и Е2 регулируют репликацию вирусной ДНК и экспрессию генов. Поздние белки L1 и L2 — это структурные белки вириона. Белок L1 формирует капсомеры [4]. Инвазия вируса происходит через микроповреждения кожи и слизистых с инфицированием преимущественно незрелых, делящихся клеток базального слоя, далее происходит репликация вируса и сборка вирусных частиц в дифференцированных клетках поверхностного слоя эпидермиса/эпителия. Весь цикл развития инфекционного процесса тесно сопряжен с делением клеток покровного эпителия кожи и слизистых оболочек и не сопровождается признаками воспаления. При этом ВПЧ могут оказывать на эпителий продуктивное или трансформирующее воздействие. При продуктивном воздействии возникают доброкачественные новообразования — папилломы, бородавки и кондиломы кожи и слизистых оболочек. Результатом трансформирующего воздействия являются дисплазии различной степени тяжести, прогрессирующее развитие которых приводит к раку [5].
В настоящее время идентифицировано более 100 видов ВПЧ, способных поражать кожу и слизистые оболочки и провоцировать развитие изменений, характеризующихся папилломатозными разрастаниями. Вирус папилломы человека обладает тканевой специфичностью — способностью определенных типов ВПЧ поражать свойственную для их локализации ткань. При этом тип вируса определяет клинические особенности инфекционного процесса.
Одной из наиболее частых патологий, возникающих в результате инфицирования кожи и слизистых оболочек папилломавирусами, являются бородавки, представляющие собой эпителиальные доброкачественные опухоли.
Среди бородавок выделяют 8 клинических разновидностей, каждая из них ассоциирована с определенными ВПЧ: вульгарные бородавки (1–4, 27-й, 29-й, 57-й генотипы ВПЧ); ладонно-подошвенные бородавки глубокие (1-й, 3-й, 27-й, 29-й, 57-й); мозаичные подошвенные бородавки (2-й, 4-й); кистозные бородавки (60-й); плоские бородавки (3-й, 10-й, 28-й); бородавки «мясников» (7-й); фокальная эпителиальная гиперплазия (13-й, 32-й); верруциформная эпидермодисплазия (5-й, 8–10, 12-й, 15-й, 19-й, 36-й) [1].
Групповое распространение бородавок, в результате прямого и непрямого контакта с больными, характеризует высокий уровень заболеваемости, составляя у взрослых 7–12%, а у детей школьного возраста — до 10–20% [1]. Инкубационный период варьирует от 1 до 6 месяцев, однако может быть свыше трех лет. В течение двух лет до 40–65% бородавок самостоятельно регрессируют. В остальных случаях они продолжают увеличиваться в размере и со временем могут стать более резистентными к лечебному воздействию [1, 6].
Наиболее часто в клинической практике встречаются вульгарные и плоские бородавки. Вульгарные бородавки, которые преимущественно вызывают ВПЧ 2-го и 4-го типов, клинически представляют собой множественные безболезненные плотные округлые серые папулы диаметром 0,2–0,5 см с неровной, ороговевшей поверхностью телесного или желто-бурового цвета, чаще всего расположенные на тыльной поверхности кистей рук. Однако высыпания могут располагаться и на других участках кожного покрова [7].
Плоские бородавки, локализующиеся чаще всего на тыле кистей, предплечий, лице и слизистых оболочках, клинически представлены мелкими множественными папулами цвета нормальной кожи. Встречаются в любой возрастной категории, но особенно часто у детей и подростков.
В настоящее время существует достаточно много методов для лечения бородавок, их подразделяют на деструктивные, химические, иммунотропные. В зависимости от конкретной клинической ситуации предпочтение отдается определенному методу терапии.
Наиболее распространенными методами удаления бородавок являются применение препаратов салициловой кислоты и криотерапии жидким азотом. В руководстве J. Sterling и соавт. салициловая кислота названа препаратом выбора при лечении плоских бородавок на лице, а также плоских и обычных бородавок на руках. Безрецептурные лекарственные средства содержат менее 20% салициловой кислоты, в то время как препараты, отпускаемые по рецепту врача, могут содержать до 70% данного вещества. При этом 15–20% салициловой кислоты обычно достаточно для излечения бородавки. Использование препаратов салициловой кислоты относится к терапии первой линии при лечении обыкновенных не генитальных бородавок [1]. Отмечается достаточно высокая эффективность такого воздействия, излечение наблюдается у 70–80% пациентов [1, 8].
Учитывая способность ретиноидов влиять на процессы кератинизации, ускоряя удаление бородавки, некоторыми авторами рекомендуется их использование перорально и местно в качестве второй линии при лечении плоских бородавок [6, 9].
Из деструктивных методов в практике наиболее широко применяется криотерапия с применением аппликаций жидкого азота. В основе метода лежит быстрое замораживание внутри- и внеклеточной жидкости, сопровождающееся в последующем гибелью и лизисом клеток при размораживании. Большинство исследователей оценивают ее эффективность на уровне 70–75% и рекомендуют использовать при лечении плоских и простых бородавок в качестве терапии первой линии. Метод не требует анестезии и специального оборудования, больших материальных затрат, достаточно прост в исполнении, что значительно облегчает его использование.
Лазеротерапия, приводящая к некротизации участка ткани с бородавкой в результате коагуляции кровеносных сосудов, по данным ряда авторов, приводит к положительному результату до 50–80% случаев, однако уровень рецидивирования при этом достаточно высок и составляет 4–22% [10]. Вместе с тем следует помнить, что длительно незаживающие раны чреваты присоединением вторичной инфекции и образованием рубцов на месте удаления. Поэтому использовать лазер при подошвенных бородавках рекомендуется в качестве терапии второй, а при обыкновенных и плоских бородавках — третьей линии [9].
Способность к персистенции ВПЧ в организме человека и формирование вторичного иммунодефицита делает целесообразным включение в комплекс лечения больных препаратов, нарушающих репликацию вируса и улучшающих регенерацию. Поэтому в мировой практике для лечения бородавок широко используют местные средства с противовирусным и иммуномодулирующим эффектом, эффективность которых значительно повышается при последовательном или параллельном использовании их в сочетании с методами деструкции.
Вместе с тем при, казалось бы, широком разнообразии методов терапии бородавок, ни один из них не дает стопроцентной гарантии полного излечения больного. До сих пор, несмотря на фундаментальные открытия и достижения современной медицины, при папилломавирусной инфекции в отличие от других вирусных поражений кожи и слизистых не существует специфических методов лечения с практически полным отсутствуем системной терапии. С каждым годом статистика ВПЧ-обусловленных болезней неуклонно ухудшается, частота рецидивирования патологического процесса остается высокой, что диктует необходимость поиска лекарственных средств и новых методик, повышающих эффективность терапии. Особую актуальность данная проблема приобретает, если дело касается маленьких пациентов, где необходимо максимально исключить риск нежелательных лекарственных реакций и осложнений. Согласно многим исследованиям, наиболее эффективным методом лечения ВПЧ-индуцированных новообразований кожи является комбинированный, сочетающий одновременное либо поэтапное применение местного деструктивного воздействия и системного использования противовирусных и иммунопротективных средств. Так как только деструкция, по данным ряда авторов, дает высокий процент рецидивов уже в течение полугода, причем бородавки в большинстве случаев возникают на тех же участках кожи, что и ранее. Это, вероятно, объясняется как стадиями жизненного цикла ВПЧ, ДНК которого могут выявляться на расстоянии до 1 см от видимых границ опухоли, так и нарушением общего и местного иммунитета [4].
Целью настоящего исследования было оценить эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя препарат интерферона — Генферон лайт и криодеструкцию жидким азотом.
Материал и методы исследования
Под нашим наблюдением находились 73 ребенка в возрасте от 2 до 9 лет с установленным диагнозом «папилломавирусная инфекция кожи, с клиническими проявлениями в виде ВПЧ-индуцированных плоских бородавок». Длительность заболевания варьировала от двух месяцев до 2,5 лет. Почти 90% детей (65 пациентов) ранее проходили лечение по поводу данного заболевания местными противовирусными препаратами в течение 2–3 месяцев, без эффекта. Бородавки локализовывались преимущественно на лице, тыльной поверхности кистей. Количество элементов на коже составляло от 2 до 9. Все пациенты были условно разделены на две группы, по 35 и 38 детей в первой и второй соответственно.
В первой группе у пациентов применялся деструктивный метод жидким азотом в виде криомассажа. Аппликатор с ватным тампоном располагался параллельно поверхности кожи и перемещался быстрыми вращательными движениями при небольшом давлении по обрабатываемому участку до легкого побледнения кожи. Процедура повторялась 3–5 раз в зависимости от реакции кожи пациента с короткими интервалами (в 1–2 минуты). Более выраженные, выпуклые бородавки замораживались дополнительно, при этом аппликатор располагался перпендикулярно к образованию, без давления в течение 10–15 секунд, не затрагивая окружающей кожи. Количество процедур варьировало от 4 до 5–6. Повторный сеанс проводился по исчезновении реакции (гиперемии), вызванной процедурой. Интервал между процедурами составлял 3–4 дня.
Во второй группе помимо криомассажа (криодеструкции) одновременно назначался иммуномодулирующий препарат с противовирусным действием Генферон лайт по следующей схеме: по 1 суппозитории ректально 2 раза в день с 12-часовым перерывом в течение 10 дней до деструкции и в течение 10 дней после деструкции, в соответствующих возрасту дозах (разовая доза для детей до 7 лет составляла 125 000 МЕ, для детей старше 7 лет — 250 000 МЕ). Генферон лайт, специально созданный для особой категории пациентов (беременных и детей), содержит в своем составе сниженную дозу действующих веществ (интерферона α-2b (ИФНα-2b) в дозе 250 000 МЕ и таурина в дозе 0,005 г). ИФНα-2 обладает выраженной противовирусной, иммуномодулирующей и противовоспалительной активностью. Аминокислота таурин обладает антиоксидантными и мембраностабилизирующими свойствами, что значительно повышает биологическую активность ИФНα. Всем пациентам в качестве ухода за кожей в период лечения рекомендовалось протирание ее 2% раствором салицилового спирта. Для профилактики возникновения гиперпигментации на месте удаленных бородавок рекомендовалось в течение 5–6 месяцев избегать активной инсоляции и использовать солнцезащитный крем. Эффективность проводимого лечения оценивалась по отсутствию клинических проявлений заболевания в течение года.
Результаты
По окончании терапии полное отсутствие высыпаний на коже (в результате отшелушивания рогового слоя кожи вместе с бородавками) в первой группе наблюдалось у 23 детей, что составило 65,7%. У 2 (5,7%) пациентов этой группы плоские бородавки сохранились частично, у 6 (17,1%) детей отмечался рецидив в течение 1–2 месяцев, у 4 (11,5%) — рецидив в течение полугода, что потребовало в дальнейшем дополнительного назначения терапии в варианте сочетания криодеструкции с иммуномодулирующим препаратом Генферон лайт.
У пациентов второй группы, получивших кроме криомассажа препарат Генферон лайт, эффективность терапии составила 92,1% (35 детей), рецидив был зафиксирован у 3 (7,9%) детей к концу года клинического наблюдения, при этом нельзя было исключить реинфекцию.
Переносимость Генферон лайт у всех детей была хорошей. Побочных эффектов от проводимой терапии зафиксировано не было.
Таким образом, включение в состав комплексного лечения плоских бородавок у детей иммуномодулирующего препарата с противовирусным действием Генферон лайт позволяет значительно повысить эффективность терапии, избежать осложнений и нежелательных лекарственных реакций, что крайне важно у данной категории пациентов.
Литература
- Хлебников А. Н., Селезнева Е. В., Дорохина О. В. // Вестник дерматологии и венерологии. 2015. № 1. С. 122–128.
- Manykin A. A. Papillomavirusa // Medical virology under editions Lvova D. K. 2008. P. 269–276.
- Кунгуров Н. В., Кузнецова Ю. Н., Горбунов А. П., Толстая А. И. Комбинированный метод лечения ладонно-подошвенных бородавок // Фармакотерапия в дерматовенерологии. 2011. № 2. C. 62–69.
- Молочков А. В., Хлебникова А. Н., Лавров Д. В., Гуреева М. А. Генитальная папилломавирусная инфекция. Учебное пособие. 2010. 10 с.
- Роговская С. И. Папилломавирусная инфекция у женщин и патология шейки матки. М.: ГЭОТАР-Медиа, 2005. С. 15–17.
- Беляев В. В., Мясников Л. Л. Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению // Клиническая дерматология и венерология. 2012. № 6. С. 55–58.
- Штиршнайдер Ю. Ю., Волнухин В. А. // Вест. дерматологии и венерологии. 2013. С. 65–70.
- Cockayne S., Hewitt C., Hicks K. et al. EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomized controlled trial // Br. Med. J. 2011: 342: d3271.
- Bacelieri R., Johnson S. Cutaneous Warts: An Evidence-Based Approach to Therapy // Am Fam Physician. 2005, Aug 15; 72 (4): 647–652.
- Мавров Г. И., Щербакова Ю. В., Чинов Г. П., Нагорный А. Е. Методы диагностики и лечения поражений кожи, вызванных вирусом папилломы человека // Дерматология и венерология. 2010. № 2. С. 49–60.
Е. И. Юнусова1, кандидат медицинских наук Л. А. Юсупова, доктор медицинских наук, профессор Г. И. Мавлютова, кандидат медицинских наук З. Ш. Гараева, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
1 Контактная информация
Удаление бородавки в клинике
В клинике для иссечения наростов используются современные аппаратные методики:
- Лазеротерапия. Метод позволяет быстро и без крови удалить нарост. Во время процедуры неприятные ощущения отсутствуют, так как проводится обезболивание. В течение одного сеанса можно избавиться от нескольких новообразований за очень короткое время. Метод подходит не только для взрослых, но и для детей. Вероятность рецидивов сведена к минимуму. Дефекты кожи в виде шрамов после применения лазера наблюдаются очень редко.
- Радиоволновая терапия. Методика считается наиболее безопасной. При иссечении бородавки радиоволной контакт с кожей отсутствует. Удалить нарост полностью получается не всегда. Процедура не оставляет следов воздействия.
- Электрокоагуляция. При проведении процедуры требуется анестезия. С помощью электрода, на который подается электрический ток высокой частоты, производится выжигание бородавки, с последующим срезанием нароста специальной металлической петлей. После удаления могут проявляться рубцы.
- Криодеструкция. Используют жидкий азот, которым обрабатывают бородавку до тех пор, пока она не станет белая. В результате воздействия низких температур ткани нароста отмирают. Для проведения манипуляции в обезболивании нет необходимости. Минусом методики является отсутствие контроля глубины воздействия азота. По этой причине случаются частые рецидивы.
- Хирургический. Удаление производится с помощью скальпеля. Недостатком процедуры является образование шрама, поэтому данная методика применяется только по определенным показаниям (при озлокачествлении процесса и больших размерах бородавки).
Как распознать бородавки: симптомы и признаки
Неопытный человек может спутать бородавки с другими кожными новообразованиями, например, родинками, мозолями, меланомами.
Основные отличия бородавок от родинок:
- родинки имеют тёмный или чёрный оттенок, бородавки же – светлый;
- бородавки плотно срастаются с кожей, родинки – отдельные структуры, будто приклеенные к телу;
- родинки мягкие и гладкие на ощупь, бородавки жёсткие, твёрдые и шершавые.
Отличить бородавку от мозоли также просто. При надавливании на нарост возникнут болезненные ощущения, а в случае отшелушивания под ним будут видны следы кровоизлияний. Под мозолью же – новая нежная кожа.
Отличить бородавку от меланомы можно по цвету и форме. Для этого опасного заболевания характерны неоднородные красные и чёрные оттенки, разрастание и неровный контур.
Дерматологу нетрудно установить правильный диагноз с помощью визуального осмотра. Но хороший специалист не будет довольствоваться только простым осмотром. Он обязательно воспользуется специальным увеличивающим прибором — дерматоскопом. Если есть подозрения на патогенный процесс, потребуется соскоб поверхностного слоя.
В случае аногенитальных бородавок (расположение вокруг ануса и на гениталиях) необходима консультация гинеколога или проктолога.